Las manos, nuestras herramientas más utilizadas, están constantemente expuestas a factores que pueden afectar su salud. La dermatología se encarga del estudio y tratamiento de las enfermedades de la piel, incluyendo las que afectan a las manos y las uñas. En este artículo, exploraremos diversas afecciones dermatológicas que pueden manifestarse en las manos, desde infecciones comunes hasta problemas más complejos como tumores y enfermedades inflamatorias.
Uñas: Protectoras y Delatoras de la Salud
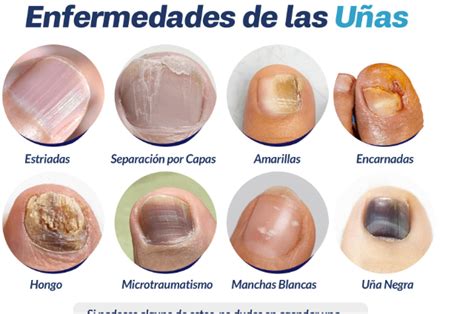
Las uñas de las manos y de los pies están formadas por una proteína llamada queratina y tienen la función de proteger los tejidos de los dedos. Los cambios en las uñas pueden ser indicativos de diversas enfermedades y trastornos, tanto cutáneos como sistémicos. El médico especialista de las uñas es el dermatólogo. En la consulta de dermatología se tratan una gran variedad de problemas de las uñas.
Problemas Comunes de las Uñas
Hay muchos problemas de las uñas que solamente suponen un pequeño deterioro de consecuencias meramente estéticas: uñas frágiles, estrías longitudinales… Esos son problemas del cuidado de las uñas. Pero algunos cambios sí pueden indicar una enfermedad y deberían ser consultados al médico. Aquí mencionamos algunos.
- Estrías Longitudinales: Son las más habituales y suelen aparecer con la edad, a partir de los 60 años por cuestiones hereditarias.
- Estrías Transversales o «Líneas de Beau»: Es una alteración en el crecimiento de las uñas que puede ser debida a una mala alimentación, a un cuadro febril, como consecuencia de ciertos medicamentos o bien como señal de alguna patología grave.
- Uñas Frágiles: En este caso las uñas se rompen con mucha facilidad como consecuencia de una mala alimentación, deficiencia circulatoria o por problemas de reumatismo. En personas de edad avanzada también puede ser por tener las manos en contacto con agua constantemente.
- Anoniquia: Se caracteriza por la inexistencia parcial o total de la uña.
Infecciones en las Uñas
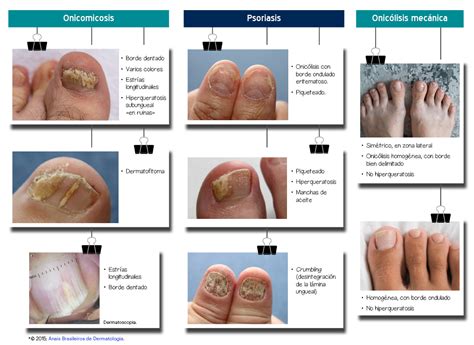
La onicomicosis, infección por hongos que afecta a las uñas, es una de las afecciones ungueales más frecuentes. Generalmente las infecciones por hongos se dan en las uñas de los pies. Es una infección provocada por la reproducción descontrolada de hongos microscópicos. Las infecciones por hongos en las uñas están causadas fundamentalmente por tres tipos de hongos:
- Hongos filamentosos pertenecientes a la familia de los mohos, responsables del 90% de las onicomicosis.
- Este tipo de hongo es la segunda causa de infección fúngica en las uñas. Las más habituales son Candida albicans y Candida parapsilosis.
Por otra parte, sufrir traumatismos o heridas en las uñas o la piel, así como haber tenido infecciones fúngicas previas incrementa el riesgo de sufrir onicomicosis. Las uñas afectadas por infecciones fúngicas suelen presentar alteraciones de la coloración, con áreas blancas, amarillas, verdosas o marrones. Además, estas uñas se engrosan, tienen estrías o agujeros en su superficie (conocidos como piqueteados o pitts) y adquieren una apariencia rugosa. Además, pueden desprenderse parcialmente del lecho ungueal, se descaman y se abren con facilidad.
Generalmente, y a pesar de lo prolongado en el tiempo que puede llegar a ser el tratamiento, las infecciones ungueales por hongos únicamente causan las alteraciones estéticas referidas. No obstante, algunas de estas infecciones pueden cursar con inflamación grave del área cutánea afectada, picor intenso y bastante dolor.
Diagnóstico y Tratamiento de Infecciones por Hongos
El diagnóstico de los hongos en las uñas ha de hacerse en la consulta de un dermatólogo especialista en las patologías y trastornos de las uñas, ya que no siempre los cambios en la coloración, forma y dureza de las uñas están relacionadas con infecciones fúngicas. En la Unidad de Uñas se lleva a cabo el diagnóstico de este tipo de infecciones fundamentalmente mediante la exploración clínica y el uso del dermatoscopio. Normalmente, además se hace una biopsia. Para ello, el dermatólogo procede al raspado de la zona afectada para obtener una muestra que se envía al laboratorio para hacer un cultivo.
El tratamiento de los hongos en las uñas es complejo y bastante tedioso, ya que se trata de microorganismos muy resistentes y la respuesta al tratamiento se demora un tiempo considerable, con un alto riesgo de recurrencia. De esta manera, el especialista puede prescribir medicación oral, tópica para acabar con la infección. Esta tecnología tiene una gran capacidad de penetración en la lámina ungueal. Destruye hongos y esporas sin dañar la piel o las estructuras que rodean el área afectada. El tratamiento es completamente indoloro (el paciente únicamente puede sentir calor en la zona de tratamiento), no tiene efectos secundarios y permite reincorporarse a las actividades normales sin necesidad de recuperación específica.
Uña Encarnada (Onicocriptosis)
La uña encarnada, llamada onicocriptosis, es una alteración de las uñas bastante frecuente. Ocurre cuando el extremo o el lateral de una uña se curva en exceso y se clava o se entierra en la carne de los dedos. La inflamación y el enrojecimiento de los pliegues laterales de la uña afectada no son demasiado llamativos. Los síntomas descritos se agravan y aparece sudoración excesiva, hipersensibilidad al tacto y un granuloma (tumor epitelial benigno) que supura y puede ser purulento en caso de que se desarrolle una infección.
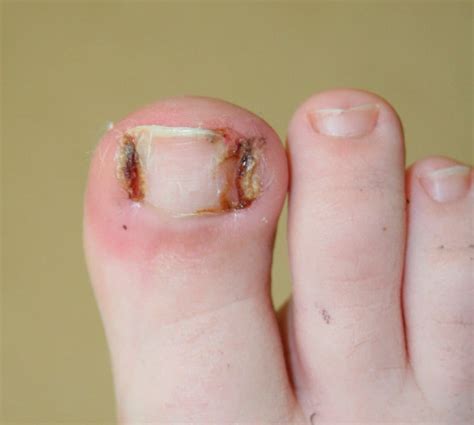
No obstante, también puede deberse a otras causas como tener una yema del dedo demasiado bulbosa o sufrir alguna malformación congénita en el contorno de la uña. Generalmente, el diagnóstico de las uñas encarnadas se lleva a cabo mediante la exploración de la uña y la piel circundante en consulta valorando los signos clínicos y la presencia de una posible infección.
Tratamientos para la Uña Encarnada
Los brackets para las uñas constituyen un método efectivo, seguro y no quirúrgico para el tratamiento de la uña encarnada u onicocriptosis. El procedimiento se lleva a cabo después de medir la uña del paciente para seleccionar el tamaño adecuado del bracket. Posteriormente hay que concertar visitas mensuales en las que se va aumentando progresivamente la presión aplicada sobre la uña, en función de los síntomas.
Estos brackets para tratar las uñas encarnadas son dispositivos hechos de alambres de acero o bandas de plástico, que se aplican directamente sobre la superficie dorsal de la uña con el objetivo de producir un enderezamiento de su curvatura anómala, para evitar así su que lesionen y se claven en el tejido periungueal. La utilización de brackets para corregir uñas encarnadas están indicados en casos de uñas encarnadas leves o moderadas en adultos, niños, pacientes diabéticos o cuando la uña encarnada se asocia a una infección local.
Para llevar a cabo esta operación, el especialista aplica anestesia local para que el paciente no sienta ninguna molestia o dolor durante la intervención. A continuación, modifica la forma de la uña cortando el sobrante, extrae la porción de uña clavada en la piel y aplica una gasa o algodón estéril impregnado en fenol durante unos segundos.
La matricectomía química es un método quirúrgico sencillo, efectivo que trata la uña encarnada y que tiene un porcentaje muy bajo de recidiva. Cuando la uña encarnada también se debe a la hipertrofia de los pliegues cutáneos laterales de las uñas, hay que reducir quirúrgicamente el tamaño de estos tejidos blandos.
Tumores en las Uñas
Como cualquier restructura del organismo, las uñas pueden desarrollar tumores, tanto benignos como malignos.
- Quistes Mixoides: Son lesionas benignas abultadas que aparecen en la falange distal del dedo, muy cerca de la uña. La consistencia de estos quistes es blanda y tienen un color sonrosado o blanquecino. Aunque son benignos, pueden provocar dolor al tacto o presión y llegar a comprimir la matriz de la uña, deformándola. Pueden reabsorberse solos y si no causan molestias no requieren tratamiento.
- Granulomas Piógenos: Formaciones abultadas de piel de color marrón o rojizo que crecen rápidamente cerca de las uñas, generalmente después de haber sufrido una herida o un golpe. Se deben a la proliferación excesiva de los capilares y a la inflamación de la zona lesionada. Pueden desaparecer por sí solos, pero a veces es necesario eliminarlos porque causan molestias y sangrado frecuente con el simple roce.
- Fibromas Periungueales: Aparecen alrededor de la uña y crecen lentamente. La coloración de estos tumores es similar al de la piel y tienen una consistencia muy firme.
- Enfermedad de Bowen: También llamado carcinoma de células escamosas in situ, es una manifestación temprana del carcinoma de células escamosas. Se caracteriza por la aparición de una lesión plana, descamada o con costra de color rojo o pardo.
- Carcinoma de Células Escamosas Subungueal: Dentro de los tumores subungueales (localizados debajo de la uña) el carcinoma escamoso es el más prevalente. Aparecen generalmente en la falange distal de los dedos pulgar e índice, per pueden hacerlo en cualquier uña. Tienen apariencia verrugosa y pueden confundirse fácilmente con un papiloma común; de hecho, la infección por el Virus del Papiloma Humano parece ser un factor de riesgo para sufrir estos tumores. Esta circunstancia favorece el retraso en el diagnóstico y en el tratamiento, que suele ser quirúrgico.
- Melanoma Subungueal: Es un tumor muy raro, pero muy agresivo. Tiene mal pronóstico porque suele diagnosticarse muy tarde. Su manifestación principal es una banda marrón en la uña rojiza que tiende a confundirse con un hematoma. El signo más evidente de melanoma subungueal es el denominado signo de Hutchinson, una mancha negra, marrón oscuro o gris que se extiende por la cutícula y los pliegues ungueales laterales, pero no siempre se da.
Dermatitis de Manos
La dermatitis o eczema de manos es una condición frecuente. La tasa de prevalencia anual se estima en aproximadamente un 10 % para la población general. Dentro de las enfermedades cutáneas ocupacionales, la prevalencia de la dermatitis de manos es de hasta 80-88 %. La alta incidencia de la dermatitis de manos puede explicarse parcialmente por el hecho de que las manos son las «herramientas» corporales más utilizadas, y como tales, están en contacto con mayor cantidad de químicos e irritantes que otras regiones del cuerpo. Las distintas etiologías a veces se sobreponen, lo que hace más complejo el diagnóstico de dermatitis de manos.
La dermatitis de manos puede ser aguda o crónica. Dentro de los signos y síntomas agudos se encuentran: eritema, edema, pápulas, vesículas, prurito, ardor y dolor. La dermatitis de mano crónica se manifiesta como placas eczematosas, con fisuras, liquenificación e hiperpigmentación. La severidad puede ir desde un compromiso leve de pocos dedos a una dermatitis severa y debilitante.
Para poder hacer un diagnóstico preciso es importante realizar una anamnesis y examen físico completos, una prueba de parches extensa y personalizada y, en ocasiones, puede ser necesaria una biopsia cutánea.
Diagnóstico Diferencial
Los diagnósticos diferenciales más importantes son psoriasis y tiña manum. Los pacientes psoriásicos tienden a tener alguna(s) de las siguientes características: historia familiar de psoriasis, compromiso plantar, del cuero cabelludo, codos, rodillas, 'pits' ungueales, manchas en aceite en las uñas y/o artritis. La biopsia puede mostrar signos patognomónicos de psoriasis como hipogranulosis, acumulación de neutrófilos en el estrato córneo y neutrófilos en pústulas espongióticas. La ausencia de estas características y la presencia de espongiosis e infiltrado inflamatorio linfo-histiocitario en dermis sugieren una dermatitis de contacto. Por su parte, la tiña manum es típicamente unilateral; los pacientes pueden tener onicomicosis o tiña pedis asociadas; y un examen micológico directo con hidróxido de potasio (KOH) y/o cultivo de hongos positivos confirman este diagnóstico.
Clasificación de la Dermatitis de Manos
Según su etiología, las dermatitis de mano se pueden clasificar en: dermatitis de contacto irritativa (DCI), dermatitis de contacto alérgica (DCA), dermatitis atópica (DA), dermatitis hiperqueratósica, dermatitis numular, dermatitis dishidrótica o dishidrosis y dermatitis friccional. Las clasificaciones se crean para facilitar la comprensión de la enfermedad y su manejo, sin embargo es importante tener en cuenta que las presentaciones mixtas/sobrepuestas son frecuentes.
- Dermatitis de Contacto Irritativa (DCI): La DCI es la causa más frecuente de dermatitis de manos, y representa el 35 % de todas las dermatitis de manos y casi el 60 % de las dermatitis de manos ocupacionales. La DCI es una reacción inespecífica que puede ocurrir en cualquier individuo, pero son más susceptibles las personas con función de barrera cutánea alterada, como aquellas que se lavan las manos frecuentemente y los atópicos. El daño ocurre por la exposición directa de una sustancia exógena que tiene un efecto citotóxico en la piel.
- Dermatitis de Contacto Alérgica (DCA): La DCA representa el 19 % de las dermatitis de manos y el 40 % de las de manos ocupacionales. La DCA es una reacción de hipersensibilidad, retardada, tipo IV, mediada por células. Una vez que la sensibilización ocurre, la reexposición al antígeno usualmente conlleva un incremento de la reacción dentro de 48-96 horas. La DCA tiende a comprometer más frecuentemente los pulpejos, pliegues ungueales y dorso de las manos.
- Dermatitis Atópica: Se estima que el porcentaje de dermatitis atópica de manos en pacientes con eczema de manos es de un 22 %. El hecho de tener DA en la infancia representa un factor de riesgo para desarrollar eczema de manos posteriormente. Se han descrito diferentes patrones clínicos; el eczema atópico de manos compromete habitualmente el aspecto ventral de las muñecas, pulpejos y dorso de manos. Las palmas también pueden verse afectadas. La piel se ve seca, liquenificada y escoriada.
- Dermatitis Hiperqueratósica: La dermatitis hiperquerasótica de las palmas (DHP), que fue descrita por primera vez en 1953, representa el 22 % de las dermatitis de manos. Clásicamente es más frecuente en hombres de entre 40 a 60 años, y un tercio de los pacientes con DHP refieren exposición a trabajo manual pesado. La presentación clínica de la DHP muestra placas hiperqueratósicas simétricas en palmas (porciones proximal y media) y es frecuente la presencia de fisuras dolorosas.
- Dermatitis Numular: La dermatitis numular (forma de moneda) se caracteriza por presentar placas eczematosas redondas u ovales distribuidas de manera asimétrica que habitualmente comprometen la porción distal de los dedos y dorso de las manos, y que tienden a recurrir. No es infrecuente que la dermatitis numular se asocie a una prueba de parches positiva (por ejemplo, níquel, cromo, bálsamo del Perú y fragancias).
- Dermatitis Dishidrótica y Ponfolix: Varios autores coinciden en que dishidrosis y ponfolix son parte del espectro de una misma enfermedad, mientras que otros creen que son entidades distintas. El eczema dishidrótico habitualmente presenta un curso crónico recidivante, caracterizado por episodios de pápulo-vesículas pequeñas, eritema discreto o ausente, localizado en las caras laterales de los dedos en una distribución simétrica.
- Dermatitis Friccional: La dermatitis de manos friccional es la consecuencia de un traumatismo y/o roce repetido en las áreas afectadas. Clínicamente se presenta con engrosamiento, descamación, eritema y fisuras. No se observan vesículas ni prurito, síntomas que la diferencian de otros tipos de dermatitis de manos. Las áreas protegidas como muñecas y uñas habitualmente no están comprometidas.
Pruebas Diagnósticas
Prueba de Parches
La prueba de parches es el «estándar de oro» para diagnosticar DCA e identificar los alérgenos responsables. Es importante considerar que la disrupción de la piel aumenta las posibilidades de sensibilización. Cuando el eczema de mano es persistente o la etiología es poco clara, se debe realizar una prueba de parches, ya que alrededor de un 20 % de los pacientes generales y 40 % de los pacientes con dermatitis de manos tendrán una prueba positiva.
Es muy importante que la prueba de parches sea interpretada por un especialista entrenado, ya que se le debe asignar relevancia clínica para precisar el diagnóstico. La mencionada prueba debe ser específica para el paciente, pero a la vez, extensa. Mientras más alérgenos se prueben, mayor es la posibilidad de detectar una reacción positiva relevante. Sin embargo, se debe ser prudente y no probar alérgenos irrelevantes o insospechados con el consiguiente riesgo de la exposición innecesaria del paciente a químicos.
Biopsia Cutánea
La biopsia cutánea no se emplea de rutina en el eczema de manos, ya que la etiología es habitualmente determinada por la historia y la presentación clínica. Cuando la dermatitis se hace persistente o la etiología no es clara, la biopsia puede ayudar a descartar otras condiciones como psoriasis, queratoderma e infección nicótica (aunque un examen directo con KOH o un cultivo de hongos son procedimientos menos invasivos para descartar micosis). En los estados agudos del eczema de manos la biopsia cutánea también puede ayudar a diferenciar el subtipo de dermatitis de mano, mientras que en los estados subagudos y crónicos, la biopsia cutánea no es tan útil para diferenciar entre las formas eczematosas de la dermatitis de manos, ya que la mayoría mostrará hiperplasia epidérmica psoriasiforme.
En los estadios agudos, todas las dermatosis de manos tienen cantidades variables de espongiosis e infiltrado inflamatorio dermítico. En DCA y DA la espongiosis puede llevar a la formación de vesículas intraepidérmicas. El infiltrado es predominantemente linfo-histiocítico con cantidades variables de eosinófilos en DCA. En DA se ven predominantement...
Otras Afecciones Dermatológicas
Además de las condiciones mencionadas, existen otras afecciones dermatológicas que pueden manifestarse en las manos:
- Lesiones Pigmentadas: Las lesiones pigmentadas son un grupo heterogéneo y variado de lesiones dermatológicas. En caso de presenciar alguna pigmentación sospechosa en la piel que pueda derivar en patología, se ofrece el seguimiento correspondiente a través de controles dermatoscópicos periódicos. Las lesiones pigmentadas se dividen en neoplasias melanocitarias y lesiones de origen no melanocítico.
- Lupus: En los pacientes con lupus pueden aparecer áreas de piel escamosas de color rojo con bordes definidos o lesiones rojas con forma de anillo.
- Dermatomiositis: Esta patología provoca en la piel una erupción cutánea oscura de color violeta que aparece en la cara y párpados, así como en los nudillos, codos, rodillas, pecho o espalda.
- Alergias Cutáneas: Las alergias cutáneas son una de las principales razones por la que los pacientes acuden al dermatólogo. Estas alergias se manifiestan de forma diferente en función de los mecanismos que la provoquen. Algunas de las más frecuentes son el eczema, la urticaria, las alergias medicamentosas y las alergias de contacto.
El Rol del Dermatólogo
La dermatología es la especialidad médico-quirúrgica que se ocupa del estudio de la piel y sus enfermedades. Los dermatólogos se encargan de la prevención y el tratamiento de las patologías relacionadas con la piel, el pelo, las mucosas y las uñas. La consulta de dermatología es una de las más demandadas en clínicas y hospitales. La piel es el órgano más extenso del cuerpo humano, por lo que es fácil presentar alguna lesión en algún momento de la vida.
Cuando acudes a una consulta de dermatología el médico realiza tu historia clínica, en la que se registran los antecedentes personales y familiares. Es muy importante el examen físico para ver dónde están localizadas las lesiones y de qué tipo son. De esta forma es más fácil que el especialista pueda realizar un diagnóstico y un tratamiento adecuado.
Tabla Resumen de Enfermedades de las Uñas
| Enfermedad | Descripción | Causas Comunes | Tratamiento |
|---|---|---|---|
| Onicomicosis | Infección por hongos en las uñas | Hongos dermatofitos, cándida | Antifúngicos orales y tópicos, láser |
| Uña Encarnada | Uña que se clava en la piel | Corte incorrecto de uñas, calzado ajustado | Brackets, matricectomía |
| Estrías Longitudinales | Líneas verticales en las uñas | Envejecimiento, factores hereditarios | No requiere tratamiento, hidratación |
| Líneas de Beau | Surcos transversales en las uñas | Mala alimentación, fiebre, medicamentos | Tratar la causa subyacente |
| Tumores Ungueales | Crecimientos benignos o malignos | Diversas causas | Extirpación quirúrgica, láser |
Enfermedades de las uñas onicomicosis - INCMNSZ -Educación para la Salud
tags: #dermatologo #unas #manos