La psoriasis es una enfermedad inflamatoria crónica y recidivante que afecta principalmente a la piel y sus anejos. Clínicamente, se caracteriza por placas eritemato-descamativas bien delimitadas, localizadas principalmente en codos, rodillas o región glútea, que evolucionan por brotes. Es un proceso poligénico de alta prevalencia, pues afecta entre el 1-3% de la población, con más de 125 millones de personas con psoriasis en todo el mundo.
La gravedad es variable, desde formas leves o moderadas hasta severas, con importante afectación de la superficie corporal. Aunque presenta otras formas clínicas menos frecuentes, como la psoriasis en gotas, eritrodérmica, pustulosa, invertida o ungueal. Histológicamente, presenta una proliferación epidérmica con diferenciación anormal de los queratinocitos y un infiltrado inflamatorio mediado principalmente por linfocitos T.
El impacto de la psoriasis sobre la calidad de vida es muy significativo. Los pacientes presentan depresión y ansiedad con mucha frecuencia y una baja puntuación en las escalas de calidad de vida, explicado por la morbilidad que ocasiona la propia enfermedad y la presencia de comorbilidades asociadas.
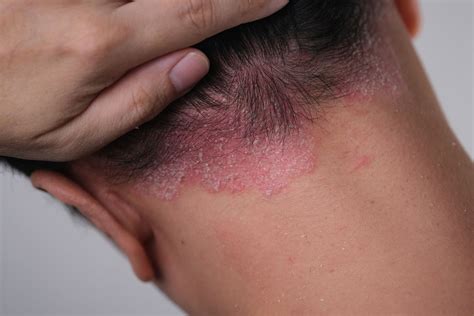
La Importancia de la Atención Dermatológica Especializada
El dermatólogo suele ser con frecuencia el único médico que atiende a los pacientes con psoriasis y tiene, por tanto, un papel muy importante en la estratificación del riesgo cardiovascular de sus pacientes. Debe identificar las situaciones de riesgo e iniciar tratamiento preventivo, antes de que se establezca la enfermedad cardiovascular.
En Île-de-France, encontrar un dermatólogo especialista en psoriasis es crucial para recibir un diagnóstico preciso y un tratamiento adecuado. Estos especialistas están capacitados para manejar las diversas manifestaciones de la psoriasis y ofrecer un enfoque integral para mejorar la calidad de vida del paciente. Además, estos especialistas pueden ofrecer tratamientos específicos y personalizados para cada paciente.
Comorbilidades Asociadas a la Psoriasis
Recientemente, se ha prestado gran interés al incremento del riesgo cardiovascular en los pacientes con psoriasis, como ocurre en otras enfermedades inflamatorias crónicas, como el lupus eritematoso o la artritis reumatoide. Sin embargo, no es nueva la asociación de la psoriasis con algunos factores de riesgo cardiovascular como la obesidad, el tabaquismo, la dislipemia e incluso un incremento de la mortalidad en pacientes hospitalizados graves.
El conocimiento en profundidad de la fisiopatología de la psoriasis, en la que están implicados los linfocitos Th1 y Th17, que liberan gran cantidad de citoquinas (TNF-α, IL8, IL6, IL17, IL1, IL23…) responsables de la formación de las lesiones de psoriasis, además de permitir el diseño de nuevos fármacos, que bloquean estas señales inflamatorias con muy buenos resultados clínicos, ha puesto de manifiesto que algunas de la citoquinas implicadas en la patogenia de la psoriasis también lo están en la enfermedad cardiovascular.
Síndrome Metabólico y Psoriasis
Un porcentaje importante de las personas de más de 40 años, que viven en países desarrollados, padecen algunas de las enfermedades llamadas de la civilización: obesidad, diabetes, hipertensión arterial, o dislipemia. La mayor parte de estas enfermedades no se presenta de forma aislada, sino formando parte del síndrome metabólico (SM), antes llamado síndrome X.
La importancia del SM es que confiere un riesgo cardiovascular mayor que la presencia de sus componentes individualmente. Algunos estudios determinan que los sujetos que cumplen criterios de SM según los parámetros de la ATP-III presentan un riesgo 2,59 veces mayor de tener un evento cardiovascular en los próximos 10 años.
Criterios para el Diagnóstico del Síndrome Metabólico
Existen varios grupos de criterios para el diagnóstico del SM, propuestos por diferentes organismos: la Organización Mundial de la Salud, el Grupo Europeo para el Estudio de la Resistencia a la Insulina y el Third Report National Cholesterol Education Program Expert Panel On Detection, Evaluation and Treatment of High Blood Cholesterol in Adults (ATP III).
De todos ellos, los más utilizados son los de ATP-III, por su facilidad de aplicación en la práctica clínica y porque algunos autores han descrito una mejor correlación con la presencia de enfermedad cardiovascular, que con los otros criterios.

Algunos autores han estimado que la prevalencia de SM en pacientes con psoriasis es mayor que en la población general. Según nuestra experiencia, los pacientes con psoriasis, presentan en un 40% criterios de SM, según la ATP-III con una OR similar al estudio de Sommer. No se ha establecido una relación directa entre la severidad de la psoriasis y el SM, pero sí se asocia con la duración de la enfermedad, sobre todo a partir de los 40 años. A pesar de que algunos estudios no han encontrado una mayor prevalencia de SM en pacientes con psoriasis, sí lo relacionan con algunos de sus componentes como la obesidad, la diabetes, la dislipemia o la hipertensión.
Componentes del Síndrome Metabólico y su Relación con la Psoriasis
Obesidad Abdominal
Según los parámetros de la ATP-III, se considera cuando el perímetro abdominal es superior a 102cm en los varones y 88cm en las mujeres, aunque modificaciones recientes establecen que con valores inferiores, puede ya aparecer resistencia a la insulina (90-102cm en los varones y 80-88cm en las mujeres). El excesivo perímetro abdominal, se ha definido como criterio imprescindible para considerar que existe SM. Este síndrome representa un verdadero problema de salud pública, donde en algunos países, como Estados Unidos, afecta a más de un tercio de la población.
La grasa abdominal se considera como un verdadero órgano endocrino, que produce liberación de ácidos grasos libres y citoquinas, relacionadas con la resistencia a la insulina, elemento clave en la patogenia del SM, promoviendo la inflamación y la disfunción endotelial.
Otra forma de determinar la obesidad es mediante el índice de masa corporal (IMC), que se calcula dividiendo el peso en kilogramos, entre la altura en metros al cuadrado. Se considera obesidad cuando el cociente es superior a 30kg/m2. La obesidad y el aumento de perímetro abdominal se asocian al resto de los factores de SM (diabetes tipo 2, apnea del sueño, hipertensión, dislipemia, infarto agudo de miocardio…) y, además, a un incremento de la mortalidad.
La asociación con la psoriasis ha sido puesta de manifiesto en diferentes estudios epidemiológicos y ensayos clínicos sobre los nuevos tratamientos, y afecta principalmente a mujeres que desarrollan formas más severas de psoriasis. Nosotros hemos observado un incremento del perímetro abdominal en pacientes con psoriasis, que presentan valores medios superiores a 102cm., tanto en hombres como mujeres, y que se correlaciona de forma positiva con el PASI.
¿La obesidad afecta en la piel con Psoriasis?
Se ha demostrado que el riesgo de padecer psoriasis se asocia con valores superiores de IMC, aunque otros estudios sugieren que la obesidad es secundaria y no precede al debut del psoriasis, existiendo una correlación positiva entre los valores del BSA/PGA y el IMC. Es posible que la depresión, conducta antisocial, los hábitos alimenticios, el sedentarismo y el consumo de alcohol favorezcan la obesidad, pero esta relación se explica fundamentalmente por la fisiopatología común de ambas enfermedades (IL-6, TNF-α, PAI-1).
Estudios recientes demuestran un incremento de la prevalencia de hígado graso no alcohólico, en pacientes con psoriasis asociado a obesidad abdominal, SM y artritis psoriásica, con lo que en estos pacientes se incrementa el riesgo de hepatopatía, producida por metotrexate, desarrollando fibrosis hepática con dosis menores.
El tratamiento de la obesidad continúa siendo un auténtico reto para médicos y pacientes. Además de las conocidas medidas no farmacológicas, como la dieta y el ejercicio físico, se pueden utilizar algunos fármacos como la sibutramina (un inhibidor de la recaptación de noradrenalina y serotonina) o el orlistat (un inhibidor de las lipasas) aunque estos no estarían exentos de efectos adversos. La cirugía bariátrica se reserva para aquellos casos de obesidad mórbida seleccionados y, generalmente, con IMC superior a 40kg/m2. A pesar de que no hay estudios con series importantes de pacientes, se han documentado algunos casos de mejoría de la psoriasis solo modificando el estilo de vida y algunos parámetros del SM, como la obesidad.
Hipertensión
Los criterios de la ATP-III consideran hipertensión cuando las cifras son superiores a 130/85mmHg o el paciente toma tratamiento antihipertensivo. Las guías de práctica clínica recomiendan iniciar el tratamiento cuando los cifras son superiores a 140/90mmHg, sin embargo, en pacientes que asocian diabetes, como le sucede a muchos pacientes con psoriasis, se debe comenzar cuando los valores son superiores o iguales a 130/80mmHg. Los pacientes tratados con retinoides orales o ciclosporina, deben de ser vigilados estrechamente, porque tienen más riesgo de tener cifras de tensión arterial elevadas.
Numerosos trabajos establecen una mayor prevalencia de hipertensión, en pacientes con psoriasis asociado a otros factores de riesgo cardiovascular, en el contexto del SM. Los pacientes con psoriasis severa presentan una prevalencia media de hipertensión del 20%, mientras que cuando la psoriasis es moderada, esta prevalencia sería del 15%. En nuestro estudio hemos observado unas cifras medias de tensión arterial sistólica y diastólica más elevadas, en hombres y mujeres, que en otros pacientes sin psoriasis (28 y 18mmHg más altas respectivamente). Sin embargo, no todos los trabajos encuentran esta asociación.
El tratamiento de la hipertensión debe iniciarse de forma precoz. Cuanto mayores son las cifras medias de tensión arterial, mayor es el riego de infarto de miocardio, de enfermedad cerebrovascular o fracaso renal. Ensayos clínicos demuestran que el tratamiento correcto de la hipertensión arterial, disminuye el riesgo de insuficiencia cardíaca en más del 50%, el de infarto de miocardio en el 25% y el de enfermedad cerebrovascular en el 40%.
En pacientes con hipertensión no complicada, se debe iniciar el tratamiento con diuréticos de tipo tiazídico, teniendo en cuenta que muchos pacientes requieren la asociación de dos fármacos para un correcto control. El uso de betabloqueantes se desaconseja en pacientes con psoriasis, porque puede agravar el cuadro cutáneo. Además, otros fármacos como los IECAS, ARA-II, o los propios diuréticos tiazídicos, se han asociado con empeoramiento de la psoriasis, con lo que su utilización debe ser cuidadosa. A pesar de esto, algunos IECAS han demostrado ser beneficiosos, evitando la progresión de la placa de ateroma.
El tratamiento farmacológico debe ir acompañado de una dieta adecuada y la realización de ejercicio físico. Es importante que los pacientes se sientan motivados para mejorar la adherencia al tratamiento, y en este aspecto, el dermatólogo tiene un papel importante que desarrollar.
Dislipemia
Dos son los criterios referidos en los parámetros del SM: uno de ellos es la hipertrigliceridemia (>150mg/dl) y el otro, los valores bajos de HDL-C (<40mg/dl en el varón y <50mg/dl en la mujer). Numerosos estudios han relacionado la psoriasis, con valores elevados de LDL y colesterol total. La relación entre los niveles elevados de colesterol y la enfermedad cardiovascular está bien documentada, de manera que se produce un descenso importante del riesgo, cuando se disminuyen los niveles plasmáticos.
Gisondi demostró que los pacientes con psoriasis, presentan valores más elevados de triglicéridos, sin diferencias en los niveles de HDL-C, con el grupo control. Sommer lo relacionó con cifras más elevadas de LDL-C. Nosotros hemos observado un incremento en los valores medios de triglicéridos, con descenso en los valores de HDL-C, en los pacientes con psoriasis.
Sharrett determinó que la asociación de los niveles elevados de triglicéridos y bajos de HDL-C, con la presencia de placa de ateroma, no era muy importante, pero, sin embargo, se asociaban fuertemente con la enfermedad coronaria; así, todos estos estudios sugerían que los valores elevados de triglicéridos y los niveles bajos de HDL-C, se relacionaban con la transición de ateroma a aterotrombosis y que, por tanto, el control de estos dos factores de riesgo cardiovascular, es fundamental en pacientes con enfermedad subclínica.
Los valores máximos de LDL-C, a partir de los cuales se recomienda tratamiento en pacientes que no asocian otras comorbilidades, son de 160mg/dl; sin embargo, como ocurre en la mayoría de los pacientes con psoriasis, cuando hay otros factores de riesgo concomitantes, como diabetes, tabaquismo, hipertensión, historia familiar de enfermedad cardiovascular o niveles bajos de HDL-C, se debe iniciar el tratamiento al superar los 130mg/dl. Cuando hay antecedentes personales de enfermedad cardiovascular, el tratamiento debe ser iniciado a partir de los 100mg/dl.
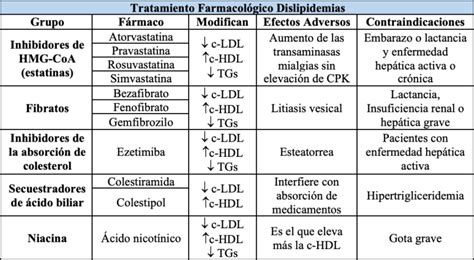
Los fármacos que mejor reducen los niveles de LDL-C son los inhibidores de la HMG-CoA reductasa (estatinas), aunque el primer escalón del tratamiento, deben ser los cambios en el estilo de vida. En aquellos casos en que las estatinas estén contraindicadas o agraven el psoriasis, se podrán utilizar otros fármacos como los fibratos, el ácido nicotínico, el ezetimibe, o los quelantes de ácidos biliares.
Además, algunos estudios con series cortas de pacientes han demostrado que las estatinas per se (simvastatina 40mg) mejoran el psoriasis, reduciendo el PASI un 47% debido a la inhibición del antígeno leucocitario (LFA-1) y a la disminución de citoquinas producidas por los linfocitos Th1. El uso de estatinas ha demostrado que disminuyen la reacción en cadena de la polimerasa (PCR) en pacientes con enfermedad coronaria, mejoran la distensibilidad arterial y reducen la incidencia de ictus, debido a su acción antiinflamatoria ejercida a través de la inhibición de la actividad de los mac.
Psoriasis Pustulosa Generalizada (PPG): Una Enfermedad Rara
La PPG se presenta como una enfermedad inflamatoria grave y poco común, caracterizada por la abrupta aparición de pústulas estériles por distintas zonas del cuerpo. Puede cursar en brotes o de manera persistente a lo largo del tiempo. Esta condición puede asociar síntomas sistémicos como fiebre y astenia, así como otras manifestaciones de inflamación, como alteraciones en el hemograma, leucocitosis y elevación de la proteína C reactiva.
Los pacientes cuando presentan brote pueden experimentar dolor, escozor o picor en la piel. También pueden tener manifestaciones articulares que reflejan la naturaleza sistémica de la enfermedad. Las pústulas, lesiones con contenido de pus estéril (no contagiosas), se distribuyen de manera generalizada. Algunos pacientes pueden tener también psoriasis en placas.
La PPG puede acarrear complicaciones graves, como infecciones generalizadas, sepsis y problemas cardiovasculares. Esta enfermedad se clasifica como rara, con una prevalencia variable según el país. En Francia, por ejemplo, se estima que afecta a menos de dos personas por cada millón de habitantes, mientras que, en Asia, específicamente en Japón, la prevalencia es significativamente mayor, alrededor de nueve pacientes por millón de habitantes. En España, la prevalencia es de 13 pacientes por millón.
Retos y Abordajes en Dermatología
Uno de los desafíos inherentes a esta enfermedad radica en su marcada heterogeneidad, lo que complica, en ocasiones, el proceso diagnóstico. No existe una prueba patognomónica que pueda proporcionar un diagnóstico definitivo; más bien, se requiere una cuidadosa evaluación de síntomas clínicos, hallazgos histológicos, antecedentes personales o familiares, etc.
Aunque algunos pacientes pueden presentar mutaciones genéticas específicas, la ausencia de una prueba patognomónica implica que el diagnóstico se basa en una combinación de diferentes elementos. El acto de diagnosticar, por lo tanto, se convierte en un desafío que demanda un conocimiento profundo de la enfermedad y una consideración activa de su presencia.
El segundo reto, derivado de la rareza de la enfermedad, reside en el limitado conocimiento que se tenía hasta hace poco sobre sus mecanismos subyacentes. Hoy en día, se ha avanzado en la comprensión de su patogenia, se sabe que es una enfermedad autoinflamatoria en la que la inmunidad innata desempeña un papel crucial, particularmente a través de interleuquinas (IL) de la familia 1 y en concreto la IL 36. Este avance en la comprensión ha allanado el camino para el desarrollo de tratamientos específicos, más eficaces.
Cabe destacar que, hasta el año pasado, no existían en Europa, incluyendo España, medicamentos aprobados para tratar la PPG, lo que añadía un componente adicional al desafío de abordar esta enfermedad.
Concienciación y Comprensión de la Enfermedad
Mejorar la comprensión de esta enfermedad a través de campañas de divulgación y proporcionar capacitación a profesionales de atención primaria, urgencias y dermatología es esencial. Esto garantizará que los pacientes que experimentan esta enfermedad reciban un diagnóstico preciso de manera temprana y tengan acceso oportuno a un tratamiento adecuado.
Desafíos para los Diagnosticados con PPG
Esta enfermedad inflama la piel, generando significativas repercusiones tanto a nivel físico como psicológico, no solo durante los brotes, sino también entre ellos. La constante incertidumbre sobre la posibilidad de un nuevo episodio condiciona considerablemente la vida de estos pacientes.
Adicionalmente, estos pacientes pueden enfrentar complicaciones serias, como sepsis, en ocasiones necesitan ingreso incluso en unidades de cuidados intensivo. La mortalidad se estima, aproximadamente en un 5 %. Sin embargo, gracias a la evolución de tratamientos más eficaces capaces de controlar la inflamación asociada a la PPG, se ha logrado reducir la tasa de mortalidad. Este avance representa un aspecto positivo en el manejo de la enfermedad.
Indicadores Clínicos y Planificación del Tratamiento
La evaluación de la gravedad en enfermedades dermatológicas se basa principalmente en la extensión de las lesiones del paciente; la presencia de pústulas también sirve como indicador de actividad de la enfermedad. A medida que la enfermedad disminuye en actividad, las pústulas tienden a secarse, dando paso a la formación de escamas y reduciendo el enrojecimiento.
En el ámbito clínico, para valorar la gravedad de esta enfermedad, se suelen emplear escalas específicas, especialmente en el contexto de ensayos clínicos, aunque es cierto que se utilizan con menor frecuencia en la práctica clínica habitual. En la realidad clínica, nos centramos principalmente en la superficie corporal afectada y en la presencia o ausencia de pústulas, así como en la existencia de síntomas sistémicos como fiebre, leucocitosis o aumento de la proteína C reactiva.
Una vez diagnosticada la enfermedad, es crucial actuar con rapidez durante los brotes, independientemente de la extensión visible en ese momento, ya que en algunos casos el curso de la enfermedad puede ser muy rápido y no se dispone de mucho tiempo.
Tratamientos para la PPG
Hasta el año 2022, en Europa y por tanto en España, carecíamos de tratamientos aprobados específicamente para la PPG. Se recurría a terapias empleadas para la psoriasis en placas. Como primera línea y en espera de confirmar diagnóstico, se suele emplear los corticoides sistémicos o ciclosporina. Ya en brotes sucesivos o en el mantenimiento se usaban retinoides orales o las terapias biológicas indicadas para la psoriasis en placas, a pesar de la limitada evidencia científica disponible con estos fármacos para la PPG.
A partir del año pasado, Europa aprobó un medicamento específico para tratar los brotes de PPG: el inhibidor de la IL-36, conocido como espesolimab. Este fármaco, administrado por vía intravenosa en entorno hospitalario, es empleado por dermatólogos, quienes lideran el manejo de esta enfermedad en colaboración con otros especialistas, dada la naturaleza multidisciplinaria de la PPG. Los pacientes pueden presentar comorbilidades como artritis o complicaciones como artritis, insuficiencia cardíaca o inflamación hepática, que requieren un enfoque integral.
Aunque este tratamiento ya está aprobado en Europa, en España aún se necesita una autorización especial para su uso. Se espera que, en un futuro cercano, sea más accesible en todos los hospitales que atienden a pacientes con PPG.
Políticas Sanitarias y Enfermedades Raras Dermatológicas
En el caso de una enfermedad rara, la promoción de la investigación clínica desempeña un papel crucial. La creación de registros de pacientes es fundamental para aumentar el conocimiento sobre la enfermedad, permitiendo un mejor entendimiento de sus características. La creación de centros de referencia con un mayor número de pacientes también puede resultar beneficioso.
Dada la naturaleza poco frecuente de esta enfermedad, la experiencia clínica suele ser limitada, a menos que se trate de centros de referencia que atienden a un número significativo de pacientes.
El acceso a la innovación y a fármacos aprobados específicamente para las enfermedades depende, en gran medida, de las autoridades sanitarias. En este sentido, recientemente, la Academia Española de Dermatología y Venereología (AEDV) lideró un estudio, publicado en la revista Actas Dermosifiliográficas, que encontró notables diferencias en el acceso a medicamentos biológicos para el tratamiento de la psoriasis en distintas comunidades autónomas.
tags: #dermatologue #specialiste #psoriasis #ile #de #france