La piel es un órgano vital que nos protege del entorno, regula la temperatura corporal y nos permite interactuar con el mundo a través del tacto. Dentro de las afecciones más comunes de la piel, se encuentra la piel atópica o eccema. Esta afectación cutánea, también conocida como dermatitis atópica, puede afectar a la piel de adultos y niños.

¿Qué es la Piel Atópica?
Chiyoung nos abre las puertas a este término: ”En pocas palabras, la piel atópica o dermatitis atópica es una enfermedad inflamatoria crónica que hace que la piel se seque, pique e inflame”. La dermatitis atópica, también conocida como eccema atópico, es una enfermedad inflamatoria crónica de la piel que provoca síntomas como sequedad, enrojecimiento, picor intenso e irritación cutánea.
Lo más característico de esta enfermedad es la extrema sequedad cutánea que va a originar un picor intenso con el consiguiente rascado y aparición de lesiones cutáneas eccematosas. Se caracteriza por sequedad cutánea importante, que va a originar picor intenso y lesiones típicas de eccema con enrojecimiento y descamación.
La DA es una enfermedad inflamatoria de la piel que dura toda la vida, aunque suele cursar en brotes con intervalos de tiempo libre de enfermedad. Decimos que es por tanto una enfermedad crónica ya que una vez que aparece se va a mantener a lo largo del tiempo con diferentes manifestaciones y grados de afectación.
¿Es contagiosa la dermatitis atópica?
Es clave recalcar algo que genera muchas dudas: la dermatitis atópica no es contagiosa ni peligrosa. No, la dermatitis atópica no es contagiosa. Aunque pueda generar dudas por el aspecto de la piel durante los brotes, esta enfermedad no se transmite de una persona a otra.
Causas de la Dermatitis Atópica
Las causas de la dermatitis atópica son genéticas y, casi siempre, hereditarias. En un 80% de los casos de dermatitis atópica existe una historia familiar positiva, lo que implica un patrón hereditario tipo poligénico.
¿Cuál es la causa? Disfunción de la piel (barrera cutánea) que provoca sequedad cutánea (xerosis) e inflamación. Menos protegida, la piel es más reactiva al entorno. Además, los factores externos (estrés, alérgenos, etc.) pueden debilitar la piel atópica y desencadenar un brote.
Este tipo de dermatitis está relacionada con una alteración en la función de la barrera cutánea, lo que hace que la piel pierda más agua y sea más vulnerable a agentes irritantes, alérgenos y microorganismos.
La dermatitis atópica también está muy asociada a enfermedades respiratorias alérgicas como el asma y la rinitis alérgica, de ahí el nombre de "tríada alérgica". Al ser una enfermedad con implicación del sistema inmunológico, observamos con frecuencia asociación con otras enfermedades alérgicas, entre ellas destaca especialmente la rinoconjuntivitis alérgica, el asma bronquial y alergia a ciertos alimentos.
La piel sensible no es una enfermedad de la piel, sino un tipo de piel que reacciona de forma muy diferente a las influencias externas frente la piel normal. La piel sensible pica, arde y está tirante.
Normalmente, las personas de piel clara y pelo claro o pelirrojo tienen la piel más sensible. Sin embargo, lo más importante es que si se cuida adecuadamente la piel sensible, es decir, se utilizan los productos o cosméticos adecuados, se cambian los hábitos de higiene y se reducen las influencias externas, los síntomas persistentes desaparecen. Lo contrario ocurre con la piel atópica, que a diferencia de la piel sensible, no puede tratarse simplemente con cuidados de la piel. La dermatitis atópica es una afección que debe tratarse dermatológicamente.
¿A quiénes afecta la Dermatitis Atópica?
La dermatitis atópica evoluciona con la edad. En el 85 % de los casos, comienza antes de los 5 años. Se observa con mayor frecuencia en bebés de tan solo 3 meses de edad, y persiste hasta los 7 años, con una posibilidad de mejora en torno a los 2 o 3 años de edad.
Los brotes desaparecen después de los 7 años en la mayoría de los casos. Los brotes son cada vez menos graves y frecuentes, y terminan por cesar... A los 10-11 años, muchos niños ya no sufren eczema. A veces, en el mismo periodo, pueden aparecer otras reacciones atópicas, como el asma.
Aunque muchos creen que la piel atópica es cosa de niños, es una condición que no entiende de edades. No hay una fecha marcada en el calendario. La dermatitis atópica aparece en cualquier momento de la vida, literalmente.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Síntomas de la Dermatitis Atópica
¿Alguna vez has oído la palabra eccema? Su signo más característico es la sequedad intensa, que puede provocar molestias, brotes y picor persistente.
La sintomatología de la dermatitis en la piel es diversa, pero suele manifestarse con la aparición de manchas blancas, rojas o escamosas y, en muchos casos, la enfermedad puede incluso generar picor. Como acabamos de comentar, la dermatitis en la piel puede manifestarse de diversas formas y presentar síntomas variados.
Lo más llamativo de esta enfermedad es el intenso prurito que obliga a rascarse incluso mientras se está dormido. Este picor aumenta especialmente por la noche y en situaciones de estrés.
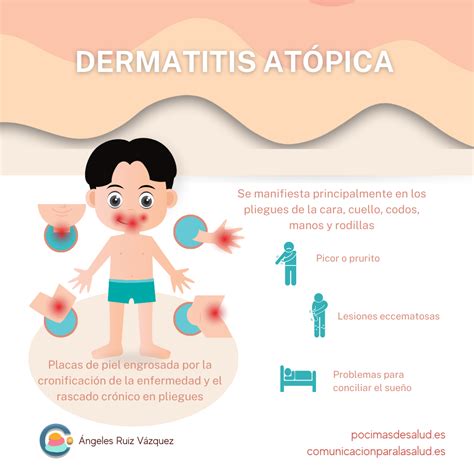
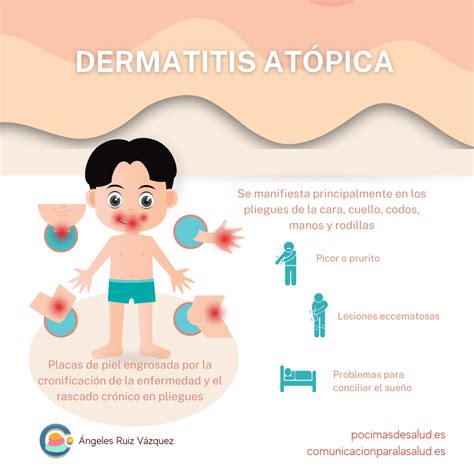
Los síntomas de la dermatitis atópica suele aparecer a partir de las 6-8 semanas de vida con afectación en la zona de las mejillas en forma de enrojecimiento y pequeñas vesículas que acaban formando costras. Con frecuencia acaba extendiéndose al resto de la cara y cuero cabelludo, pero suele respetar el triángulo naso labial. En el resto del cuerpo puede llegar a afectar al tórax y a la zona extensora de las extremidades.
Desde los 2 años hasta la adolescencia es más típica la afectación de zonas flexoras en extremidades (interior de brazos y piernas), cara, cuello, muñecas y tobillos. La dermatitis atópica en adultos suele localizarse con mayor frecuencia en las flexuras del cuerpo.
¿Pero cuáles? El síntoma principal es el picor, intenso y persistente. Se puede asociar rinitis, con o sin asma, en más de la mitad de los niños.
Las zonas afectadas por el eczema son diferentes en niños (pliegues de codos y rodillas, mejillas...) y adultos (rostro y manos).
Diagnóstico de la Dermatitis Atópica
La base del diagnóstico en la dermatitis atópica es la exploración física ya que nos va a determinar cómo son las lesiones y donde se localizan, ambos aspectos fundamentales en esta enfermedad.
Es recomendable acudir al dermatólogo siempre que existan síntomas de dermatitis atópica, especialmente si el picor es intenso, las lesiones empeoran con el tiempo o no mejoran con los cuidados habituales de la piel. También es importante consultar si las zonas afectadas presentan signos de infección (como enrojecimiento más intenso, supuración o dolor), o si los brotes son recurrentes y afectan a la calidad de vida, al sueño o al bienestar emocional.
Tratamiento de la Dermatitis Atópica
El tratamiento de la dermatitis atópica tiene como objetivo principal reducir la inflamación, aliviar el picor y restaurar la función de la barrera cutánea para evitar nuevos brotes. Cada paciente presenta un cuadro único, por lo que es fundamental contar con la valoración de un dermatólogo especializado en eccema.
El tratamiento de la dermatitis atópica se basa en controlar el picor intenso mediante antihistamínicos y tratar los eccemas con cremas específicas tipo corticoides o derivados de la calcineurina.
El tratamiento de la dermatitis atópica debe ir dirigido a reducir los síntomas (prurito cutáneo y eccema), prevenir las exacerbaciones y minimizar los riesgos del tratamiento. Es complicado lograr un control óptimo de los síntomas.
Los dos pilares fundamentales en el tratamiento médico de la dermatitis atópica son la hidratación adecuada de la piel y el uso de corticoides tópicos, pero en casos más graves, deben emplearse otros tratamientos tales como la fototerapia (UVB) o tratamientos sistémicos que tienen efectos en todo el cuerpo.
Recomendaciones y cuidados para la piel atópica
- Prefiera la ducha al baño, con agua templada y de no más de 10 minutos.
- Evite jabones alcalinos o perfumados. Use limpiadores sin jabón, específicos para piel atópica y sin fragancias.
- Hidrate la piel varias veces al día (al menos tres), siempre después de la ducha y con la piel ligeramente húmeda, siguiendo las indicaciones de su médico.
- Reduzca el rascado al mínimo.
- Evita las duchas largas: haz que no superen los diez minutos y que el agua no esté muy caliente, ya que esto puede eliminar los aceites naturales de la piel y podrías experimentar irritación.
- Hidrata bien la piel con cremas o lociones que ayuden a restaurar la barrera cutánea.
- Lava siempre la ropa nueva y evita tejidos ásperos o sintéticos.
Según nos explica Chiyoung, el primer paso es evitar todo aquello que pueda empeorar la piel: productos irritantes, ingredientes agresivos o incluso posibles alérgenos. Después, es fundamental apoyarse en rutinas y tratamientos que ayuden a reducir los brotes y aliviar el picor.
Para cuidar la piel atópica, conviene adoptar los hábitos adecuados para protegerla, reforzar su resistencia y repararla.
Para la hidratación de la piel atópica te pueden ayudar cosméticos como una crema emoliente que proporcione una hidratación efectiva y duradera y otro tipo de productos como una crema calmante que alivie el picor y el enrojecimiento.
En los pacientes en los que se ha comprobado de forma objetiva la exacerbación de la DA por un alimento concreto, se beneficiarán de la evitación de los alimentos implicados. Sin embargo, se deben evitar las dietas restrictivas indiscriminadas que conllevan una grave alteración de la calidad de vida y riesgo de malnutrición.
Personalmente la experiencia me ha enseñado que el baño es un momento importante de tranquilidad y de disfrute para el niño, le ayuda a relajarse y esto supone un factor clave en el control de la dermatitis. Mientras juega, el agua va humidificando la piel, eliminando costras y limpiándola de los gérmenes que se han acumulado durante el día. El agua ha de estar calentita pero no demasiado.
Si ves que la crema que le pones a tu hijo no le va bien, no desesperes, merece la pena probar con otras cremas hasta encontrar la que mejor se adapte a su piel. Las cremas solo se pondrán sobre la piel sin lesiones, libre de eczemas ya que pueden irritarlas y empeorarlas.
Debemos asegurarnos de que el niño con DA tenga su crema en el colegio o en la guardería, y que se la pueda aplicar cada vez que sienta picor o que se le reseca la piel. La frecuencia de aplicación dependerá de cada niño y del estado de su piel.
El momento de aplicar la crema a tu hijo después del baño debe ser un momento especial, tranquilo y sin prisas. Dedicar ese rato al cuidado de la piel tanto para el niño como en el caso del adulto con DA hace que el cuerpo y la mente se tranquilicen y eso es fundamental para el control de la enfermedad, disminuirá el picor y se relajará consiguiendo con ello dormir mejor.
En la dermatitis atópica hay que cuidar mucho los pies. La ropa debe quedar holgada, nunca ajustada ya que no dejará respirar a la piel y empeorará la dermatitis.
El tratamiento del paciente con dermatitis atópica debe ser individualizado dependiendo del grado de afectación y la duración de los brotes. Para controlar el picor es más adecuada una correcta hidratación y el control de los brotes de la enfermedad.
Actualmente existen novedades en el tratamiento de la dermatitis atópica gracias a estudios de investigación punteros sobre aspectos inmunológicos de esta enfermedad.
¿Cómo saber si se trata de un eczema o piel seca?
Si respondiste que sí a alguna o todas estas preguntas, probablemente tengas la piel seca.
- Evita sobrecalentar tu dormitorio.
- Asegúrate de beber suficiente agua.
- Usa productos de cuidado diario adaptados.
Para el rostro, sigue una rutina de limpieza e hidratación utilizando productos adecuados para la piel seca. ¡Los productos hidratantes no necesitan ser espesos ni grasos para ser eficaces!
Para el cuerpo, elige un producto de limpieza como el Gel de ducha LIPIKAR, aplicalo con masajes suaves y mantén la piel nutrida. Para hidratar puedes optar por LIPIKAR Leche Hidratante, una loción ligera y ultrahidratante, que calma y restaura la barrera cutánea, reduciendo la sensación de inconfort y tirantez.
Del mismo modo que en invierno utilizas ropa más cálida y en verano ropa más ligera, intenta optar por cremas con texturas más espesas en invierno y más ligeras en verano.
La piel seca en las piernas y con picor puede sentirse aliviada con los productos adecuados. Prueba con fórmulas diseñadas para el invierno como LIPIKAR Lait Urea 10, una loción con triple acción de hidratación que combate todos los signos de la piel seca y tirante, aliviando la rugosidad, el picor y la descamación de la piel.
A parte de tratar la piel seca en las piernas y con picor, así como en el rostro y otras partes del cuerpo, prevenir la sequedad de las manos puede convertirse en un auténtico desafío, ya que las usamos a todas horas y están constantemente en contacto con el agua.
- Si la zona está expuesta al sol, usa un producto con SPF sobre la piel dañada y en proceso de curación para evitar el riesgo de manchas oscuras (hiperpigmentación postinflamatoria, HPI).
- Aplica crema de manos regularmente. La piel irritada es más sensible a los perfumes y ciertos ingredientes, así que elige tu crema de manos con especial atención.
- Si sufres de picor por la piel seca, al realizar labores domésticas y trabajos al aire libre (por ejemplo, lavado de platos, tareas de jardinería), utiliza unos guantes domésticos con forro de algodón u otro tipo de guantes que minimicen la exposición.
¿Cómo preparar la ropa nueva antes de usarla si tengo dermatitis atópica?
- SIEMPRE hay que quitar todas las etiquetas. Revisar bien la ropa para que no quede ninguna.
- Para quitar las etiquetas hay que descoserlas, nada de cortarlas con las tijeras.
- Es recomendable no utilizar la secadora, desnaturaliza las fibras y estropea antes la ropa.
- Cuando hagamos el cambio de ropa de temporada, antes de ponérnosla, debemos darle un aclarado en la lavadora.
Diagnóstico Diferencial
La dermatitis atópica (DA) comparte características comunes con otras enfermedades cutáneas inflamatorias, que, aunque menos prevalentes, pueden dar lugar a confusión diagnóstica y a excesos o déficits terapéuticos.
En este capítulo nos proponemos dar unas claves sencillas y prácticas que nos ayuden a descartar otros cuadros que pueden confundirse con la DA.
¿Hay alguna prueba diagnóstica específica? La respuesta es que lamentablemente no disponemos de una prueba diagnóstica definitiva de DA: será la clínica la que nos lleve al diagnóstico en la mayoría de los casos, entendiendo por clínica no solo las lesiones cutáneas, sino el tiempo de evolución, los antecedentes familiares y personales y, sobre todo, la presencia de prurito. Sin prurito el diagnóstico de DA debe ser como poco cuestionado.
La biopsia de piel puede ser necesaria en algunos pacientes para descartar otros procesos como dermatitis herpetiforme, micosis fungoide, psoriasis, dermatitis seborreica, etc., pero los hallazgos histopatológicos no son específicos de DA, sino que reflejan la fase del eccema (agudo, subagudo o crónico) en la que hemos realizado la biopsia.
La realización de cultivos microbiológicos para hongos, bacterias y virus pueden ser útiles para descartar la patología infecciosa que se parece a la DA (tiñas, impétigo, etc.) o infecciones secundarias que complican las lesiones del eccema atópico (impetiginización, eccema herpeticum, etc.).
Diagnóstico diferencial en el lactante
- Descamación fisiológica: La clave es simplemente la observación, solo vemos descamación, no hay eritema ni otros signos de inflamación, siendo la piel subyacente completamente normal. El bebé está tranquilo, no hay prurito ni disconfort.
- Dermatitis seborreica (DS): Como regla general pensaremos en DS cuando observemos un lactante sano, tranquilo, sin prurito aparente y con lesiones cutáneas en pliegues, área del pañal y afectación centrofacial y de cuero cabelludo.
- Escabiosis: El síntoma principal es el intenso prurito, de predominio nocturno que interfiere con el sueño del lactante. Los signos específicos y patognomónicos son los surcos y las vesículas perladas.
- Exantemas víricos: La evolución clínica a la desaparición del cuadro en unas 3-4 semanas y el diagnóstico serológico bastarán para realizar un correcto diagnóstico.
- Inmunodeficiencias y enfermedades metabólicas: No estaría de más incorporar a nuestro protocolo la necesidad de descartar estos cuadros ante un lactante con una forma grave de DA e infecciones de repetición.
Diagnóstico diferencial en el niño
- Psoriasis: La clave para el diagnóstico nos la da frecuentemente la familia: "¿no será psoriasis esto doctor?", preguntarán si hay antecedentes familiares de psoriasis, aunque no es raro que aparezca de nuevo o que el aspecto clínico no recuerde a la forma más habitual del adulto que es la psoriasis en placas.
- Dermatitis de contacto: La lesión cutánea típica de la dermatitis de contacto es el eccema, que puede ser agudo, subagudo o crónico, como el de la DA; también el prurito es el síntoma fundamental.
- Dermatitis facticia o artefacta: Las lesiones tienen una apariencia singular, peculiar que no recuerdan a ningún proceso dermatológico conocido. Su forma es geométrica o lineal con bordes bien definidos, claramente delimitados de la piel normal y en ocasiones reproducen el objeto causal.
Diferencias entre Eccema y Psoriasis
Aunque son enfermedades inflamatorias de la piel, se diferencian en su origen, síntomas y tratamiento. La dermatitis atópica suele provocar picor intenso, sequedad y enrojecimiento, con lesiones que pueden supurar en las fases agudas. Otra diferencia importante es que el eccema suele aparecer en la infancia, mientras que la psoriasis puede manifestarse a cualquier edad, aunque es más frecuente en adultos jóvenes.
| Característica | Dermatitis Atópica (Eccema) | Psoriasis |
|---|---|---|
| Edad de inicio | Común en la infancia | Puede aparecer a cualquier edad, más común en adultos jóvenes |
| Síntomas principales | Picor intenso, sequedad, enrojecimiento, posibles supuraciones | Placas eritematosas con escamas gruesas |
| Localización común | Pliegues de codos y rodillas, mejillas (en niños) | Superficies extensoras, cuero cabelludo, uñas |
| Factor desencadenante | Alergias, irritantes, estrés | Genética, estrés, infecciones |
tags: #diferencia #entre #dermatitis #y #piel #atopica