Con frecuencia, la psoriasis y la dermatitis seborreica se confunden debido a sus similitudes. Ambas son inflamaciones de la piel no contagiosas que tienen síntomas en común, como el enrojecimiento, la piel seca, la comezón, la descamación o las costras. También son dolencias que tienden a tener ciclos, con brotes que duran semanas o meses y que luego disminuyen o incluso entran en remisión.
Pese a que no se conozcan las causas específicas para ninguna de ellas, se cree que la genética desempeña un papel importante en su desarrollo. Te contamos cuáles son los elementos esenciales que las distinguen. ¡Toma nota!
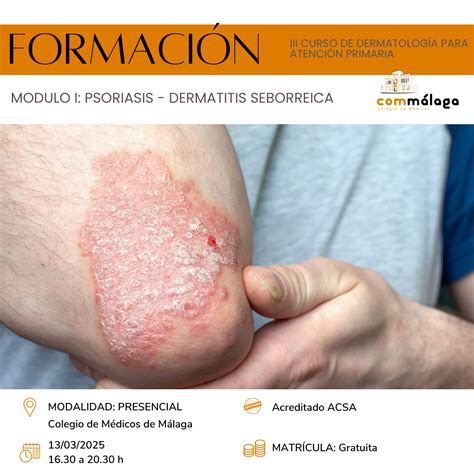
¿Qué es la Psoriasis?
La psoriasis es una enfermedad autoinmune y autoinflamatoria, crónica y sistémica. Esto significa que no solo afecta la piel, sino que involucra una respuesta inmunitaria desregulada que impacta todo el organismo. La psoriasis es crónica y de naturaleza autoinmune.
La psoriasis es una patología cutánea crónica no contagiosa que afecta del 2 al 3% de la población. Puede aparecer a cualquier edad.
Se diferencia por sus manchas rojas en forma de parches, que pueden ser más grandes o pequeñas según el tipo de psoriasis del que se trate. Estas placas suelen aparecer en codos, rodillas, zona lumbar y cuero cabelludo, pero también pueden afectar uñas, rostro o genitales.
Aparece sobre todo en:
- Rodillas
- Codos
- Tronco
- Cuero cabelludo
Además, en ocasiones los brotes se extienden y pueden atacar también a las articulaciones (causando artritis psoriásica) o al sistema cardiovascular.
Las zonas más afectadas son normalmente los codos y las rodillas (áreas propensas a microtraumatismos). No obstante, puede aparecer en toda la piel y la zona más común es el cuero cabelludo (en particular, la zona occipital).
Aunque la psoriasis puede también afectar a los pliegues (ingles, axilas…), se trataría entonces de la psoriasis inversa, mucho menos escamosa. Ocasionalmente aparece en las uñas bajo diferentes formas (engrosamiento, picaduras o deformaciones).
La herencia familiar aparece en el 30 y el 40% de los casos. La psoriasis afecta tanto a hombres como a mujeres y puede manifestarse a cualquier edad.
Si nos remitimos a la definición de la dermatitis seborreica, las lesiones se distinguen por su aspecto eritematoso (rojeces) y escamoso (caída de células muertas), mientras que las lesiones de la psoriasis son más secas, más gruesas, más blancas y están mejor delimitadas.
La psoriasis puede evocarse ante la aparición de lesiones de una dermatitis seborreica del cuero cabelludo.
El picor, incluso la sensación de ardor en los pliegues, puede derivar en lesiones. También puede aparecer una patología cutánea reumatológica que se manifiesta en cerca del 25% de las personas que padecen una enfermedad cutánea.
Se manifiesta habitualmente de forma bilateral, siendo las localizaciones más frecuentes las superficies de extensión articular (codos y rodillas), la zona sacra y el cuero cabelludo. La lesión característica es una placa de color rojo oscuro, con escamas no adherentes, de un peculiar tono blanco-nacaradas y con borde bien delimitado.
Evoluciona con remisiones y recaídas espontáneas. Puede persistir toda la vida o durar solo unos meses. La psoriasis es la más común de las enfermedades cutáneas crónicas humanas, con una incidencia del 2% en la población mundial. Puede comenzar a cualquier edad, pero es rara en menores de 5 años. Presenta dos picos de máxima incidencia: la segunda década (de origen generalmente familiar) y los 55-60 años.
No existe un tratamiento curativo para la psoriasis, pero en la mayoría de los casos puede controlarse satisfactoriamente, aplicando diferentes tratamientos en función de la gravedad del caso. La forma clínica más frecuente (hasta el 80% de los casos) es la psoriasis vulgar o en placas. En el tratamiento sistémico se emplean agentes con efectos antiproliferativos sobre la epidermis. Se trata de fármacos inmunosupresores y derivados retinoides aromáticos.
La psoriasis es una enfermedad inflamatoria crónica que se manifiesta a través de la aceleración del ciclo de renovación celular de la piel. Esto provoca la acumulación de células en la superficie de la piel, formando escamas y parches rojos que pueden ser dolorosos y picar. La causa exacta de la psoriasis aún no se comprende completamente, pero se cree que es el resultado de una combinación de factores genéticos y ambientales.
Factores genéticos: La psoriasis tiene una fuerte componente hereditaria.
Si sospechas que puedes tener psoriasis en el cuero cabelludo o si ya te han diagnosticado, recuerda que en Capilárea te asesoramos sin compromiso y te ayudamos a encontrar el tratamiento que mejor se adapte a tus necesidades. La psoriasis no es contagiosa, pero sí requiere atención continua.
Los desencadenantes pueden incluir el estrés, infecciones, lesiones en la piel, cambios en el clima, el consumo de alcohol y ciertos medicamentos. La gestión del estrés es crucial para controlar la psoriasis. Considera practicar técnicas de relajación como la meditación, el yoga, la respiración profunda o el ejercicio regular.
Es importante buscar la ayuda de un tricólgo, dermatólogo o especialista capilar para recibir un diagnóstico preciso y un tratamiento adecuado. La psoriasis en el cuero cabelludo es una patología desafiante que puede afectar la calidad de vida de quienes la padecen.
La psoriasis en el cuero cabelludo puede causar la pérdida temporal de cabello, pero generalmente no resulta en pérdida permanente.
¿Qué es la Dermatitis?
La sintomatología de la dermatitis en la piel es diversa, pero suele manifestarse con la aparición de manchas blancas, rojas o escamosas y, en muchos casos, la enfermedad puede incluso generar picor. Como acabamos de comentar, la dermatitis en la piel puede manifestarse de diversas formas y presentar síntomas variados.
Desde el enrojecimiento y picazón hasta la aparición de ampollas y descamación, la dermatitis en la piel puede afectar a personas de todas las edades y estilos de vida. La dermatitis atópica es una patología inflamatoria y crónica de la piel que causa irritación, sequedad y prurito.
De manera general, la dermatitis atópica es una patología que suele manifestarse de forma muy temprana, pudiendo afectar a diferentes áreas corporales. Es importante saber que la dermatitis atópica no es una patología contagiosa.
Sin embargo, este tipo de dermatitis puede empeorar si no se trata adecuadamente. En determinados casos, también se pueden pautar sesiones de fototerapia con el objetivo de reducir los síntomas de la dermatitis atópica.
Independientemente de padecer dermatitis atópica o dermatitis seborreica, la prevención, el tratamiento adecuado y la consulta con un dermatólogo experto es clave para lidiar con estas afecciones cutáneas. Además, es fundamental recordar que cada persona es única y lo que funciona para un paciente puede no ser igual de efectivo para el otro.
Dermatitis atópica vs Psoriasis
La dermatitis atópica, también denominada «eccema«, se caracteriza por sus manchas rojas con bordes menos definidos que en el caso de la psoriasis. Además, estas manchas pueden tener pequeñas ampollas, algo poco común en el caso de la psoriasis.
Este tipo de dermatitis es crónica y aparece sobre todo en:
- Dobleces cutáneas
- Párpados
- Manos
- Cuello
- Cara
Es más común en niños y en muchos casos suele desaparecer con la edad, aunque puede permanecer en la edad adulta o incluso comenzar en ella. Además, es común que se dé al mismo tiempo que el asma o la rinitis alérgica.
Dermatitis seborreica vs Psoriasis
De hecho, la dermatitis seborreica también recibe el nombre de caspa, psoriasis o eccema seborreicas. Los episodios de estrés suelen ser el desencadenante fundamental de los brotes de dermatitis seborreica.
La dermatitis seborreica, denominada «costra láctea» cuando se produce en bebés, es una inflamación crónica bastante común que se caracteriza por manchas grasosas bastante definidas cubiertas con escamas blancas o amarillas (caspa), así como costras.
No siempre es crónica (puede llegar a desaparecer) y afecta principalmente a zonas grasosas o sudorosas de la piel:
- Cuero cabelludo (la más común)
- Cejas
- Párpados
- Pliegues de la nariz
- Labios
- Detrás de las orejas
- Oído externo
- Mitad del pecho
El carácter crónico recurrente de la dermatitis seborreica, responsable de los enrojecimientos en el rostro acompañados o no de escamas faciales y/o caspa, causa una especial incomodidad a las personas afectadas. La piel, como territorio sensible y complejo, suele manifestar las tensiones internas del cuerpo y la mente.
Si nos remitimos a la definición de la dermatitis seborreica, las lesiones se distinguen por su aspecto eritematoso (rojeces) y escamoso (caída de células muertas), mientras que las lesiones de la psoriasis son más secas, más gruesas, más blancas y están mejor delimitadas.
La dermatitis es una dermatosis inflamatoria crónica que afecta principalmente a los adultos (y a los lactantes en forma de “costra láctea”) en la cara, el cuero cabelludo, las orejas, en ocasiones el tronco, los órganos genitales o incluso los pliegues (de ahí que pueda confundirse con la psoriasis inversa).
La diferencia entre la psoriasis y la dermatitis seborreica reside básicamente en el aspecto de las lesiones. En la dermatitis seborreica, las escamas que cubren las placas son más amarillas y más grasas que en la psoriasis. También hay una diferencia en lo que respecta a los picores, que suelen estar menos presentes que en la psoriasis, aunque pueden ser intensos en algunos pacientes.
Cuando una persona tiene al mismo tiempo psoriasis en el cuerpo y dermatitis seborreica en la cara se habla de sebopsoriasis.
Las levaduras del género Malassezia presentes en la superficie de la piel desempeñan probablemente un importante papel en la fisiopatología de la dermatitis seborreica, por eso las cremas antifúngicas y los champús suelen resultar eficaces en la dermatitis seborreica pero no ejercen ningún efecto en la psoriasis.
La psoriasis puede evocarse ante la aparición de lesiones de una dermatitis seborreica del cuero cabelludo.
La psoriasis suele extenderse más allá de la línea de nacimiento del cabello. Con mayor frecuencia, las escamas de la psoriasis son más gruesas y de aspecto algo más seco que las escamas de la dermatitis seborreica. Además, la psoriasis suele afectar más de una zona del cuerpo.
La psoriasis del cuero cabelludo suele ser persistente y más difícil de tratar que la dermatitis seborreica del cuero cabelludo. La psoriasis del cuero cabelludo y la dermatitis seborreica del cuero cabelludo comparten algunos tratamientos similares, como los champús medicinales y los corticosteroides tópicos, o las soluciones antifúngicas.
La psoriasis y la dermatitis seborreica suelen causar un problema de “piel roja”, especialmente en la cara. Ante este problema, el maquillaje representa una verdadera oportunidad para afrontar la mirada de los demás con más serenidad. ¡No hay que dudar en recurrir al maquillaje con la excusa de que se padece una enfermedad de la piel!
En la dermatitis de contacto irritativa las lesiones están muy bien delimitadas y a menudo localizadas en las zonas sensibles, como párpados, cuello, pliegues cutáneos, escroto y zonas intertriginosas. Proceso inflamatorio de la piel crónico o agudo, originado por el contacto de la piel con ciertas sustancias que producen reacciones tóxicas (irritativas) o alérgicas. Las lesiones clínicas, según la persistencia de la agresión, pueden ser agudas, caracterizadas por eritema y edema pruriginoso, sobre el que paulatinamente van apareciendo vesículas que se rompen fácilmente y dejan costras. La dermatitis de contacto alérgica se caracteriza por eritema, vesículas y prurito intenso.
Al hablar de dermatitis seborreica se hace referencia a una alteración en el cuero cabelludo como consecuencia de la producción en exceso de sebo o grasa. Este exceso de grasa en el cuero cabelludo hace que éste se inflame provocando una gran irritación en la cabeza. El exceso de sebo puede deberse a diversas causas como ingesta de ciertos medicamentos, cambios hormonales, uso excesivo de fijadores o lacas, una mala alimentación, entre otras. Detectar una dermatitis seborreica es sencillo debido a los síntomas que presenta. Es importante contactar con un especialista capilar al notar escamas en el cuero cabelludo, picazón aguda y manchas rojas.
La psoriasis capilar se reconoce por la existencia de escamas blancas mucho más grandes y notables que la caspa. Estas escamas contienen una cantidad considerable de sebo o grasa, lo que causa una gran picazón. Es recomendable no intentar quitarlas, sino tratarlas con productos específicos. La psoriasis capilar suele afectar encima y detrás de las orejas, la nuca, la frente y la línea del pelo y en la raya del pelo.
Ambos problemas capilares atentan contra la salud del folículo piloso, ya que obstruyen una buena nutrición capilar. En estos casos se recomienda contactar con un profesional para encontrar el tratamiento capilar idóneo para cada caso. Algunas soluciones capilares que se pueden recomendar son aquellas que se centran en un proceso nutritivo y de oxigenación del folículo piloso como el láser capilar o la ozonoterapia capilar.
Esta afección crónica se manifiesta con escamas grasas y amarillentas, picazón intensa y enrojecimiento. A diferencia de la caspa, la dermatitis seborreica es persistente y requiere un tratamiento más completo.
En Svenson, por ejemplo, se ofrecen soluciones personalizadas con productos descongestionantes y calmantes que regulan la producción de sebo sin irritar la piel. “Hemos visto muchos casos donde la dermatitis seborreica ha sido tratada como simple caspa durante años. Sin un tratamiento adecuado, puede cronificarse”, advierte el Dr.
¿Cómo Distinguir Entre Psoriasis y Dermatitis Seborreica?
Identificar con precisión si se trata de psoriasis, dermatitis seborreica, o incluso una combinación de ambas, permite diseñar un plan de acción realista, seguro y efectivo. En ese sentido, el seguimiento dermatológico constante es tan importante como el tratamiento inicial.
Muchas personas recurren en primer lugar a champús anticaspa, cremas de venta libre o remedios caseros, especialmente cuando la afección se localiza en el cuero cabelludo o el rostro. Sin embargo, el uso inadecuado de corticoides, antifúngicos o cosméticos agresivos puede empeorar el cuadro, generar efectos rebote o enmascarar temporalmente los síntomas sin resolver el problema de base.
Ambas condiciones -la psoriasis y la dermatitis seborreica- pueden mantenerse en estado crónico o recidivante, es decir, con brotes intermitentes a lo largo del tiempo. Pero eso no significa que no tengan solución.
La piel puede responder de forma distinta con el tiempo, y lo que funcionó en un momento puede requerir adaptación. Más allá de lo clínico, hay una dimensión emocional que no puede pasarse por alto.
Injustamente, las enfermedades dermatológicas visibles generan muchas veces vergüenza, inseguridad, ansiedad o retraimiento social en los pacientes. Por eso, el rol del dermatólogo no debe ser únicamente técnico, sino también humano y empático.
Un buen profesional no sólo receta, sino que escucha, acompaña y adapta el tratamiento a la realidad emocional, económica y cotidiana del paciente. Se trata de un proceso que exige confianza mutua, paciencia y un enfoque integral.
Si estás lidiando con síntomas persistentes, si probaste múltiples productos sin éxito o si tu diagnóstico anterior no fue claro o efectivo, es momento de dar el siguiente paso: consultar con un dermatólogo.
El médico procederá a realizar un reconocimiento clínico exhaustivo y la búsqueda de lesiones en otras partes del cuerpo le ayudará a concretar el diagnóstico. Por ejemplo, la presencia de signos clínicos en los codos o las rodillas permitirá establecer un diagnóstico de psoriasis.

Prevención de la Psoriasis y la Dermatitis
A pesar de haber una gran diferencia entre la psoriasis y las dermatitis, hay ciertos cuidados comunes que ayudan a prevenirlas. Como son dos problemas de salud asociados a la piel, la hidratación es esencial. Por eso, te aconsejamos que bebas bastante agua para una piel saludable y evitar la aparición de cualquier tipo de mancha en la piel.
Debes tener en cuenta también que los baños deben ser rápidos y con agua tibia para que no desgasten la capa exterior de la piel. Usa el mínimo de productos cosméticos posible e intenta que sean lo más suave y natural posible.
Además, la ropa que vistes puede afectarte a la piel. Como tal, te sugerimos que optes por ropas de algodón poco ajustadas y así evitar la fricción.
Adoptar un estilo de vida saludable puede ayudar a manejar los síntomas de la psoriasis. Algunos tratamientos naturales, como aceites esenciales (por ejemplo, aceite de árbol de té o aceite de coco) y baños de avena, pueden aliviar la picazón y la irritación.
Además de los tratamientos específicos, mantener un cuero cabelludo sano pasa por adoptar hábitos adecuados. El Dr. Sevilla enfatiza que un lavado correcto es más importante que la frecuencia, y que la exfoliación periódica ayuda a eliminar células muertas.
“Muchos pacientes vienen a consultar preocupados por la caída del cabello sin saber que el origen está en un cuero cabelludo alterado o inflamado”, señala el especialista. Cuidar esta zona no solo previene problemas, sino que también es fundamental para que el cabello luzca fuerte, brillante y bonito.
Prestar atención al cuero cabelludo puede marcar la diferencia entre un pelo sano y uno dañado.

Tratamientos
El tratamiento de la psoriasis en el cuero cabelludo puede variar según la gravedad de la condición y la respuesta individual a los tratamientos. Los tratamientos tópicos son a menudo la primera línea de defensa para la psoriasis en el cuero cabelludo. La terapia con luz ultravioleta puede ser efectiva para reducir los síntomas de la psoriasis. Para los casos más severos de psoriasis, se pueden prescribir medicamentos sistémicos.
Algunas soluciones capilares que se pueden recomendar son aquellas que se centran en un proceso nutritivo y de oxigenación del folículo piloso como el láser capilar o la ozonoterapia capilar. En algunos pacientes, el uso del láser capilar con Helio Neón muestra un buen resultado sobre las lesiones del cuero cabelludo provocadas por la psoriasis.
Algunos tratamientos naturales, como aceites esenciales (por ejemplo, aceite de árbol de té o aceite de coco) y baños de avena, pueden aliviar la picazón y la irritación.
La psoriasis del cuero cabelludo y la dermatitis seborreica del cuero cabelludo comparten algunos tratamientos similares, como los champús medicinales y los corticosteroides tópicos, o las soluciones antifúngicas. Es recomendable usar champús diseñados específicamente para el cuero cabelludo con psoriasis.
Las levaduras del género Malassezia presentes en la superficie de la piel desempeñan probablemente un importante papel en la fisiopatología de la dermatitis seborreica, por eso las cremas antifúngicas y los champús suelen resultar eficaces en la dermatitis seborreica pero no ejercen ningún efecto en la psoriasis.
En el tratamiento sistémico se emplean agentes con efectos antiproliferativos sobre la epidermis. Se trata de fármacos inmunosupresores y derivados retinoides aromáticos.
Esta afección crónica se manifiesta con escamas grasas y amarillentas, picazón intensa y enrojecimiento. A diferencia de la caspa, la dermatitis seborreica es persistente y requiere un tratamiento más completo. En Svenson, por ejemplo, se ofrecen soluciones personalizadas con productos descongestionantes y calmantes que regulan la producción de sebo sin irritar la piel.
Considerada la más compleja de las tres, la psoriasis en el cuero cabelludo es una enfermedad autoinmune que causa placas rojizas, picor severo y, en ocasiones, caída del cabello. Requiere atención médica y un tratamiento específico. Las opciones incluyen productos tópicos con corticosteroides, fototerapia e incluso medicamentos orales.
Recuerda que cada persona es única y lo que funciona para un paciente puede no ser igual de efectivo para el otro.
| Característica | Psoriasis | Dermatitis Seborreica |
|---|---|---|
| Causas | Enfermedad autoinmune, factores genéticos | Crecimiento excesivo del hongo Malassezia, estrés, clima |
| Lesiones | Placas gruesas, bien delimitadas, rojas con escamas plateadas | Descamación fina y grasa, escamas blancas o amarillas, inflamación menos definida |
| Picazón | Intensa, puede haber ardor y dolor | Variable, generalmente menos intensa |
| Localización | Codos, rodillas, cuero cabelludo, zona lumbar, uñas | Cuero cabelludo, cejas, párpados, pliegues de la nariz |
| Tratamiento | Tópicos, fototerapia, medicamentos sistémicos | Champús medicinales, corticosteroides tópicos, antifúngicos |
¿Cómo diferenciar hongos, dishidrosis, dermatitis seborreica o intertrigo de la psoriasis?
tags: #difference #psoriasis #et #dermatite #seborrheique