Este artículo aborda diversas afecciones y dolencias comunes, como el dolor de espalda, las espinillas, las manifestaciones cutáneas relacionadas con el COVID-19, la gripe, la periostitis tibial y la hidradenitis supurativa. Proporcionaremos información detallada sobre cada una de estas condiciones, incluyendo sus causas, síntomas, tratamientos y medidas preventivas. El objetivo es ofrecer una guía completa para comprender y abordar estos problemas de salud.
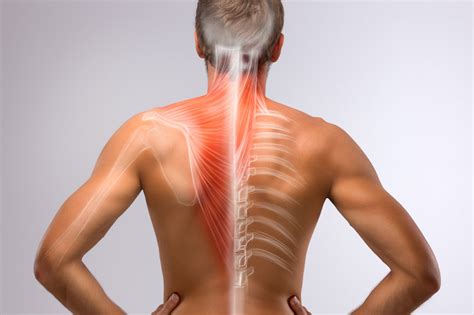
Dolor de Espalda: Causas, Tipos y Tratamientos
La columna vertebral es el eje del tronco y soporta el cráneo. También protege la médula espinal y los nervios que se dirigen a las extremidades. Además, la columna dorsal se articula con las costillas y forma, junto con el esternón, la caja torácica, que protege el corazón, los pulmones y los grandes vasos sanguíneos.
¿Cómo es la columna vertebral?
La columna vertebral está formada por un conjunto de diferentes huesos y se divide en cinco partes distintas:
- Columna cervical: Siete vértebras que integran el cuello.
- Columna dorsal: Doce vértebras dorsales que, junto a las costillas y el esternón, componen la caja torácica.
- Columna lumbar: Cinco vértebras lumbares.
- Sacro: Se une al resto de la pelvis por medio de las articulaciones sacroilíacas.
- Coxis: Conocido popularmente como “rabadilla”.
Las vértebras están unidas entre sí por los discos intervertebrales, unas almohadillas planas, redondas y acolchadas, cuya función es amortiguar los golpes entre una vértebra y otra, así como permitir la flexión y torsión de la columna.
Trastornos Comunes que Causan Dolor en la Columna Vertebral
- Dolor lumbar o lumbalgia: Dolor intenso en la parte baja de la espalda, muy frecuente en la población. Puede ser de origen inflamatorio o mecánico.
- Dolor cervical o cervicalgia: Molestia o dolor que afecta a alguna o varias de las estructuras que componen el cuello. La causa más común son las lesiones en los músculos o ligamentos debido a traumatismos o al deterioro progresivo.
- Hernia discal: Se produce cuando la cubierta resistente de un disco de la columna se desgarra o se rompe, comprimiendo la raíz nerviosa.
- Artrosis: Enfermedad causada por el desgaste e inflamación del cartílago en las articulaciones del cuerpo.
- Espondilitis anquilosante: Enfermedad autoinmune en la que se inflaman las articulaciones y los ligamentos de la columna vertebral.
- Fracturas vertebrales: Lesiones que se suelen producir por impactos de alta energía o microfracturas secundarias a la osteoporosis.

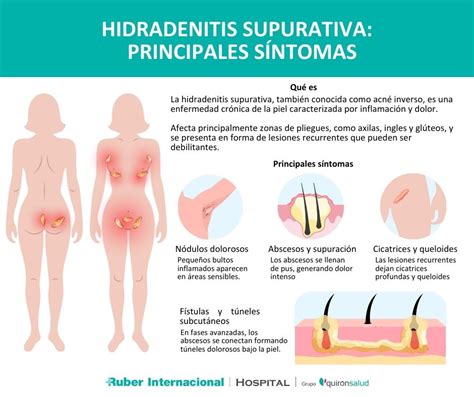
Espinillas: Acné vs. Hidradenitis Supurativa
Las espinillas son un problema común de la piel, pero es importante diferenciar entre el acné y la hidradenitis supurativa (HS), ya que tienen diferentes causas y tratamientos.
Acné
El acné es una enfermedad común de la piel que provoca espinillas (granos) que se forman cuando los folículos pilosos que se encuentran debajo de la piel se tapan. La mayoría de las espinillas aparecen en el rostro, el cuello, la espalda, el pecho y los hombros.
Hidradenitis Supurativa (HS)
La aparición de bultos o nódulos está relacionada con el taponamiento de la piel en la salida del vello/pelo o canal folicular. Cuando ese canal se obstruye, la presión para salir hace que se rompa y que derrame los contenidos en los tejidos de alrededor, incluidas las bacterias que viven allí, el sebo, los folículos pilosos… apareciendo la respuesta inflamatoria característica de la hidrosadenitis, sobre todo en las zonas donde la piel forma grandes pliegues, como las axilas, zona de las mamas, las ingles y genitales externos, los glúteos y la zona alrededor del ano.
Aunque aún no están claras las causas exactas de la hidradenitis supurativa, las investigaciones indican que en su desarrollo intervienen anomalías inmunitarias o estructurales del folículo piloso y sus principales localizaciones son aquellas en las que se encuentran pliegues de la piel como axilas e ingles.
¿Qué es un brote? Pueden existir épocas en que la enfermedad es muy activa (brotes) que se alternan con fases de prácticamente inactividad. De esta manera, la periodicidad de los brotes es muy variable en cada persona con HS y se desconocen los desencadenantes de los mismos. Es por este motivo que la enfermedad se considera crónica.
¿Cómo puedo evitar la hidradenitis supurativa?
Es difícil prevenir la HS o los brotes causados por la enfermedad. Sin embargo, la obesidad y el tabaquismo están relacionados con esta afección. Dejar de fumar, comer sano y hacer ejercicio pueden ayudar a prevenir la probabilidad de HS y limitar los brotes en aquellos que la tienen.
Recomendaciones para el cuidado de la piel con hidradenitis supurativa:
- Depilación: La técnica más recomendada sería la depilación láser de luz pulsada o láser alejandrita. No se aconseja de forma general en las heridas abiertas. Se recomienda esperar un mínimo de 6 meses para aplicar el láser tras una operación.
- Inflamación y dolor: En caso de dolor, inflamación y enrojecimiento es importante seguir las recomendaciones del médico. En caso de que experimentes empeoramiento de las lesiones, es aconsejable acudir a tu médico de atención primaria o comunicarte con el dermatólogo, para que te indique el tratamiento apropiado.
- Deporte: Sí, ya que controla el peso y por lo tanto disminuiría, como en la población sin hidrosadenitis, el riesgo de enfermedad cardiovascular. La actividad debe estar asociada a la capacidad de cada paciente. En caso de tener un brote, la inflamación cutánea limitará el esfuerzo físico per se.
- Sol: No se recomienda en caso de estar tomando medicamentos que pueden ser fotosensibles como ciertos antibióticos.
- Ropa: Se recomienda evitar las prendas ajustadas que producen roce e irritación en las zonas más sensibles y utilizar ropa holgada y tejidos naturales como el algodón (sobre todo para la ropa interior).
En ocasiones la sudoración puede agravar los síntomas asociados a la hidradenitis supurativa. Puede ayudar el utilizar ropa holgada y tejidos naturales como el algodón (sobre todo para la ropa interior) y evitar los desodorantes antitranspirantes.
Manifestaciones Cutáneas del COVID-19 y la Variante Ómicron
En este tiempo, tanto en España como en el resto del mundo se han realizado multitud de estudios para catalogar las afecciones cutáneas que se asocian al coronavirus. Recientemente, el Centro Estadounidense para el Control y Prevención de Enfermedades alertaba sobre sintomatología característica de ómicron y visible en la piel por la disminución del oxígeno en sangre: se trata de la pérdida de color en piel, uñas y labios. En ciertos casos, incluso se adquiere una tonalidad grisácea o azulada, cuando no simplemente un alto grado de palidez.
Suele asociarse a otros síntomas como erupciones cutáneas, sarpullido urticante, particularmente en manos y plantas de los pies (descrito en el estudio ZOE COVID), sabañones (protuberancias dolorosas en dedos de manos y pies), problemas respiratorios como la disnea (dificultad respiratoria), así como a opresión en pecho y aturdimiento.
Otros estudios describen muchas expresiones cutáneas derivadas de las variantes previas, aún coexistentes con ómicron, como lo es la delta. Esto no quiere decir que estas sean exclusivas de los linajes anteriores. La variante ómicron aún está en observación, por lo que algunas de estas manifestaciones podrían darse tanto en las variantes previas como en la nueva. Se señalan, de hecho, cinco tipos de afecciones cutáneas asociadas al coronavirus a partir de un estudio español (COVID PIEL) con una muestra amplia de pacientes (375).
Tipos de Afecciones Cutáneas Asociadas al Coronavirus
- Erupciones máculopapulosas: Similares a otras infecciones víricas o al eritema multiforme. Aparecen en etapas tardías y duran 12-13 días.
- Erupciones acrales: Asimétricas, en manos y pies, semejantes a los sabañones. Duran 6-8 días.
- Lesiones urticariformes: Dispersas en torso o por todo el cuerpo. Duran 6-8 días.
- Erupciones vesiculosas: En el tronco, con lesiones vesiculosas de tamaño semejante. Duran 10 días.
- Livedo reticularis: Lesión que puede cursar obstrucción vascular y necrosis. Se da sobre todo en pacientes con edad avanzada y de mayor gravedad.
La vacuna sigue siendo nuestro mejor aliado. No se descarta que la medicación administrada esté detrás de muchas de estas manifestaciones, que se pueden combatir con antihistamínicos y corticosteroides tópicos.
Manifestaciones en la piel por COVID - 19
Gripe: Síntomas, Tratamiento y Miositis Aguda Postgripal
El virus de la gripe ocasiona fiebre, malestar general y, a veces, síntomas respiratorios y digestivos. Afecta a todas las edades de la vida. En niños previamente sanos no suelen aparecer complicaciones.
Entre estos síntomas los más comunes son fiebre que provoca los escalofríos y el sudor frío, dolor de cabeza, tos persistente o seca acompañada de dolor de garganta, nariz congestionada, debilidad y… un terrible dolor muscular y de las articulaciones.
En la mayoría de las infecciones víricas respiratorias, los síntomas no se deben directamente a la acción del virus sino a la respuesta del sistema inmunitario para eliminarlo. En general, casi cualquier enfermedad que produce inflamación acaba dando lugar a estos síntomas comunes que también incluyen debilidad y dolor muscular y dolor articular.
Cuando se produce una respuesta inmunitaria frente a un patógeno, las diferentes células que intervienen liberan una serie de proteínas de pequeño tamaño conocidas como citoquinas. Las citoquinas son de diferentes familias que regulan múltiples actividades de las células del sistema inmunitario y de otros órganos. Muchas de estas citoquinas producen inflamación no solo en el lugar de la infección sino también en otros órganos incluyendo músculos y articulaciones.
Por esa razón, contra el dolor y el debilitamiento muscular se prescriben antiinflamatorios no esteroideos cuyo mecanismo de acción consiste en inhibir la producción de PGE₂.
Miositis Aguda Postgripal
En ocasiones hay afectación de alguna parte de cuerpo, siendo la miositis una de las más frecuentes en niños. La miositis aguda es una inflamación de los músculos que aparece en la mayoría de los casos asociada a una infección vírica, sobre todo al virus de la gripe (62% gripe B y 25% gripe A). Se presenta generalmente a la edad de 3-7 años.
¿Cómo saber si un niño tiene miositis?
Normalmente aparece en la fase de recuperación de la gripe. Los niños presentan repentinamente dolores musculares intensos, sensibilidad muscular y debilidad sobre todo en las piernas. La palpación de las pantorrillas suele ser muy dolorosa. Los niños pueden andar de puntillas, rechazar andar o no querer ponerse de pie.
¿Qué pruebas hay que realizar?
El diagnóstico es clínico. No es necesario hacer pruebas. En cuadros graves, se recomienda hacer análisis de orina (por elevación de una proteína llamada mioglobina), analítica de sangre (por elevación de enzimas musculares entre otros) y electrocardiograma.
¿Cuál es el tratamiento a seguir en casa?
Reposo relativo, hidratación y antiinflamatorios para el dolor hasta la desaparición de los síntomas. A medida que mejore el dolor reanudará poco a poco su actividad física.
¿Cuándo se recuperará mi hijo? ¿Puede tener alguna complicación?
Los síntomas se resuelven en pocos días (entre 3-10 días). Las complicaciones son menos frecuentes en niños que en adultos. En casos en los que haya afectación del estado general, persistencia de dolor, gran elevación de enzimas musculares en sangre u orinas oscuras (daño del riñón), será necesario el ingreso hospitalario.
¿Hay alguna forma de evitarlo?
La prevención consiste en evitar el contagio de la infección vírica con buenos hábitos higiénicos, sobre todo lavado de manos. No se sabe porque algunos niños tienen miositis y otros no.
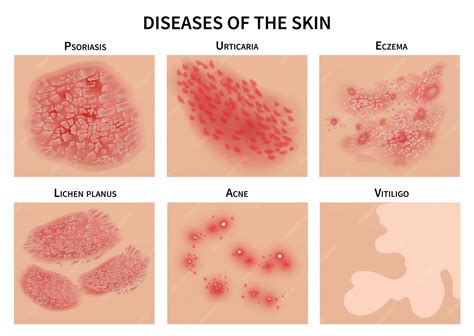
Dermatitis o Eczema: Tipos, Síntomas y Tratamiento
La dermatitis o eczema es una enfermedad de la piel caracterizada por la inflamación y el picor. No tiene una única causa, y puede tener desencadenantes internos o externos. Es un problema muy frecuente, en especial en los países desarrollados. No es contagiosa.
Tipos de dermatitis o eczemas
En general, los eczemas se clasifican en endógenos (de causa interna o no identificable) y exógenos (debidos a causas externas).
Endógenos
- Dermatitis atópica o eczema atópico: Problema muy frecuente en el mundo desarrollado. Su frecuencia va en aumento en paralelo con otras enfermedades de naturaleza alérgica como la rinitis alérgica, el asma o las alergias alimentarias.
- Eczema dishidrótico o dishidrosis: Se manifiesta como vesículas o ampollas que pican mucho, y pueden aparecer en las palmas, en la cara lateral de los dedos de las manos y también en la planta de los pies. Sus desencadenantes no son únicos y no son del todo identificables.
Exógenos
- Dermatitis irritante de contacto: Problema muy frecuente en profesiones que someten las manos a un continuo lavado con jabones o detergentes. El eczema se produce por un daño químico directo en la piel, sin un mecanismo de alergia.
- Dermatitis alérgica de contacto: Está provocada por sensibilización alérgica en las personas predispuestas. El diagnóstico se realiza mediante pruebas de alergia específicas (pruebas epicutáneas).
- Eczema asteatósico o eczema craquelé: Está provocado por sequedad de la piel. La causa más frecuente es el uso de jabones o detergentes no adecuados y la falta de hidratación de la piel. Es especialmente frecuente en personas de edad avanzada.
Síntomas
Todos los tipos de eczema tienen un síntoma común: el picor. Además, la piel muestra alteraciones variables que van desde la piel roja (eritema), a la descamación, la formación de zonas rugosas o rascadas y la aparición de granitos o ampollas con agua en su interior.
Tratamiento
En general un dermatólogo puede reconocer el eczema a simple vista, aunque a veces tenga que recurrir a una biopsia de la piel para diferenciarlo de otras enfermedades. En el caso de algunos eczemas exógenos como la dermatitis de contacto alérgica, el diagnóstico completo y la identificación de los desencadenantes se hace mediante pruebas de alergia.
La prueba se denomina prueba del parche o epicutánea, que consiste en provocar reacción ante diferentes sustancias pegando un parche con ellas en la piel. La batería de pruebas estándar, de 24 sustancias, incluye los desencadenantes más frecuentes en nuestro medio (metales, gomas, medicamentos, tintes, perfumes, conservantes, etc.).
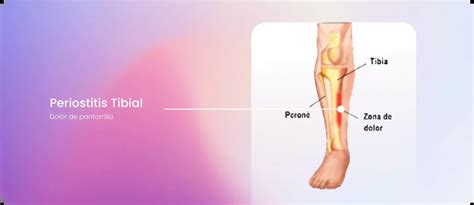
Periostitis Tibial: Causas, Síntomas y Tratamiento
La periostitis tibial es un problema frecuente que ocurre con la práctica de ejercicio, sobre todo en corredores, tanto durante como después de correr. Esta lesión hace referencia al dolor en el extremo interno de la tibia, coloquialmente llamada “espinilla”.
Causas
- Aumento repentino de la actividad, ya sea en cuanto a intensidad, duración o la frecuencia de la actividad física.
- Pie pronador.
- Los atletas que han aumentado o modificado sus programas de entrenamiento son más propensos a esta patología, o bien aquellos que no calientan adecuadamente.
De esta forma, los músculos, tendones y tejidos óseos trabajan demasiado como resultado del aumento del ejercicio.
Síntomas
Los síntomas de la periostitis tibial suelen aparecer gradualmente y empeoran con la actividad. El síntoma más frecuente es el dolor a lo largo del borde de la tibia (generalmente en la cara interna).
Tratamiento
El tratamiento de fisioterapia para la periostitis tibial se centra en reducir la inflamación y el dolor y en mejorar la función de la parte inferior de la pierna.
Recomendaciones de tratamiento:
- Modificación de la actividad: El tratamiento habitual implica varias semanas de descanso de la actividad que provocó el dolor. Se pueden sustituir los tipos de actividad aeróbica de menor impacto durante la recuperación, como nadar, caminar o ir en bici.
- Reanudación del ejercicio de forma progresiva: La periostitis tibial suele solucionarse con reposo relativo y con los tratamientos sencillos que se describieron anteriormente.
- Hacer una buena elección del calzado: Usar zapatos deportivos cómodos y adecuados para la actividad deportiva que se vaya a realizar. Deben ser de tu talla, con suficiente amortiguación, que no estén desgastados y, en caso de ser necesario, usa plantillas que se adapten a tu tipo de pisada.
- Tener una buena condición física ANTES de ir a correr: Si no sueles hacer ejercicio siempre se recomienda desarrollar tu nivel de aptitud física poco a poco y realizando ejercicios de fuerza y aeróbicos más suaves antes que empezar a ir a correr.
- Mejora la técnica de carrera y evitar el sobreentrenamiento: En el caso de que seas corredor, puede ser necesario cambiar o mejorar tu técnica de carrera para prevenir esta lesión.
tags: #dolor #espinillas #covid