El eccema dishidrótico, también conocido como dishidrosis, es una afección dermatológica que afecta a las manos y los pies. Este tipo de eccema se caracteriza por la aparición de pequeñas ampollas llenas de líquido que pueden ser muy molestas y, en algunos casos, dolorosas. La dishidrosis palmar y plantar, que también se conoce como eccema dishidrótico, es un tipo de inflamación de la piel que se caracteriza por la aparición en las manos y los pies de pequeñas ampollas llenas de líquido. Estas vesículas suelen producir picor y comezón intensos.
¿Qué es la Dishidrosis?
La dishidrosis, también conocida como eccema dishidrótico, es una afección cutánea que se manifiesta con la formación de pequeñas ampollas en las manos y pies. Esta condición dermatológica pertenece al grupo de eczemas y se caracteriza por su aspecto distintivo de vesículas que pueden causar picazón e irritación.
Se trata de una enfermedad a menudo crónica, no contagiosa, que presenta episodios de exacerbación y otros de remisión. Suele tener carácter estacional, pues su frecuencia es mayor en primavera y verano. Se trata de un trastorno que se origina desde el interior del organismo, aunque a menudo aparece asociada a factores externos como el estrés o a enfermedades alérgicas como la dermatitis atópica o de contacto producida por la exposición a diversas sustancias. Aunque el término dishidrosis parece guardar relación con las glándulas sudoríparas, lo cierto es que el eccema dishidrótico no está causado por su alteración.
¿A quién afecta?
Cualquier persona de cualquier edad y sexo puede sufrir un eccema dishidrótico. Es común en ambos sexos y se puede padecer dishidrosis a cualquier edad, aunque suele comenzar entre los 15 y los 30 años. Por otra parte, el eccema dishidrótico representa el 5%-20% de los eccemas de las manos.
Causas de la Dishidrosis
La dishidrosis es una condición cutánea compleja, y aunque aún existen aspectos por descubrir en relación con sus causas exactas, se han identificado varios factores que pueden contribuir al desarrollo del eccema dishidrótico. Aunque no se conoce la causa de la dishidrosis, se sabe que no es contagiosa. Ya que suele aparecer en los meses de más calor, al principio se pensaba que este tipo de eccema estaba relacionado con el sudor, pero esta teoría ya ha sido descartada. Sí se sabe que existen ciertos factores que propician la aparición de la enfermedad. Entre ellos, se hallan:
- Predisposición genética: las personas con antecedentes familiares de condiciones cutáneas, como eczema o dermatitis, pueden tener una mayor susceptibilidad a desarrollar esta afección.
- Reacciones alérgicas: exposiciones repetidas a alérgenos pueden desencadenar una respuesta inmunológica que se manifiesta en forma de ampollas en las manos y los pies.
- Estrés y ansiedad: el estrés emocional y la ansiedad son conocidos desencadenantes de diversas condiciones cutáneas, incluida la dishidrosis. El estrés psicofísico es uno de los factores más comunes asociados con brotes de eccema dishidrótico.
- Disfunción de las glándulas sudoríparas: la dishidrosis se asocia comúnmente con una disfunción de las glándulas sudoríparas en las manos y los pies. La acumulación de sudor bajo la piel puede llevar a la formación de las vesículas. La alta concentración de glándulas sudoríparas en estas áreas contribuye a la formación de ampollas características de la condición.
- Enfermedades autoinmunes: en algunos casos, la dishidrosis puede estar asociada con enfermedades autoinmunes que afectan la piel. La relación entre el sistema inmunológico y la salud cutánea es compleja, y ciertas condiciones autoinmunes pueden contribuir al desarrollo de eccemas dishidróticos.
- Padecer dermatitis atópica u otras enfermedades alérgicas como el asma o la rinitis.
- Tener alergia a sustancias como perfumes, algunos medicamentos, níquel, cobalto o cromo (presentes en artículos de joyería, pinturas, cueros, esmaltes, objetos metalizados…).
- Padecer una infección producida por bacterias u hongos en la piel, pero en zonas distintas a donde aparecen las vesículas, por ejemplo y especialmente, en los pies.
- En algunas ocasiones, el embarazo puede ser un desencadenante, debido a las variaciones hormonales.
- Exposición a ciertos metales.
- Piel sensible.
- Humedad y calor: las condiciones ambientales también juegan un papel importante, ya que el sudor excesivo puede irritar la piel y causar brotes.
¿Cómo se manifiesta?
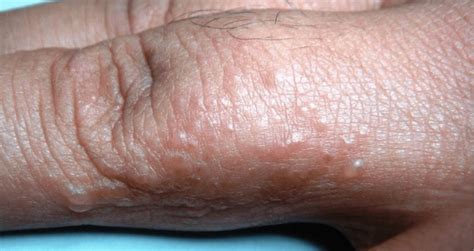
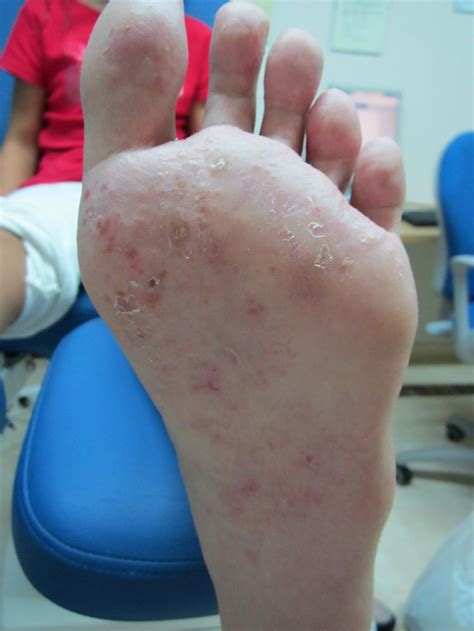
La enfermedad suele empezar entre los dedos y luego extenderse a las palmas. En cambio, es poco frecuente que aparezca en el dorso de las manos o en la piel de los brazos u otras partes del cuerpo. También puede aparecer en la planta y los laterales de los pies, aunque solo en una de cada diez ocasiones afecta a la vez a las manos y los pies. Los síntomas de la dishidrosis incluyen ampollas llenas de líquido que provocan dolor y picazón, las cuales aparecen en los lados de los dedos, las palmas de las manos y las plantas de los pies. Las ampollas son pequeñas, aproximadamente del ancho de una mina de lápiz estándar. Cuando la enfermedad es grave, las ampollas pequeñas se pueden unir y formar ampollas más grandes. La piel afectada por la dishidrosis puede ser dolorosa y causar mucha comezón.
A nivel de signos físicos, la dishidrosis se caracteriza por:
- Aparición de pequeñas ampollas (vesículas): cuyo diámetro suele ser aproximadamente de medio milímetro a dos y que a menudo causan un picor intenso. Lo típico es la aparición brusca, crónica o recurrente de vesículas pequeñas con contenido líquido (a veces es difícil objetivar el líquido). Las lesiones pueden ocasionar prurito (picor). A veces aparecen ampollas grandes. En algunos casos puede infectarse con bacterias.
- Descamación de la piel: producida por esas vesículas, que en su interior contienen líquido. A veces, esas vesículas llegan a confluir, formando auténticas ampollas. Posteriormente, como consecuencia de la descamación, pueden llegar a aparecer erosiones y fisuras, que pueden ser muy dolorosas.
- Irritación y engrosamiento de la piel: se da cuando las vesículas aparecen de manera crónica y, sobre todo, si la persona que sufre el eccema se rasca, puede producirse sobreinfección secundaria de la piel con supuración o formación de costras, además de inflamación alrededor de la lesión.
Evolución de la Dishidrosis
La evolución del eccema dishidrótico varía de un caso a otro. Con frecuencia, desaparece por sí solo al cabo de tres o cuatro semanas, aunque suele reaparecer. Tras un periodo sin lesiones, el siguiente brote puede producirse desde unas semanas a varios meses después. En ocasiones, puede convertirse en crónico, es decir, que no llega a desparecer del todo. Normalmente desaparece espontáneamente al cabo de 2 a 3 semanas desde el inicio del brote. Entre brote y brote puede pasar semanas a meses. En algunos casos puede complicarse con la aparición de pústulas, costras o enrojecimiento de la piel que nos indican que podríamos estar ante una infección secundaria.
¿La dishidrosis se puede curar?
Aunque nos encantaría contarte que existe una solución rápida para tratar el eccema dishidrótico, lo cierto es que todavía no existe una cura definitiva. No existe una cura definitiva para la dishidrosis, pero sí existen tratamientos que permiten controlar los brotes. Tras la recuperación, es posible que notes cambios en el color de la piel de la zona afectada. Esto se conoce como hiperpigmentación posinflamatoria. Es más probable que ocurra en personas de piel morena o negra.
Tratamientos para la Dishidrosis
Según la Academia Española de Dermatología y Venereología, normalmente se basan en:
- Aplicación tópica de corticoides de alta potencia durante una o dos semanas y, en algunos casos, de apósitos húmedos para secar las vesículas. El tratamiento que le pautarán consiste en la aplicación tópica de corticoides de alta potencia durante 1 a 2 semanas. En algunos casos se aplicará apósitos húmedos para secar las vesículas o ampollas.
- En función de la intensidad de la lesión y de la fase en la que se encuentre, pueden ser necesarios los corticoides orales.
- Antibióticos: en caso de que se haya producido una infección por bacterias.
- Productos emolientes: pueden ser útiles también para paliar la sequedad de la piel o posibles grietas o fisuras; también pueden usarse cremas hidratantes de mantenimiento entre los brotes. Identificar y evitar sustancias irritantes es clave en el manejo de la dishidrosis. La aplicación de cremas específicas para la dishidrosis puede proporcionar alivio. Entre los mejores cuidados tópicos se encuentra la crema para la dishidrosis Lipikar Surgras para pieles secas y sensibles. Esta crema de ducha enriquecida con lípidos limpia suavemente la piel proporcionándole la nutrición que necesita para estar saludable. Para completar la rutina de cuidado de la piel para la dishidrosis, la crema Lipikar Lait Urea 10%, es una loción con triple acción de tratamiento ideal para aliviar la rugosidad, el picor y la descamación de la piel. Está testada dermatológicamente en pieles con tendencia a la queratosis pilaris, xerosis senil y psoriasis, y es apta para niños, adultos, y personas mayores.
- Antihistamínicos orales: pueden ayudar a calmar el picor que producen las pequeñas ampollas.
- Otros tratamientos más específicos: la fototerapia (PUVA) u otros fármacos sistémicos o tópicos se han venido aplicando en casos particularmente intensos y con brotes continuos. Es el dermatólogo el que valorará el más indicado en estas situaciones.
El tratamiento que se usa más frecuentemente para tratar la dishidrosis incluye cremas o ungüentos esteroides de venta bajo receta médica. El médico u otro proveedor de atención médica pueden recomendar un tratamiento diferente, como luminoterapia o medicamentos orales o inyectables.
Nocisens® OIL es un aceite neurodermatológico que nutre e hidrata la piel en profundidad. Sus compuestos nocicéuticos ayudan a reducir el picor, restableciendo el equilibrio del sistema neurosensorial cutáneo, cuya sobreactivación es la responsable de esta sensación incómoda.
Diez consejos para mantener bajo control la dishidrosis
Las siguientes precauciones pueden ayudar a controlar los brotes de eccema dishidrótico y a hacer más llevaderos sus síntomas:
- No te rasques. Hacerlo puede derivar en una mayor duración de la lesión y aumenta el peligro de que esta se infecte. A la larga, además, puede producir un engrosamiento de la piel, lo cual dificulta el tratamiento.
- Lávate las manos con cuidado. Usa agua tibia o fría y jabones suaves, libres de perfumes. Después, sécalas bien, especialmente entre los dedos.
- Hidrátate las manos todos los días. Hazlo todas las veces que lo necesites para mantener tu piel suave y bien nutrida. Emplea cremas hidratantes o lociones sin alcohol o fragancias. Aplícalas, si es posible, en la piel húmeda o mojada.
- Evita el contacto con sustancias irritantes. Desde detergentes y disolventes a pieles y pulpas de frutas y vegetales especialmente ácidas, como el limón o el tomate. Puede ser útil evitar el contacto con sustancias irritantes.
- Si eres alérgico, aléjate del níquel. Evita tanto el contacto con objetos fabricados con este mineral, como los alimentos que lo pueden contener. Por ejemplo, judías, cebollas, maíz, espinacas, tomates, guisantes, cacahuetes, pasas, té, cacao, col y las conservas en lata.
- Usa guantes para realizar las tareas domésticas. Cuando friegues los platos, limpies el baño o lleves a cabo cualquier otra actividad que requiera agua, opta por guantes de vinilo frente a los de látex y asegúrate siempre de que estén bien secos y no tengan pequeños agujeros. Si esto no es suficiente, también puedes probar a ponerte guantes finos de algodón bajo los de vinilo. Se recomiendan los guantes de vinilo más que los de látex. Usar guantes. Si notas que los guantes empeoran el sarpullido, tal vez tu piel sea sensible a ellos. Infórmaselo al médico. Intenta usar guantes de algodón para evitar la irritación.
- Si es posible, limpia o friega con agua fría o tibia. En todo caso, intenta que no esté muy caliente y que la exposición al agua no dure más de quince minutos. Utilizar agua corriente, mejor que mantener las manos sumergidas.
- Cuida la higiene de tus pies. Lávalos y sécalos adecuadamente todos los días o siempre que sea necesario como, por ejemplo, después de hacer deporte. Después, hidrátalos a fondo.
- Lleva calzado con suela de piel. Y también, calcetines de algodón. Al contrario que los sintéticos, los materiales naturales permiten al pie transpirar mejor. Si sudas mucho, cambia tus calcetines al menos dos veces al día.
- Aprende a relajarte. Ya que el estrés es uno de los factores que puede desencadenar o empeorar un brote, intenta aprender a gestionar de forma adecuada situaciones emocionales intensas: estrés, ansiedad, nervios.
Además de conocer las particularidades del eccema dishidrótico, es importante conocer los mejores tratamientos para la dishidrosis en la piel.