Los antihistamínicos son los medicamentos más empleados en el tratamiento de las enfermedades alérgicas. Se trata de un grupo de fármacos cuya característica común es la de inhibir los efectos de la histamina. La histamina es una sustancia química presente en todos los tejidos del organismo, fabricada y almacenada en células especializadas llamadas mastocitos y en un tipo de glóbulos blancos de la sangre llamados basófilos. Para ello, la histamina actúa a través de cuatro tipos distintos de receptores, llamados H1, H2, H3 y H4. Los antihistamínicos propiamente dichos son los inhibidores específicos de los receptores H1, y el término antihistamínico se reserva, por consiguiente, para estos fármacos. Los antihistamínicos pueden emplearse por vía oral, en comprimidos, jarabes y gotas; o por vía tópica, en cremas, colirios y nebulizadores nasales.
La fexofenadina es un medicamento utilizado para tratar los síntomas de alergia. Pertenece a una clase de fármacos llamados antihistamínicos, específicamente antagonistas de los receptores H1 de tercera generación. La fexofenadina se conoce con varios nombres comerciales, incluyendo Allegra y Telfast.
A continuación, exploraremos en detalle el uso de la fexofenadina y otros antihistamínicos en el contexto de la dermatitis y otras afecciones alérgicas.

Introducción a los Antihistamínicos
Desde 1910, con el descubrimiento de las acciones de la histamina, comenzó el desarrollo en paralelo de fármacos que bloqueaban sus efectos, ayudando a controlar la secreción gástrica y las reacciones alérgicas. Estos medicamentos se denominaron genéricamente como antihistamínicos (anti-H1). Con el advenimiento de la biología molecular y de los estudios genéticos, se ha podido caracterizar cada uno de los receptores de este mediador, estudiando los efectos de su activación e investigando la síntesis de nuevos fármacos agonistas/antagonistas, con menores efectos adversos y con prometedoras nuevas indicaciones.
Clásicamente, los anti-H1 se prescriben para el manejo de los síntomas del resfriado común, las reacciones alérgicas y el control del prurito en múltiples procesos, aunque en realidad son pocas las indicaciones con evidencia científica de peso que avalen su recomendación. El descubrimiento de los receptores H3 y H4 (H3R y H4R) ha generado amplio interés en investigar la participación de la histamina en procesos tan complejos como la inflamación neurogénica, la modulación de las respuestas inmunes, la memoria o la diseminación de células neoplásicas.
Los antihistamínicos se emplean, sobre todo, en el tratamiento sintomático de distintas enfermedades alérgicas, ya que muchos de sus síntomas (picor de ojos, goteo de nariz, picor de piel…) están causados por la acción de la histamina. Además, se han venido usando desde mediados del siglo XX en numerosas enfermedades y procesos, como: rinitis y conjuntivitis alérgicas y no alérgicas; urticarias agudas y crónicas; control del picor y del rascado de diversas causas dermatológicas (p. ej., picaduras, dermatitis) y no dermatológicas (p. ej., prurito metabólico); tratamiento sintomático de infecciones respiratorias catarrales y de la tos inespecífica; mareo del movimiento (cinetosis), náuseas y vértigos, y para el tratamiento menor del insomnio y de la anorexia (falta de apetito).
Tipos de Antihistamínicos
Hay casi medio centenar de antihistamínicos comercializados, que comparten una eficacia más o menos similar sobre los síntomas alérgicos. No obstante, se trata de un grupo muy heterogéneo de medicamentos, con farmacología, metabolismo, efectos secundarios y perfil de interacciones distintos.
Antihistamínicos Clásicos o de Primera Generación
Los antihistamínicos clásicos o de primera generación se usan en las rinoconjuntivitis alérgicas, las urticarias, el control del picor, la tos catarral, las náuseas, el tratamiento y prevención del mareo del movimiento, el insomnio y otras indicaciones. Son fármacos que penetran bien en el SNC y son poco selectivos en sus acciones. Por todo ello, causan sedación, somnolencia, aumento del apetito y efectos anticolinérgicos (sequedad de boca, visión borrosa, estreñimiento, retención de orina, etc.). Pueden tener consecuencias negativas sobre el rendimiento escolar y laboral, y ser causa indirecta de accidentes domésticos y de tráfico. Por otra parte, sus efectos anticolinérgicos también se utilizan con fines terapéuticos, como su capacidad para inhibir el vómito y el mareo, o de secar las mucosas para aliviar el goteo nasal. Los antihistamínicos clásicos se transforman rápidamente en el hígado en derivados (o metabolitos) inactivos, por lo que es necesario tomarlos tres o cuatro veces al día.
Antihistamínicos No Sedantes o de Segunda Generación
Los antihistamínicos no sedantes o de segunda generación son, en su mayor parte, derivados o análogos de los clásicos, pero con una acción más selectiva y menor distribución en el SNC, por lo que resultan menos nocivos sobre el rendimiento laboral y escolar, la conducción de vehículos, el manejo de maquinaria y otras actividades diarias que dependen del grado de alerta. Presentan menos interacciones medicamentosas que los fármacos clásicos y casi todos permiten su administración en una dosis única diaria (lo que mejora el cumplimiento). Los antihistamínicos no sedantes son los fármacos de primera elección en la rinoconjuntivitis alérgica y en la urticaria aguda y crónica. Sin embargo, no sirven para tratar ni prevenir las náuseas ni el mareo de movimiento.
Los antihistamínicos de segunda generación disponibles por vía oral son: bilastina, cetirizina, desloratadina, ebastina, fexofenadina, levocetirizina, loratadina, mequitazina, mizolastina y rupatadina. En algunos países se utilizan también la acrivastina oral y la epinastina (por vía oral o en colirio).
Administración y Mecanismo de Acción
Los antihistamínicos se pueden administrar por vía oral (en comprimidos, jarabes o gotas), inyectable (intramuscular o intravenosa), o tópica (en crema, en colirio, en espray nasal o en gotas óticas). Los antihistamínicos se unen a los receptores H1 de la histamina, pero sin activarlos, solo manteniéndolos en su forma inactiva durante horas. Con ello se logra que la histamina no llegue a producir sus efectos sobre la piel (picor, habones o ronchas, etc.), ni en la mucosa respiratoria (lagrimeo, picor nasal y ocular, estornudos, destilación, etc.). Además, algunos antihistamínicos presentan también propiedades antiinflamatorias, inhibiendo la propia liberación de histamina por los mastocitos y frenan, hasta cierto punto, el desarrollo de las reacciones alérgicas.
Los antihistamínicos son un tratamiento sintomático; es decir, contrarrestan los síntomas de las enfermedades alérgicas, pero no se considera que “curen” la enfermedad. Por ello, parece lógico tomarlos “a demanda” en función de los síntomas alérgicos. Sin embargo, muchas enfermedades alérgicas, como la rinitis alérgica o la urticaria, pueden ser muy persistentes en el tiempo y beneficiarse del tratamiento continuo durante varios meses; además, las propiedades antiinflamatorias de los antihistamínicos pueden contribuir a la prevención de nuevos síntomas.
Loratadina, cuándo y cómo debemos tomarla. Tu Farmacéutico Informa
Usos Específicos de los Antihistamínicos en Dermatología
Urticaria Aguda y Crónica
La liberación intradérmica de histamina en la urticaria produce una reacción transitoria caracterizada por enrojecimiento, ardor, formación de habones, ronchas y picazón. El uso de anti-H1 es el tratamiento estándar para el manejo de estas enfermedades alérgicas mediadas por mastocitos. Actúan suprimiendo los síntomas locales atribuibles a la liberación de histamina por la reacción antígeno-anticuerpo como la rinitis, la urticaria y la conjuntivitis.
En la urticaria crónica (la que dura más de 6 semanas), el tratamiento de primera línea son los antihistamínicos no sedantes, inicialmente a dosis convencionales. Los antihistamínicos mejoran el picor y disminuyen el número, tamaño y duración de las ronchas (habones) que ocurren en la urticaria, tanto aguda como crónica.
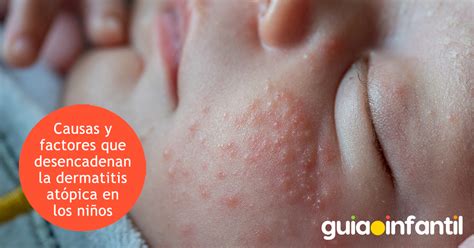
Dermatitis Atópica
La DA es una dermatosis inflamatoria crónica no infecciosa que afecta la piel, dentro del espectro de las enfermedades atópicas. Tiene una prevalencia de hasta el 25% en los niños y del 2 al 5% en los adultos. Presenta un curso crónico y recurrente, siendo el prurito el sello de esta condición. Puede resolverse en la adultez, pero persiste hasta en un 10 a 30% de los casos.
Respecto al tratamiento, existe un amplio rango de opciones siendo los corticoides tópicos y los inhibidores de la calcineurina, los fármacos de primera línea en la DA. Los anti-H1 se siguen indicando en la práctica clínica para manejar el prurito y mejorar el sueño durante las exacerbaciones, pero su real utilidad es controvertida y con escasa evidencia que lo avale.
Los anti-H1 de 2ª G no han probado ser efectivos en el control del prurito, pero se prefieren ya que alteran en mucho menor proporción las funciones motoras y cognitivas. Además, poseen acciones antiinflamatorias, al reducir el componente atópico del eccema, en especial los síntomas del asma alérgico, la rinoconjuntivitis, el dermografismo urticarial y la urticaria.
Dermatitis de Contacto
La DC se define como una dermatosis inflamatoria frente a estímulos exógenos y, al igual que la DA, su principal síntoma es el prurito. Presenta una fase aguda caracterizada por prurito severo, eritema, edema, vesículas, exudación y costras de presentación súbita frente a la exposición a factores predisponentes. La fase crónica representa el efecto acumulado de la exposición a noxas y genera xerosis, hiperqueratosis y fisuras en las zonas expuestas.
Tal como en otras dermatosis que presentan prurito, la indicación de anti-H1 es muy frecuente, aunque no hay evidencias que apoyen su uso, no serían útiles en monoterapia, ni tampoco modifican el curso general de la enfermedad.
Fexofenadina: Uso, Dosis y Consideraciones
La fexofenadina se utiliza principalmente para tratar síntomas asociados con alergias. La fexofenadina funciona bloqueando los efectos de la histamina, una sustancia que tu cuerpo produce durante una reacción alérgica. La histamina es responsable de muchos síntomas de alergia, como estornudos, picazón y secreción nasal.
Administración: Vía oral. Se recomienda administrar antes de una comida (estómago vacío). No es necesario ajustar la dosis de fexofenadina en insuficiencia renal o hepática.
Dosis:
- Niños ≥12 años: 120 mg vía oral una vez al día (para rinitis alérgica).
- Niños ≥12 años: 180 mg vía oral una vez al día (para urticaria crónica).
Efectos secundarios: Las reacciones adversas más frecuentes son dolor de cabeza, somnolencia, mareos y náuseas. También se ha descrito taquicardia y palpitaciones (infrecuente).
Interacciones: La administración de un antiácido que contenga geles de hidróxido de aluminio y magnesio, 15 minutos antes de clorhidrato de fexofenadina reduce la biodisponibilidad debido a su unión en el tracto gastrointestinal. Es aconsejable dejar un intervalo de 2 horas entre la administración de clorhidrato de fexofenadina y de antiácidos que contengan hidróxido de aluminio y magnesio.
Consideraciones Especiales
Niños
Cuando sea posible, es preferible evitar estos fármacos en niños menores de 6 meses, por la posibilidad de sobredosis y efectos adversos graves. Los antihistamínicos de primera generación, por su potencial sedante, contribuyen a la somnolencia diurna y al deterioro del rendimiento escolar y en el deporte, por lo que tienden a usarse cada vez menos en la infancia; aunque según la enfermedad a tratar, se siguen empleando algunos de forma preferente, como la hidroxizina, la dexclorfeniramina o el ketotifeno. Entre los de segunda generación, la cetirizina es la más usada a partir de los 6 meses.
La fexofenadina también está aprobada en los EE.UU. a partir de los 6 meses de edad, pero en Europa no está autorizada en niños menores de 12 años, al igual que la mizolastina.
Personas Mayores de 65 Años
Es especialmente importante evitar los antihistamínicos de primera generación, por sus efectos sobre el SNC, incluyendo la somnolencia diurna que puede provocar accidentes domésticos y de tráfico, y por los llamados efectos anticolinérgicos, que pueden ser causa de retenciones de orina, estreñimiento, visión borrosa por dificultades en la acomodación (enfoque de los objetos), aumento de la tensión ocular (glaucoma), etc.
Embarazo y Lactancia
En general, es aconsejable evitar durante la gestación cualquier tipo de medicación que no sea imprescindible; el primer trimestre es especialmente importante, sobre todo hasta la octava semana de gestación. Sin embargo, antihistamínicos de primera generación con efecto antiemético (como el dimenhidrinato o la meclozina) se han utilizado tradicionalmente para contrarrestar las náuseas y los vómitos del embarazo, y muchos otros antihistamínicos clásicos se encuentran en productos anticatarrales de venta sin receta.
Los antihistamínicos de segunda generación se encuentran en su mayor parte dentro de las categorías de riesgo bajo durante la gestación, de acuerdo con la documentación existente y la relación riesgo-beneficio conocida. Los estudios existentes de excreción en la leche materna sugieren que el lactante recibiría en torno al 0,1 % de la dosis administrada a la madre. A pesar de ello, los lactantes cuyas madres han sido tratadas con antihistamínicos clásicos pueden llegar a presentar irritabilidad o somnolencia.
Tabla Resumen de Antihistamínicos de Segunda Generación
| Antihistamínico | Vía de Administración | Indicaciones Principales |
|---|---|---|
| Bilastina | Oral | Rinitis alérgica, Urticaria |
| Cetirizina | Oral | Rinitis alérgica, Urticaria |
| Desloratadina | Oral | Rinitis alérgica, Urticaria |
| Ebastina | Oral | Rinitis alérgica, Urticaria |
| Fexofenadina | Oral | Rinitis alérgica, Urticaria |
| Levocetirizina | Oral | Rinitis alérgica, Urticaria |
| Loratadina | Oral | Rinitis alérgica, Urticaria |
| Mequitazina | Oral | Rinitis alérgica, Urticaria |
| Mizolastina | Oral | Rinitis alérgica, Urticaria |
| Rupatadina | Oral | Rinitis alérgica, Urticaria |
tags: #fexofenadina #sirve #para #la #dermatitis