Hasta hace pocos años, los dermatólogos solo podían ofrecer a los pacientes con dermatitis atópica (DA) formulaciones tópicas para reducir la inflamación y aliviar los síntomas, y emolientes específicos para prevenir brotes. Sin embargo, el panorama ha cambiado significativamente con la introducción de terapias más específicas y efectivas.

Avances en el Tratamiento de la Dermatitis Atópica
El mejor conocimiento de los mecanismos de la enfermedad ha abierto la puerta a terapias mucho más específicas. «En los últimos años, hemos podido incorporar tratamientos sistémicos sobre los que se sigue investigando. Se trata de fármacos que han sido aprobados para su uso en pacientes con dermatitis atópica moderada a grave, incluida su indicación en niños para algunos de ellos, por lo que es posible tratar los casos más complicados», explica la Dra.
Estas terapias incluyen fármacos biológicos como dupilumab y tralokinumab, e inhibidores de JAK orales como upadacitinib, baricitinib y abrocitinib, ya aprobados en pacientes adultos y, en algunos casos, también en población pediátrica.
La Importancia del Diagnóstico Precoz
Además de este impacto en la calidad de vida, en muchos pacientes la dermatitis atópica es la primera manifestación de la llamada marcha atópica, un proceso en el que los eccemas tempranos pueden ir seguidos, en etapas posteriores, de alergias alimentarias, rinitis o asma bronquial. Con esta cadena de problemas de salud, el diagnóstico precoz y el seguimiento especializado son claves. «Lo ideal es acudir al especialista nada más cursar los síntomas para no retrasar el diagnóstico y poder comenzar con el tratamiento«, afirma la Dra.
Se estima que en torno al 20% de los niños y entre el 7% y el 14% de los adultos en Europa y Estados Unidos viven con esta enfermedad. Su visibilización es para expertos y pacientes «fundamental».
Este domingo se celebra el Día Mundial del Eccema Atópico 2025, impulsado por la Federación Europea de Asociaciones de Pacientes con Alergia y Enfermedades Respiratorias (EFA) en colaboración con GlobalSkin, bajo el lema #AtopicEczemaJourney.
Inhibidores de JAK: Mecanismo de Acción
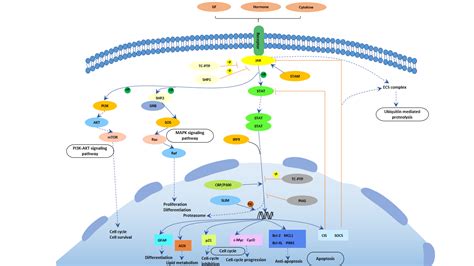
La vía de señalización de citocinas Janus cinasa/transductor de señal y activador de transcripción (JAK/STAT) es un área de interés emergente en dermatología, con evidencia creciente del papel clave en la patogénesis de las enfermedades inflamatorias cutáneas. Debido a que algunas citocinas proinflamatorias usan la vía JAK/STAT para la transducción de señales se convierte en una diana terapéutica prometedora para el tratamiento de dichas enfermedades al modular de forma selectiva el sistema inmune.
Los inhibidores de JAK interfieren, simultáneamente, en la señalización de múltiples citoquinas. El bloqueo transversal que consiguen los inhibidores de JAK a través de la inhibición intermitente de las acciones de múltiples citoquinas, permite modular la inflamación Th2, la disfunción de barrera epidérmica y la señalización del prurito. Sin embargo, esa inhibición amplia también puede asociarse con una mayor variedad de efectos adversos.
La estrategia basada en el uso de terapia biológica podría permitir una aproximación dirigida, impidiendo la unión de citoquinas específicas a sus receptores. Teniendo en cuenta que JAK/STAT es la vía de señalización de los receptores de dichas citoquinas, es esperable que los iJAK puedan ofrecer también beneficios terapéuticos en la DA.
Estructura y Función de la Vía de Señalización JAK-STAT
En los últimos años se han desarrollado moléculas eficaces en la DA, que actúan modulando la actividad de la vía de señalización JAK/STAT, esencial en la inmunidad innata y adaptativa. Para que las citoquinas implicadas en la DA tengan sus efectos finales sobre las células, deben actuar a través de su receptor transmembrana, los receptores de citoquinas de tipo I y II. Estos receptores no disponen de actividad tirosin-kinasa intrínseca, y precisan de la acción de las enzimas citoplasmáticas JAK.
Se han identificado 4 subunidades de JAK en las células humanas: JAK1, JAK2, JAK3 y TYK2. Estas forman entre sí heterodímeros y heterotrímeros; JAK2 además puede formar homodímeros. Cada receptor de citoquinas recluta y utiliza una combinación particular de JAK, circunstancia con implicación en el uso terapéutico de la inhibición de JAK en distintas enfermedades inmunomediadas y neoplasias.
Vía de Señalización JAK-STAT en la Patogénesis de la Dermatitis Atópica
La patogénesis de la DA es compleja, e implica la intersección de varios aspectos. La respuesta inmune mediada por los linfocitos Th2 es central en la DA, y la vía JAK/STAT participa en la señalización de las citoquinas Th2 (IL-4, IL-13, IL-31). Existen 2 tipos de receptor para la IL-4: el tipo I (formado por la cadena IL-4Rα y la cadena γ común), cuya señalización se lleva a cabo a través de JAK1/JAK3 con la posterior activación de STAT6, y el tipo II (formado por la cadena IL-4Rα y la cadena IL-13Rα1), que lleva a la activación de JAK1 y TYTK2 y la posterior activación de STAT6 y STAT3. El factor de transcripción STAT6 es esencial para las funciones finales de IL-4 e IL-13. Por otro lado, la acción de la IL-31 sobre su receptor IL-31R (formado por la cadena IL-31Rα y la cadena β del receptor de oncostatina M [OSMRβ]) se lleva a cabo a través de la vía JAK/STAT, de la vía de la Protein Kinase B (PKB) y la vía de las Mitogen-Activated Protein Kinase (MAPK). Así, la señalización del prurito, síntoma principal de la enfermedad, se transmite también a través de la vía JAK/STAT.
A pesar del papel central de la respuesta Th2 en la DA, las respuestas Th1, Th17 y Th22 participan de forma variable en las etapas más crónicas de la enfermedad y de forma más característica en algunos fenotipos. En particular, la IL-22, perteneciente a la familia IL-10, será fundamental en la hiperplasia epidérmica. Su unión al IL-22R (compuesto por las cadenas IL-22R1 e IL-10R2), induce la activación de JAK1 y TYK2, con activación final de STAT3 (fig. 2). La señalización de IL-17, en cambio, no depende de la vía JAK/STAT.
Inhibición de la Vía JAK/STAT en la Dermatitis Atópica
Teniendo en cuenta que JAK/STAT es la vía de señalización de los receptores de dichas citoquinas, es esperable que los iJAK puedan ofrecer también beneficios terapéuticos en la DA.
La vía JAK-STAT es un paradigma de la rápida señalización de la membrana al núcleo, y los inhibidores de JAK parecen asociarse a una cinética de respuesta relativamente rápida en comparación a los anticuerpos monoclonales. Cabe tener en cuenta, sin embargo, que existe cierta redundancia inmunológica en el sistema JAK-STAT: hay más de 50 citoquinas y solo 4 isoformas de JAK. Existe, por tanto, una convergencia de mecanismos inmunológicos y, por ello, su inhibición se asocia a una menor especificidad. En la estrategia de inhibición de las JAK se emplean moléculas pequeñas, de administración vía oral y tópica, que permiten interferir en la respuesta de citoquinas implicadas en la DA de una forma más amplia, aunque intermitente, y que también será dependiente de la selectividad del fármaco, es decir, de la inhibición más o menos predominante de alguna de las JAK.
Inhibidores de JAK de Administración Oral
A continuación, se revisan los iJAK sistémicos, recientemente autorizados o en vías de aprobación para el tratamiento de la DA moderada-grave:
Baricitinib
Baricitinib, autorizado en septiembre de 2020 por la EMA para el tratamiento en adultos de la DA moderada-grave, es un iJAK de primera generación, que bloquea de forma selectiva y reversible JAK1 y JAK2, con menor afinidad para JAK3 y TYK2. Inhibe la transducción de la señal de citoquinas Th2, como la IL-4, IL-5 e IL-13, así como la acción de la IL-22 e IL-31.
La eficacia de este inhibidor de JAK1/2 se demostró inicialmente en un ensayo clínico (EC) de fase 2 en combinación con corticoides tópicos. Posteriormente, el programa de desarrollo de fase 3 (BREEZE-AD), incluyó 7 EC en adultos. Los ensayos BREEZE-AD1 y BREEZE-AD2, de diseño idéntico, evaluaron la eficacia en monoterapia de baricitinib a dosis diarias de 1, 2 y 4mg vs. placebo por 16 semanas en 1.239 pacientes. El objetivo principal fue la respuesta Investigator Global Assessment (IGA) 0/1, equivalente al aclaramiento completo o casi completo, con una mejoría de ≥2 puntos respecto al basal. Un mayor porcentaje de los pacientes en los grupos de baricitinib 4 y 2mg alcanzó la respuesta IGA 0/1 en comparación a placebo.
Desde el punto de vista molecular, se ha objetivado en 124 pacientes tratados con baricitinib una disminución gradual de los niveles de IL-19 sérica, un marcador de proliferación de los queratinocitos. Un estudio sobre 14 pacientes japoneses encontró una asociación positiva entre la mejoría de la DA y el descenso de la IL-22 tras 4 semanas de tratamiento con baricitinib 4mg.
En cuanto a la seguridad, la mayoría de los acontecimientos adversos en el programa de desarrollo de baricitinib en la DA fueron leves o moderados en gravedad e incluyeron las elevaciones asintomáticas de las CK, la nasofaringitis, la cefalea y la diarrea. Respecto a las alteraciones hematológicas, puede asociarse, a diferencia de otros inhibidores de JAK, a un incremento discreto en las cifras de plaquetas, sin haberse asociado a acontecimientos adversos. La infección grave más frecuente fue el eccema herpeticum, con una tasa de incidencia de 1,4 por 100 pacientes/año en el grupo de todos los pacientes expuestos a baricitinib (N=2.636). La incidencia de infección por herpes simple fue superior para la dosis de 4mg (6,1%) comparada con la de 2mg (3,6%) y placebo (2,7%) a las 16W, con una tasa de incidencia global de 6,7 por 100 pacientes/año en todo el grupo expuesto a baricitinib. La tasa de incidencia de Major Adverse Cardiovascular Events (MACE) fue de 0,15 y hubo 3 casos de tromboembolismo pulmonar (tasa de incidencia de 0,06), aunque no se consideraron atribuibles al fármaco dado que la incidencia fue similar a la de la población general y los pacientes presentaban factores de riesgo para dichos eventos.
Recientemente, se ha publicado una comparación de la seguridad de baricitinib en población con artritis reumatoide (AR), alopecia areata y DA que estratifica a los pacientes, además, de acuerdo a factores de riesgo individuales. Los resultados muestran que la incidencia de los acontecimientos adversos de interés, como los MACE, la enfermedad tromboembólica o las neoplasias, son similares en la población de DA y alopecia areata tratada con baricitinib respecto a lo esperable de acuerdo a la literatura, independientemente de la presencia de otros factores de riesgo, como la edad ≥65 años. En cualquier caso, se aconseja individualizar la decisión del tratamiento de acuerdo los factores de riesgo y la carga de la enfermedad del paciente.
En conjunto, baricitinib a 4mg ha demostrado una mayor magnitud en la respuesta terapéutica y un inicio de acción más rápido vs. placebo que la dosis de 2mg, con un perfil de seguridad aceptable para ambas dosis del fármaco. Por ello, la dosis recomendada es de 4mg al día, y se aconseja el uso de 2mg/24h en circunstancias particulares siendo también posible la optimización del fármaco a esta dosis en un subgrupo de los pacientes tratados.
Actualmente se encuentra en marcha un EC fase 3 en población pediátrica de 2 a 17 años de edad (NCT03952559) cuyos primeros resultados demuestran un mayor beneficio para la dosis más alta de baricitinib (4mg en pacientes de 10-17 años y 2mg para los pacientes de 2-9 años de edad), alcanzándose la respuesta IGA 0/1 en el 41,7% y la respuesta EASI75 en el 52,5% a W16.

Recientemente, se han publicado los primeros datos en vida real de baricitinib en la población adulta, aunque aún limitados en número de pacientes, tiempo de tratamiento.
Consideraciones Adicionales sobre los Inhibidores de JAK
Los inhibidores de JAK tienen un efecto biológico pleiotrópico más amplio que los biológicos, ya que son capaces de suprimir simultáneamente la acción de las diferentes citocinas. Esta característica intrínseca de los inhibidores de JAK puede explicar el mayor riesgo de HZ, la inducción de EH y la reactivación de VHS. Durante la búsqueda en la literatura, se encontró que JAK-2 y 3 están asociados a un incremento del riesgo de infección por herpes zóster, mostrando la inhibición de JAK-1 un menor riesgo a nivel selectivo. Por tanto, puede especularse que el inhibidor selectivo de JAK-1 en la DA podría plantear un riesgo relativamente menor de VHS, HZ y EH. Además, podrían considerarse también la profilaxis y la vacunación antiviral para aliviar el riesgo de infecciones virales.
Eficacia de Baricitinib en el Alivio del Prurito
Ya después de cuatro semanas, una proporción significativamente mayor del grupo tratado con baricitinib 4 mg y TCS mostró una reducción del picor de ≥4 puntos en la NRS del prurito, lo que corresponde a un alivio clínicamente relevante (p<0,001). En la semana 16, el 44% de los pacientes que recibieron la dosis estándar de baricitinib y TCS lograron un alivio clínicamente relevante del prurito, lo que supone más del doble de la proporción que recibió placebo y TCS (p<0,001).
Impacto en las Lesiones Eccematosas
Las lesiones eccematosas visibles, en particular, pueden ser muy angustiosas para los pacientes con dermatitis atópica. En una encuesta realizada a pacientes con dermatitis atópica grave en 8 países, el 82% afirmó estar preocupado por su aspecto. En el estudio BREEZE-AD7, el baricitinib también demostró ser muy eficaz en términos de respuesta EASI75, que corresponde a un alivio claramente visible de los síntomas cutáneos.
Facilidad de Uso y Seguridad de Baricitinib
El baricitinib es muy fácil de usar: un comprimido al día, independientemente de las comidas y de la hora del día. Dado que la eliminación es predominantemente renal, apenas existen interacciones farmacológicas clínicamente relevantes. Gracias a una vida media corta, el baricitinib también se controla fácilmente y puede ajustarse a una dosis de 2 mg si es necesario.
Se dispone de datos exhaustivos sobre la seguridad y tolerabilidad del baricitinib en la dermatitis atópica a partir de un análisis de seguridad agrupado de 8 ensayos clínicos aleatorizados en los que participaron 2.531 pacientes y 2.247 pacientes-año. La frecuencia de infecciones graves, infecciones oportunistas y complicaciones conjuntivales fue comparable a la del placebo. Los efectos secundarios más comunes notificados fueron nasofaringitis y dolor de cabeza, así como elevación de la creatina fosfocinasa y diarrea. Sin embargo, éstos no solían conducir a la interrupción de la terapia.
Otros Inhibidores de JAK
Además de baricitinib, otros inhibidores de JAK como tofacitinib, ruxolitinib, abrocitinib, solcitinib e itacitinib adipato están siendo investigados y utilizados en el tratamiento de la dermatitis atópica y otras enfermedades dermatológicas.
Tofacitinib
Tofacitinib (Xeljanz®, Pfizer) inhibe primariamente JAK1 y JAK3. Está aprobado por la FDA para el tratamiento de pacientes adultos con artritis psoriásica (PsA) y para el tratamiento de la artritis reumatoide moderada a grave a dosis de 5mg dos veces al día. Recientemente ha sido aprobada para el tratamiento de la artritis idiopática juvenil poliarticular en niños de 2 años o más, y también para el tratamiento de la colitis ulcerosa a dosis de 10mg dos veces al día durante 8 semanas y posteriormente 5mg dos veces al día. Tofacitinib ha demostrado eficacia en psoriasis moderada-grave en ensayos en fase II y III.
Tofacitinib tópico podría ser una alternativa terapéutica para psoriasis en placas leve a moderada, con un perfil de seguridad favorable, aunque la mejoría ha sido discreta en los estudios publicados.
Ruxolitinib
Ruxolitinib, un inhibidor de JAK1/2, se ha estudiado en el tratamiento tópico de la psoriasis. En un ensayo clínico en fase II, 29 pacientes se aleatorizaron a recibir ruxolitinib crema al 0,5% o al 1% una vez al día o al 1,5% dos veces al día 28 días, vehículo o un comparador activo (crema de calcipotrieno 0,005% o betametasona dipropionato 0,05%). El tratamiento con ruxolitinib crema al 1% y 1,5% fue seguro, bien tolerado y efectivo, con reducción en el grosor de las placas, el eritema, la descamación y el área de la lesión en comparación con el vehículo (reducción del 53% en los grupos de tratamiento vs. 32% del vehículo). No se encontraron diferencias significativas en cuanto a eficacia entre ruxolitinib y los comparadores activos.
Abrocitinib
Abrocitinib (Pfizer) es un inhibidor de JAK1 que se ha evaluado para el tratamiento de la psoriasis moderada a grave en un ensayo en fase II de 12 semanas de duración, asignando 59 pacientes en total a recibir aleatoriamente 200mg/24h, 400mg/24h o 200mg/12h o placebo durante 4 semanas. En la semana 4, la proporción de pacientes que consiguieron una respuesta PASI75 fue de 17% para placebo y 200mg/24h, 50% para 400mg/24h y 60% para 200mg/12h. Se observaron más anormalidades analíticas (neutropenia, trombocitopenia, reticulopenia) en el grupo 200mg/12h, pero sin infecciones graves ni hemorragias asociadas.
Solcitinib
Se ha descrito una mejoría de la psoriasis dependiente de la dosis con Solcitinib (GlaxoSmithKline), un inhibidor JAK1 que se ha ensayado en fase II. Se incluyeron 60 pacientes y se observaron respuestas PASI75 del 13% con dosis de 100mg/día, 25% con dosis de 200mg/día, 57% con dosis de 400mg/día y 0% con placebo.
Itacitinib Adipato
Itacitinib adipato (Incyte Corporation), un inhibidor JAK1, demostró mejoría significativa en pacientes con psoriasis moderada a grave en un ensayo en fase II de 12 semanas de duración que incluyó a 50 pacientes. La tasa de respuesta PASI75 al cabo de un mes fue de 0%, 11,1%, 0%, 22,2% y 27,7% en los grupos placebo, itacitinib 100mg/24h, 200mg/24h, 200mg/12h y 600mg/24h, respectivamente. Los pacientes recibieron tratamiento activo (10mg, 25mg, 60mg, 100mg dos veces al día o 50mg una vez al día) o placebo. El promedio de mejoría en PASI y Body Surface Area (BSA) con respecto al valor basal fue significativamente superior en todos los grupos de tratamiento en comparación con el grupo placebo a las 6 semanas, de forma dependiente de la dosis.
| Inhibidor de JAK | Objetivo Principal | Estado Actual | Vía de Administración |
|---|---|---|---|
| Baricitinib | JAK1/JAK2 | Aprobado para DA moderada a grave | Oral |
| Tofacitinib | JAK1/JAK3 | Aprobado para artritis psoriásica y reumatoide | Oral y Tópico |
| Ruxolitinib | JAK1/JAK2 | En investigación para psoriasis | Tópico |
| Abrocitinib | JAK1 | En evaluación para psoriasis | Oral |
| Solcitinib | JAK1 | Ensayos fase II para psoriasis | Oral |
| Itacitinib Adipato | JAK1 | Ensayos fase II para psoriasis | Oral |
Actualización en inhibidores de Jak quinasa en DermatologÌa
tags: #inhibidores #de #jak #para #dermatitis #atopica