¿Tu piel ha entrado en un ciclo de picor, enrojecimiento y sequedad que parece no terminar? Un brote de dermatitis atópica puede ser tan incómodo como persistente. Saber cuánto dura, cómo controlarlo y qué hacer para evitar que vuelva es clave para cuidar tu piel.
La dermatitis atópica es una enfermedad inflamatoria crónica de la piel y la enfermedad crónica de la piel más común en niños, que generalmente comienza antes de los cinco años. En los últimos 10 años, la proporción de personas con neurodermatitis ha aumentado considerablemente: hoy en día se ven afectados del 10 al 30% de los niños y del 2 al 10% de los adultos.
La dermatitis atópica es un desafío constante, pero no una batalla perdida. Los cuidados diarios, la atención médica especializada y una buena gestión emocional pueden marcar la diferencia entre vivir a merced de los brotes… o tener el control.
¿Qué es la Dermatitis Atópica?
¿Sufres de piel atópica o tienes algún caso cercano? No es de extrañar, se trata de una enfermedad bastante común que generalmente se presenta en la infancia y que se manifiesta con síntomas como eccema, inflamación o prurito. Se trata de una patología multifactorial en la que intervienen diferentes factores como genéticos, ambientales e inmunológicos, entre otros.
La piel atópica, conocida clínicamente como dermatitis atópica, se distingue por ser extremadamente sensible y reactiva, propensa a presentar sequedad, enrojecimiento, picazón e inflamación. La piel atópica se caracteriza por un defecto en la función de barrera cutánea.
En condiciones normales, la piel actúa como un escudo que retiene la humedad y protege al organismo de alérgenos, bacterias y otras sustancias externas. Sin embargo, en las personas con piel atópica, esta barrera es más débil y permite que la humedad escape con mayor facilidad, dejando la piel seca y susceptible a la entrada de irritantes y alérgenos.
Funciones de la Piel
Como ya vimos en el artículo Cuidados básicos de la piel sensible, la piel es el órgano más extenso del cuerpo humano y está formada por 3 capas: la epidermis (la más externa), la dermis (intermedia) y la hipodermis (la interior). Su función principal es actuar como una barrera de protección ante agentes externos de diversa índole, como las radiaciones ultravioleta, el calor o el frío, los elementos químicos o microorganismos.
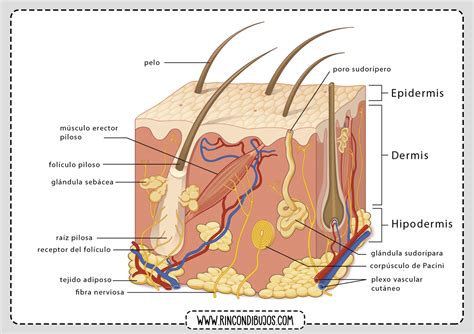
Estructura de la piel y sus capas.
Prevalencia y Factores Influyentes
La prevalencia varía en función de la zona geográfica, aunque de manera global se acepta una prevalencia del 10-20% en edad infantil y del 1-3 en adultos. Un reciente estudio sugiere que el aumento podría estar relacionado por factores ambientales, como la estacionalidad y el clima, así como el estilo de vida en individuos genéticamente predispuestos.
El estudio concluye que los factores ambientales que podrían afectar el desarrollo de la piel atópico son la estacionalidad y el clima, ya que su incidencia era mayor en invierno y primavera, y aumentaba en años más fríos.
El aumento de los casos de esta enfermedad se ha relacionado con la exposición a agentes contaminantes, ya que la incidencia es más alta en las áreas urbanas en comparación con zonas rurales.
¿La Dermatitis Atópica es Hereditaria?
Sí, existe una clara predisposición genética de esta enfermedad. La dermatitis atópica o eczema atópico se debe a factores genéticos hereditarios (se "heredan" de los padres). Se desarrolla porque la barrera cutánea, que protege la piel, se debilita.
El desarrollo de la dermatitis atópica se ve favorecido por trastornos funcionales de la piel, algunos de los cuales son hereditarios. Deterioran la función de la barrera de la piel, lo que facilita la entrada de bacterias y alérgenos en el cuerpo. Además, el sistema inmunitario está involucrado en el desarrollo de la dermatitis atópica: clasifica las sustancias realmente inofensivas (alérgenos) como peligrosas y reacciona con la inflamación.
La hipersensibilidad a los alérgenos es hereditaria en el caso de la dermatitis atópica. Por lo tanto, se trata de una atopia, por lo que la neurodermatitis también se conoce como dermatitis atópica o eccema atópico.
La causa de la piel atópica es multifactorial, con una combinación de predisposición genética, factores ambientales y alteraciones en el sistema inmunológico. Investigaciones científicas han identificado varios genes específicos que se asocian con un mayor riesgo de desarrollar dermatitis atópica.
Una de las mutaciones genéticas más destacadas se encuentra en el gen FLG, encargado de producir una proteína llamada filagrina, esencial para la función de barrera de la piel. Esta proteína ayuda a mantener la hidratación cutánea y actúa como una barrera protectora contra agentes externos.
En Europa, el 40% de las personas con dermatitis atópica de moderada a grave tienen el gen de la filagrina mutado. Solo el 20% de aquellos que presentan piel atópica leve o moderada presentan la mutación. Sin embargo, no todos aquellos que tiene el gen FLG alterado sufren dermatitis atópica.
Herencia de la Piel Atópica
La herencia de la piel atópica es un fenómeno complejo y no del todo conocido. Sin embargo, los antecedentes familiares desempeñan un papel crucial. Cuando la dermatitis atópica se asociada con la mutación en el gen FLG el patrón de herencia es autosómico dominante. En este tipo de herencia solo se necesita una copia del gen alterado (de uno de los padres) para que se manifieste la predisposición a sufrir piel atópica en los hijos.
Aunque una persona herede la predisposición genética, los factores externos también tienen un impacto en el desarrollo de la piel atópica en adultos y en niños. Esto subraya la importancia de mantener un entorno adecuado y evitar desencadenantes que puedan provocar brotes de dermatitis atópica.
Influencia de la Genética
¿Y qué influencia tiene la genética en la aparición de la piel atópica? Pues bien, existen determinadas variaciones genéticas que afectan a la capacidad que tiene la piel para servir de barrera protectora, (que como explicamos antes es su función principal). De este modo, la piel atópica es vulnerable a las agresiones externas y a infecciones provocadas por el propio rascado de las uñas. Esto desencadena un proceso conocido como ciclo de la piel atópica, en el que los propios síntomas pasan a ser factores desencadenantes.
En algunos casos se ha observado que la piel atópica puede estar originada por mutaciones en un solo gen. Ciertos estudios señalan que el gen FLG tiene una asociación más alta a esta patología. Este gen codifica para la profilagrina, precursor de la filagrina, proteína que desempeña un papel fundamental en la estructura de la epidermis, y en el papel que esta tiene como barrera protectora. Si el gen FLG está alterado, contribuye a que aparezcan enfermedades alérgicas como la dermatitis atópica, ya que la función protectora de la piel queda afectada.
Como hemos visto, cuando un progenitor tiene piel atópica, las posibilidades de que sus hijos también la padezca son de aproximadamente un 30%. En el caso de que ambos padres estén afectados, estas aumentan hasta el 70%.
En el caso de gemelos homocigóticos (los que poseen la misma carga genética), la enfermedad se manifiesta en ambos individuos en el 80 % de los casos. Asimismo, la transmisión hereditaria de la enfermedad es del orden del 50 % si hay un solo progenitor afectado, y del 80 % si están afectados los dos progenitores: hablamos pues de eczema hereditario.
De manera general, la atopia (es decir, la predisposición hereditaria a desarrollar reacciones exageradas frente a los alérgenos corrientes del entorno) se transmite de generación en generación. Así, no sería raro ver que en una familia el padre tenga asma o que el tío sufra rinitis alérgica (o fiebre del heno).
No obstante, es importante señalar que estas cifras no son en el 100 % de los casos.
Manifestaciones de la dermatitis atópica en bebés y niños.
Causas Comunes de la Dermatitis Atópica
La piel atópica es una enfermedad compleja de carácter multifactorial, es decir, su desarrollo está causado por la combinación de diferentes factores ambientales, inmunológicos y genéticos. Por lo tanto, aunque la predisposición genética es un factor fundamental a la hora de desarrollar piel atópica, no es suficiente por sí misma, ya que tienen que intervenir también elementos externos como pueden ser los hábitos de alimentación o la contaminación del aire en zonas urbanas, por ejemplo.
La dermatitis atópica o eczema atópico se debe a factores genéticos hereditarios (se "heredan" de los padres). Se desarrolla porque la barrera cutánea, que protege la piel, se debilita.
Enumeramos algunas causas comunes de la dermatitis atópica o eccema:
- Alergias mediadas por IgE al polen, ácaros del polvo doméstico, esporas de hongos, caspa de animales (por ejemplo, pelo de animales).
- Alimentos como huevos de gallina, leche, soja, cacahuete, especias, trigo, algunos tipos de pescado (de 20 a 80% de los niños enfermos, los alérgenos alimentarios son en parte responsables de la dermatitis atópica o la empeoran).
- Estrés: Cuando el eczema atópico aparece, la causa puede ser el estrés. Los estudios han demostrado que el 32 % de los brotes inflamatorios están provocados por el estrés.
- Alérgenos: La dermatitis atópica es una reacción de hipersensibilidad a los alérgenos ambientales. La alteración de la barrera cutánea provoca una pérdida excesiva de agua y facilita la penetración de estos alérgenos (pelo de animales, polen, contaminación, cosméticos o productos domésticos), lo que activa el sistema inmunitario y desencadena la inflamación.
- Calor y transpiración: El calor y la transpiración son dos factores que pueden aumentar la sequedad de la piel y permitir que los alérgenos penetren en la barrera cutánea y, por tanto, causen inflamación. El efecto puede reducirse si se seca la piel (dando toques y no frotando).
Las primeras vacunas en niños suelen coincidir con la primera aparición de eccema atópico. Esto puede dar la impresión de que las vacunas podrían ser la causa de la dermatitis atópica. Tal conexión no se pudo encontrar en los estudios epidemiológicos. Sin embargo, es posible que las vacunas, al igual que las infecciones virales, puedan desencadenar brotes de dermatitis atópica. Sin embargo, eso no debería impedir la vacunación, ya que la protección contra patógenos peligrosos es mucho más importante en estos casos.
La piel con tendencia atópica cuenta con una barrera debilitada por constitución que la hace vulnerable a los desencadenantes del eczema atópico. Esta barrea se vuelve aún más sensible ante elementos contaminantes como el ozono o las partículas finas. Las partículas finas más pequeñas, llamadas PM 2,5 (básicamente hollín microscópico), pueden incluso penetrar en las capas epidérmicas más profundas.
La contaminación desencadena brotes de eczema atópico al aumentar considerablemente la sensibilidad y el nivel de molestia de la piel. La piel se vuelve aún más seca y los brotes de picor son más frecuentes. Tu piel es la primera barrera contra la contaminación atmosférica. Aunque rascarse puede aliviar temporalmente el picor, incrementa el daño producido en la barrera protectora de la piel, por lo que esta es incapaz de evitar que los alérgenos o los elementos contaminantes penetren... Los altos niveles de contaminación pueden agravar los síntomas de la piel seca, por lo que las pieles con tendencia atópica precisan de un cuidado especial.
Síntomas de la Dermatitis Atópica
En el 60% de los casos la piel atópica se manifiesta por primera vez antes de los primeros seis meses de vida, con la aparición de manchas rojas en el rostro y en las manos. La enfermedad progresa en forma de brotes periódicos durante dos años aproximadamente, pudiendo interferir con la vida cotidiana de los niños, como por ejemplo interfiriendo con la calidad del sueño, debido al intenso picor que producen.
Por lo general, la piel de las personas con neurodermatitis es muy seca y pueden aparecer eccemas en todas las partes del cuerpo. Sin embargo, dependiendo de la edad, la neurodermatitis adquiere diferentes cuadros clínicos:
- En la infancia, aparece primero como costra láctea en la cara.
- En los niños que gatean, la dermatitis suele ser visible en los antebrazos, las rodillas y los tobillos.
- En los niños mayores, las áreas de la piel que están húmedas y supurantes o engrosadas, secas y con mucho picor se encuentran en los pliegues de los brazos y las rodillas.
Rascarse puede introducir bacterias en el cuerpo y empeorar el eczema.
La dermatitis atópica es una enfermedad crónica consistente en el desarrollo de zonas ásperas en la piel (eczema) localizadas preferentemente en la cara, cuello y brazos. Su característica principal es que pican mucho, lo que con el tiempo y como consecuencia del rascado, puede llevar al engrosamiento y atrofia de la piel de la zona y a infecciones secundarias.
Es frecuente que los pacientes con dermatitis atópica tengan una serie de rasgos característicos, como una coloración blanquecina alrededor de la boca y un número mayor de pliegues en el párpado inferior.
Tipos de Dermatitis Atópica según la Edad
- Dermatitis atópica en el lactante: Las lesiones iniciales son zonas enrojecidas (placas eritematosas) que aparecen en las mejillas y que se extienden posteriormente al resto de la cara (aunque respetando el triangulo del centro de la cara), al cuello, a las manos, al abdomen y, en los niños que gatean, a las zonas de extensión de los brazos y de las rodillas.
- Dermatitis atópica de la infancia (desde los 2 a los 10 años): Las zonas afectadas más características son la parte anterior del brazo, el hueco de detrás de las rodillas, la cara, el cuello y detrás de las orejas.
- Dermatitis atópica del adolescente y adulto (>10 años): En niños mayores se afectan las zonas de flexión de los codos y de las rodillas. Las placas pueden estar siempre presentes o aparecen y desaparecen (evolución en brotes recurrentes).
Diagnóstico de la Dermatitis Atópica
Existen varias pruebas para diagnosticar la neurodermatitis. Si aparecen los primeros síntomas, los médicos primero recopilan el historial médico del paciente y el tipo y la gravedad de los cambios en la piel. El registro de enfermedades atópicas en la familia también puede proporcionar información importante. Se realizan pruebas cutáneas y pruebas de laboratorio para saber a qué sustancias es alérgico el sistema inmunitario de la persona.
El diagnóstico de la dermatitis atópica es un diagnóstico clínico. Raramente es necesario obtener una biopsia de la piel. Se han establecido una serie de criterios técnicos para diagnosticarlo.
La piel atópica se presenta con más frecuencia en personas con historia personal o familiar de enfermedades atópicas. Las enfermedades atópicas incluyen, además de la piel atópica, la rinoconjuntivitis y el asma. De hecho, hasta el 80% de los pacientes con dermatitis atópica, pueden desarrollar otra enfermedad atópica.
Es recomendable que, aunque no haya una manifestación de estas patologías en el recién nacido, se tomen medidas para impedir que aparezca en caso de que existan antecedentes familiares, ya que hasta el riesgo de presentar piel atópica es 2-3 veces mayor si tienen un progenitor atópico y 3-5 veces mayor si ambos lo son.
Tratamientos y Cuidados para la Piel Atópica
El objetivo del tratamiento de la dermatitis atópica es controlar los síntomas. En primer lugar, se utiliza una terapia externa (tópica): las regiones de la piel afectadas se tratan con productos adecuados para el cuidado de la piel que contienen ácido linoleico o urea, cremas antiinflamatorias, ungüentos y luz ultravioleta.
Un brote de dermatitis atópica es una fase aguda de la enfermedad donde los síntomas se intensifican notablemente. Controlar eficazmente un brote requiere una combinación de tratamiento médico, cambios en la rutina diaria y cuidados específicos.
La duración de un brote puede variar ampliamente dependiendo de la gravedad, los cuidados aplicados y la respuesta del organismo. Entre brotes, la piel puede mantenerse estable durante semanas o incluso meses.
Es el paso más importante. Solo un especialista puede determinar el tipo de brote y el tratamiento adecuado. En muchos casos, el brote puede requerir medicamentos tópicos, antihistamínicos o incluso inmunomoduladores.
Corticoides tópicos: reducen la inflamación y el picor rápidamente.
Tras el baño se pueden aplicar anti-inflamatorios tópicos (tacrolimus o pimecrolimus). Los corticoides en forma de cremas se utilizan con frecuencia, pero deben evitarse los que sean muy potentes dado que pueden favorecer la atrofia de la piel y pueden pasar a la sangre a través de la piel con los consiguientes efectos adversos. Los corticoides potentes deben evitarse en la cara o entre los dedos, zonas donde fácilmente puede atrofiarse la piel. Si se precisa aplicar corticoides en estas zonas durante periodos prolongados (varias semanas) es mejor utilizar los anti-inflamatorios previamente comentados. En los casos de brotes graves, que no responden al tratamiento en forma de crema, puede ser necesario utilizar corticoides por boca, si bien al suspenderse es frecuente que el brote reaparezca.
Para controlar el picor suelen necesitarse anti-histamínicos. En niños se deben tener muy recortadas las uñas para evitar lesiones por rascado.
En algunos casos donde predomine un exudado inflamatorio pueden estar indicadas las soluciones astringentes. Están indicados en cualquier dermatitis cuando existe una fase activa con exudación y en las erosiones y úlceras cutáneas.
Otros medicamentos, como los inmunomoduladores o la fototerapia, también han sido utilizados con un éxito variable. Se deben tratar enérgicamente las posibles infecciones de la piel.
Durante el brote, es fundamental identificar y evitar los factores que lo agravan.
La dermatitis atópica es una enfermedad crónica, pero puede controlarse. No está probado que ninguna dieta modifique la evolución de la enfermedad de forma significativa. Aunque no hay una dieta universal para la dermatitis, algunas personas mejoran al evitar lácteos, gluten o alimentos ultraprocesados. El estrés puede ser un gran desencadenante.
Si los brotes siguen apareciendo a pesar de los cuidados, es probable que tu médico te prescriba un tratamiento con corticoides, que mitigan la inflamación, disminuyendo el prurito, el rascado y la irritación cutánea, lo que ayuda a restablecer la estructura de la piel.
Durante más de 25 años, La Roche Posay se ha comprometido a mejorar la calidad de vida de las personas con piel con tendencia al eczema atópico. Ten siempre a mano el AGUA TERMAL DE LA ROCHE-POSAY para calmar y aliviar tu piel.
Consejos para Cuidar la Piel Atópica
La piel o dermatitis atópica de momento no tiene una cura definitiva, aunque, como explicamos previamente, en la mayoría de los casos sus síntomas van aminorando en la transición de la niñez a la edad adulta.
Si se padece esta enfermedad es importante tomar las siguientes medidas para evitar en la medida de lo posible la aparición de los brotes:
- Mantener la piel hidratada mediante el uso de cremas específicamente formuladas para pieles atópicas.
- Elegir prendas de ropa fabricadas con tejidos naturales como el algodón o el lino.
- Evitar las temperaturas extremas de frío o de calor.
- Usar protector solar todo el año es muy importante para evitar la exposición a los rayos ultravioleta.
- Utilizar agua tibia en las duchas y no prolongarlas más de 10 minutos.
- No abusar de calefacciones o aires acondicionados.
- Evitar situaciones de estrés emocional.
Se deben evitar sustancias que irriten a la piel. Se recomienda bañarse o ducharse con agua templada o fría. Se debe favorecer la hidratación de la piel. Para ello deben aplicarse varias veces al día cremas hidratantes. Las cremas con un mayor contenido de aceite son las más recomendables.

Recomendaciones para el cuidado diario de la piel atópica.
Pronóstico de la Dermatitis Atópica
El pronóstico de la dermatitis atópica, en general, es favorable. El 50% de los casos de piel atópica desaparece alrededor de los 3 años de edad, y hasta el 75% lo hace antes de la adolescencia. En algunos casos persiste durante toda la vida, pero los síntomas pueden ser controlados con un manejo apropiado.
La dermatitis atópica tiene una tendencia a desaparecer con la edad. Alrededor del 50% de los casos se curan tras la fase de lactante, y hasta un 75-80% se han curado al llegar a la pubertad.
Los padres deben entender que la dermatitis atópica es una enfermedad producida por diversas causas y que no tiene una cura específica.
Otras Formas de Eccema
- El eccema numular es poco frecuente. Su causa es desconocida, representando para muchos médicos una forma atípica o menor de dermatitis atópica. Se caracteriza por la aparición de placas eccematosas que tienen una forma redondeada, en forma de “moneda”. Se localizan en las superficies extensoras de las extremidades, parte delantera del codo y parte trasera de la rodilla. Las placas son blandas, vesiculosas, exudativas y pican mucho. La mayoría de las veces se vuelven crónicas y se produce engrosamiento de la piel y liquenificación. Es frecuente que estas lesiones se confundan con las de la tiña, pero las placas del eccema numular se diferencian por la ausencia de un borde bien delimitado y sobreelevado, y a menudo sangran al rascarlas. Esta forma de eccema es especialmente rebelde a los tratamientos, con tendencia a la cronicidad. Los corticoides tópicos constituyen la primera línea de tratamiento. A veces se asocian antibióticos si hay sobreinfección.
- No se conoce su causa. En ocasiones es una manifestación de la dermatitis atópica. Se caracteriza por episodios recidivantes de pequeñas vesículas pruriginosas (que pican mucho) en las palmas de las manos, las plantas de los pies y las regiones laterales de los dedos. Es frecuente la infección secundaría debida al rascado. El diagnóstico es clínico. Se debe de distinguir de otras causas de dermatitis en manos como el eczema de contacto alérgico/irritativo. El tratamiento de primera línea son los corticoides tópicos de mediana-alta potencia.
- Se observa en niños antes de la pubertad. Aparece frecuentemente en pacientes atópicos, aunque en ocasiones aparece como manifestación aislada. Se produce por la sudoración excesiva y la pérdida de la humedad. Se observa una piel brillante, enrojecida y a veces fisurada, siendo típica la afectación de la zona anterior del pie. Afecta a las superficies que soportan peso, es más dolorosa que pruriginosa (duele más que pica). Para su tratamiento se debe evitar el calzado sintético y el oclusivo.
Novedades en el tratamiento de la dermatitis atópica
tags: #la #dermatitis #atopica #es #hereditaria