La psoriasis es una enfermedad inflamatoria crónica de la piel que se manifiesta con lesiones eritematosas, rojas, en placas y descamativas. Estas lesiones suelen aparecer en los tobillos, codos, espalda o de forma diseminada. En los últimos años, ha aumentado considerablemente el número de personas con psoriasis en España, superando el millón (un 2% de la población). Es una patología autoinmune con una gran predisposición genética, pero no es contagiosa.
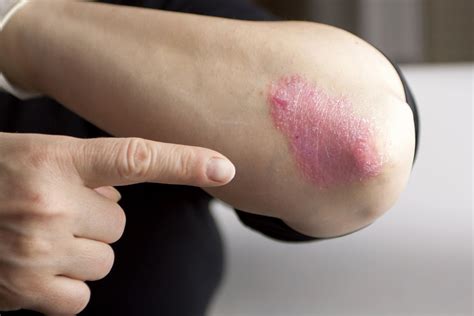
Psoriasis en el codo.
El diagnóstico precoz y el manejo adecuado de esta enfermedad son de vital importancia. La psoriasis es una enfermedad crónica que afecta a la calidad de vida del niño y sus familiares, puede asociar comorbilidades y conllevar problemas psicosociales.
Epidemiología
La psoriasis representa una de las enfermedades cutáneas más comunes en la práctica dermatológica, con una prevalencia estimada mundial de 1-3%. En un estudio de 5.600 adultos, se observó que el 27% tenía síntomas antes de los 16 años, un 10% antes de los 10 años, 6,5% antes de los 5 años y un 2% antes de los 2 años. Estos resultados son semejantes a los descritos en un estudio de 1.754 pacientes en España, con un 38% de los casos con inicio antes de los 20 años y un 10% antes de los 10 años de edad.
En general, se acepta que la psoriasis infantil representa un 4% de todas las dermatosis vistas en pacientes menos de 16 años en Europa y Norteamérica y que un tercio de los pacientes afectados de psoriasis inician sus lesiones en la edad pediátrica.
Etiopatogenia
La psoriasis es una enfermedad inflamatoria crónica que aparece tras la exposición a unos factores desencadenantes ambientales en individuos genéticamente predispuestos. En la psoriasis, como respuesta a un factor desencadenante, la respuesta inmunitaria innata y adaptativa estimula a las células T, lo que conlleva un aumento de la expresión de citocinas proinflamatorias (factor de necrosis tumoral alfa [TNF-α], interleucina [IL]-17, IL-23 e interferón gamma) con la estimulación de la proliferación de queratinocitos y de la proliferación endotelial vascular.
La teoría de una base genética se apoya en la observación de una historia familiar positiva entre el 16 y el 71%. La historia familiar aún es más común en los niños que en los adultos. Un niño sin ninguno de los padres afectado tiene un riesgo de 4% de tener psoriasis, pero si uno de los progenitores tiene psoriasis, el riesgo es del 28% y asciende al 65% si están los 2 progenitores afectados. Si además hay otro niño más afectado en la familia, el riesgo aún era mayor.
Los factores desencadenantes más conocidos en los niños son:
- Infecciones por Streptococcus pyogenes.
- Otras infecciones menos frecuentes implicadas son: Staphylococcus aureus, VIH, Candida albicans y Pityrosporum ovale, y en relación con la enfermedad de Kawasaki.
- Fármacos (hormona del crecimiento, betabloqueantes, interferón, corticoides al suspenderlos).
- Otros: traumatismos, estrés.
Manifestaciones Clínicas
La psoriasis es una enfermedad eritemato-escamosa que se caracteriza por presentar una erupción más o menos extensa de pápulas eritematosas con descamación. Las presentaciones clínicas de la psoriasis pediátrica varían con la edad de aparición. También hay formas de presentación a diferenciar según la localización.
Psoriasis en el Lactante
La manifestación de psoriasis más frecuente en los niños menores de 2 años es la psoriasis del área del pañal que tiene 2 patrones de presentación:
- La psoriasis del pañal localizada con placas eritematosas rojas, brillantes y bien delimitada, localizada en el área del pañal.
- La psoriasis del pañal con diseminación, en el que las lesiones se inician en el área del pañal y, posteriormente, de forma lenta o muy rápida se generalizan.
El diagnóstico de psoriasis del pañal no es fácil. Los datos clínicos como los bordes bien delimitados y los antecedentes familiares son claves para el diagnóstico. El diagnóstico diferencial incluye patologías más frecuentes, como dermatitis seborreica, infección por Candida albicans y dermatitis de contacto irritativa.
Psoriasis Congénita
De forma excepcional, se describen casos de psoriasis congénita, presentándose como eritrodermia neonatal. Es un cuadro grave que se acompaña de fiebre mal estado general y riesgo de alteración del equilibrio hidroelectrolítico e infección. El diagnóstico no es fácil y el diagnóstico diferencial debe incluir las múltiples causas de eritrodermia en esta edad, sobre todo ictiosis, inmunodeficiencia, dermatitis atópica, dermatitis seborreica y síndrome de la escaldadura estafilocócica.
Psoriasis del Niño y Adolescente
La psoriasis en el niño y adolescente es similar a la presentación del adulto. Las formas de presentación son:
- Psoriasis en placas clásica.
- Psoriasis en gotas.
- Solapamiento eccema-psoriasis (eccema-psoriasis overlap).
La psoriasis en placas es la forma más frecuente de presentación, entre 34-84% según las series. Las lesiones son placas eritematosas muy bien definidas de diferentes tamaños con una escama gris plateada. Al retirar la escama por rascado, se observa una superficie húmeda con un piqueteado hemorrágico muy característico (signo del rocío hemorrágico de Auspitz). Las lesiones se distribuyen simétricamente, afectando a las superficies de extensión de codos, rodillas y tronco.
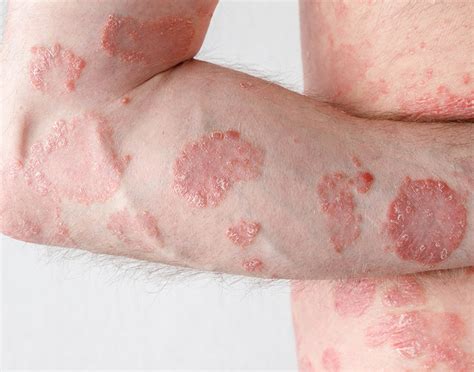
Psoriasis en placas.
La psoriasis en gotas es muy frecuente en niños y adultos jóvenes. Es una erupción de pequeñas pápulas eritematodescamativas, de 2-10 mm, de distribución generalizada, afectando al tronco y la raíz de extremidades. Puede afectar la cara y el cuero cabelludo, pero respeta palmas y plantas. El brote persiste 3-4 meses y remite espontáneamente.
El solapamiento psoriasis-eccema representa una forma de presentación típica de la edad pediátrica. Un 5% de los casos de psoriasis en esta edad tienen una clínica de solapamiento psoriasis-eccema, con una erupción que muestra características de eccema y de psoriasis, siendo muchas veces el diagnóstico diferencial muy difícil.
Otras formas de presentación incluyen:
- Psoriasis pustulosa: Rara y menos frecuente que en los adultos.
- Psoriasis del cuero cabelludo: Frecuente de forma aislada o asociada a otras lesiones.
- Psoriasis facial: Más frecuente en niños que en adultos.
- Psoriasis invertida o psoriasis flexural: Predomina o es exclusiva de áreas flexurales (genitales, axilas, perianal, inguinal, periumbilical).
- Psoriasis ungueal: Se pueden observar alteraciones ungueales, pero menos frecuentes que en adultos (7-40%).
- Lesiones mucosas: Se describen en el 5% de los niños.
- Artropatía psoriásica: Se desarrolla muy raramente en la edad pediátrica.
Tipos de Psoriasis
Las lesiones pueden distribuirse en diferentes zonas del cuerpo y, en dependencia de su localización, reciben un nombre u otro. Los tipos de psoriasis son:
- Vulgar: Placas grandes diseminadas en tronco y extremidades. Es la psoriasis más frecuente.
- Palmo-plantar: Lesiones que sólo se localizan a nivel de las palmas de la mano y las plantas de los pies.
- Invertida: Aparecen sólo a nivel de los pliegues de las ingles, axilas o en la zona submamaria.
- En gota o guttata: Puntitos diseminados en todo el cuerpo.
- Cuero cabelludo: Esta psoriasis se puede confundir con una dermatitis seborreica y su tratamiento es muy similar.
- Ungueal: Las lesiones aparecen en las uñas y muchas veces se confunden con hongos.
| Tipo de Psoriasis | Descripción | Localización |
|---|---|---|
| Vulgar | Placas grandes diseminadas | Tronco y extremidades |
| Palmo-plantar | Lesiones en palmas y plantas | Manos y pies |
| Invertida | Lesiones en pliegues | Ingles, axilas, zona submamaria |
| En gota | Puntitos diseminados | Todo el cuerpo |
| Cuero cabelludo | Escamas y rojez | Cuero cabelludo |
| Ungueal | Afectación de las uñas | Uñas |
Comorbilidad
En los adultos, se conoce bien la relación entre psoriasis e inflamación sistémica y la asociación con síndrome metabólico y enfermedad cardiovascular. Los pacientes con psoriasis menores de 20 años presentan una mayor incidencia síndrome metabólico y artritis reumatoide y enfermedad de Crohn. Los niños y los adolescentes con psoriasis tienen más ansiedad, depresión y trastornos psiquiátricos. Los niños con psoriasis moderada-grave tienen un compromiso de la calidad de vida igual que los niños con otras enfermedades crónicas como el asma, artritis y diabetes.
Diagnóstico
La psoriasis tiene un diagnóstico clínico. La biopsia cutánea puede ayudar a confirmar el diagnóstico. La histología es variable según la zona biopsiada, el tiempo de evolución y si el paciente ha sido tratado.
Tratamiento
Es importante su tratamiento, para minimizar los molestos síntomas, pero hay que saber que al ser una enfermedad crónica la psoriasis no se cura.
Las opciones terapéuticas disponibles en los niños son básicamente las mismas que en los adultos, pero el tratamiento de la psoriasis infantil tiene 3 aspectos peculiares que lo identifican:
- El manejo de una enfermedad crónica de por vida.
- Las limitaciones de las opciones terapéuticas que impone la edad del paciente.
- Ausencia de guías de manejo universalmente aceptadas en los niños.
El manejo estará influido por ser una enfermedad que influye en la calidad de vida del niño y en el desarrollo psicosocial, tan importante en la edad escolar y adolescencia.
Existen dos tipos de tratamientos para la psoriasis: locales y sistémicos. No obstante, si conocemos la existencia de un factor desencadenante que esté produciendo estrés en el paciente que le haya provocado la aparición o empeoramiento de las lesiones es importante que el paciente acuda al especialista en psiquiatría o al psicólogo para bajar esos niveles de estrés.
Tratamientos Locales
- Mantener hidratada la piel las 24 horas del día. Se recomienda utilizar muchas cremas humectantes, de tipo vaselina, e incluso aceite de oliva.
- Corticoides tópicos, cortisonas en forma de ungüento
- Derivados de la vitamina D, como el Calcipotriol
- Tratamientos con Rayos UVA
- Derivados de la brea de ulla aplicados de forma local
- Tratamientos inmunomoduladores
- Retinoides, que son análogos de la vitamina A y tienen un efecto antiinflamatorio
- Tratamientos locales con queratolíticos.
Tratamientos Sistémicos
- Los inmunomoduladores suprimen la capacidad de las células inmunes para reproducirse.
- Ciclosporina, suprime elementos del sistema inmunológico, haciendo más lentos los procesos de psoriasis
- Metotrexate, ralentiza el proceso de crecimiento de las células de la piel
- Ácido retinoico
- Agentes biológicos, como tratamiento alternativo
Remedios Naturales
También hay otras soluciones caseras que ayudan en el tratamiento de la psoriasis como:
- Heliotalasoterapia: La mezcla de mar, sol y agua
- Aceite de árnica aplicado en las zonas en las que haya placas o descamaciones
- Aloe vera para aliviar el picor
- Aguacate frotado en las zonas afectadas
Higiene e Hidratación
Para cuidar estas zonas, tanto cabeza como pliegues, le proponemos ducharse cabeza y cuerpo con un champú específico. Por la cabeza realizar dos enjabonadas, la primera enjabonar y enjuagar, la segunda enjabonar y dejar actuar la espuma durante 4-5 minutos para que actúe, mientras nos enjabonamos el resto del cuerpo. Por todo el cuerpo, lleve a cabo una enjabonada y deje actuar la espuma sobre la piel durante 2-3 minutos. Finalmente aclaramos la espuma de cabeza y cuerpo. La frecuencia de la higiene corporal y de la cabeza no hace falta que sea diaria, ya que el abuso de jabones, baños o duchas deslipidan la piel y la desprotegen.
Para evitar el olor corporal y mantener un régimen de duchas correcto, le proponemos el uso de un spray desodorante. Saliendo de la ducha y después de secarse, sin permitir pasar muchos minutos, para evitar inicio de producción de olor corporal, aplique 6 pulsaciones del spray desodorante en la palma de la mano, frote las dos manos y frote las axilas. Así evitamos que las bacterias fermenten el sudor y se produzca olor. Recuerde, el sudor no huele, el olor se produce por la acción fermentativa de las bacterias.
El siguiente paso es cuidar y regenerar la piel con una crema adecuada. La psoriasis es una enfermedad inflamatoria crónica de la piel caracterizada por lesiones eritematosas, rojas, en placas y descamativas, que se localizan normalmente en los tobillos, los codos, la espalda o diseminadas.
Psoriasis del Cuero Cabelludo
Cuando afecta al cuero cabelludo, aparecen placas rojizas cubiertas por escamas más gruesas y adherentes que la caspa común. Puede picar, doler y, si rascamos fuerte, romper cabello en la zona (la caída suele ser temporal). No es contagiosa y cursa en brotes: etapas de empeoramiento alternadas con periodos de calma.
- Las placas pueden traspasar la línea de implantación (frente/nuca/orejas).
- A menudo coexiste con psoriasis en codos, rodillas, uñas u otras áreas.
- Se controla combinando hábitos, champús/lociones adecuados y, si hace falta, tratamiento médico.
Síntomas clave y señales de alarma:
- Placas bien delimitadas, rojas, con escamas plateadas y gruesas.
- Picor (a veces intenso), tirantez, sensación de “casco”.
- Sangrado puntiforme si levantamos la escama a la fuerza.
- Caída temporal por rascado/trauma mecánico (el folículo suele seguir sano).
Alarma: dolor, supuración, costras amarillentas con mal olor, fiebre o empeoramiento rápido → consulta médica.
Tratamientos que suele pautar el dermatólogo:
- Queratolíticos para ablandar escamas.
- Champús de alquitrán de hulla o antifúngicos suaves (según necesidad).
- Corticoides tópicos suaves o inhibidores de la calcineurina.
Rutina de lavado y retirada segura de escamas (paso a paso):
- Ablandar (noche previa o 30-60 min antes): aplicar aceite/loción emoliente en placas; cubrir con gorro suave si es de noche.
- Despegar con cariño: con la yema de los dedos o peine de púas anchas, movimientos laterales, sin rascar. Si no cede, volvemos al punto 1.
- Champú medicado: masajear suavemente el cuero cabelludo, dejar actuar 3-5 min (según indicación), y aclarar tibio.
- Segundo lavado suave (si hace falta) con champú neutro para retirar restos.
- Secado tibio a distancia. Evitar aire muy caliente.
- Loción/espuma antiinflamatoria (si la pautaron) sobre piel, no sobre el pelo.
- Peinado: cepillo de cerdas blandas o púas anchas; nada de uñas.
Consejos de peinado, styling y teñido:
- Peines de púas anchas y cepillos de cerdas suaves.
- Secador templado y a distancia; evitar planchas sobre placas.
- Tintes: mejor cuando el cuero cabelludo está estable; hacer prueba en zona pequeña y evitar aplicaciones prolongadas en piel. Consulta si usas tratamientos activos.
Es importante acudir al dermatólogo si aparecen lesiones o placas que puedan hacer sospechar de un inicio de psoriasis. Este es el especialista encargado de tratar esta enfermedad, aunque en ocasiones los médicos de familia también hacen un seguimiento. El diagnóstico se realiza por la forma de las lesiones.