La dermatitis atópica es una enfermedad inflamatoria crónica de la piel, no contagiosa, que se caracteriza por lesiones eccematosas de distribución y morfología características, piel seca y picor intenso. Es una enfermedad cutánea que se manifiesta en forma de enrojecimiento, inflamación y picazón en la piel de varias zonas del cuerpo, entre otros síntomas. La dermatitis atópica (DA) es la forma más frecuente de eccema en niños, aunque puede afectar a cualquier edad.
La DA es benigna, pero puede llegar a alterar la calidad de vida de una forma notoria. Los recursos personales, sociales, emocionales y financieros de los pacientes, de sus cuidadores y del sistema de salud se ven inmensamente afectados por la carga que supone esta enfermedad si no se trata adecuadamente.
¿Qué es la dermatitis atópica?
El eczema o dermatitis atópica es una enfermedad de la piel que aparece en niños y adultos con una piel especialmente sensible. Es una alteración crónica (es decir, puede durar años), lo que quiere decir que el niño tendrá épocas mejores o peores, dependiente del clima, la época del año, el estado de hidratación de su piel...
Historia de la dermatitis atópica
El emperador Octavio Augusto ya sufría dermatitis atópica (DA), según se describe en la crónica del historiador Suetonio; en ella se cuenta que Augusto tenía “mucho picor en la piel, rinitis estacional y opresión torácica”. Las primeras descripciones médicas de DA no aparecen hasta el siglo XIX, al principio se utilizaron términos como neurodermitis difusa, prúrigo-eccema constitucional, eccema endógeno o prurigo diatésico de Besnier. El término atopia fue utilizado por primera vez por Coca en 1923 para describir un grupo de manifestaciones asociadas: dermatitis atópica, asma y rinitis.
Causas de la dermatitis atópica
No se ha identificado una causa única que provoque la dermatitis atópica. Sin embargo, la genética suele influir en su manifestación. También existen otros factores relacionados con su aparición. Por ejemplo, se ha observado que suele aparecer en personas que padecen o que tienen antecedentes familiares de alergias, rinitis alérgica o asma. Se acepta que la dermatitis atópica tiene un gran componente genético, es decir, que hay una alteración en la composición normal de la piel que se hereda dentro de la familia. En las familias con niños con dermatitis atópica, es frecuente encontrar miembros (padre, madre, hermanos, tíos...) con antecedentes de alergias, que han sufrido esta enfermedad, o bien bronquitis asmática o rinoconjuntivitis alérgica.
Además, cuando nuestra piel se encuentra sana nos protege de diferentes factores ambientales como alérgenos e irritantes que pueden desencadenar los síntomas de la dermatitis atópica u otros tipos de eczema. Las rutinas de higiene que afectan la barrera cutánea.
La DA es una enfermedad compleja y todavía se siguen estudiando sus causas. Se debe tanto a factores genéticos como a factores ambientales. Se han descrito una variedad importante de alteraciones inmunitarias, como la respuesta defectuosa a la sensibilidad retardada, el aumento de la susceptibilidad a determinadas infecciones y el desequilibrio inmunológico que conlleva una alteración en la síntesis de la IgE.
Teorías sobre las causas
- La reducción de las infecciones en la infancia puede ser responsable de la desviación del sistema inmunitario hacia las respuestas de tipo alérgico.
- Algunos estudios han sugerido que las infecciones víricas o bacterianas tempranas podrían proteger frente al desarrollo de enfermedades atópicas. A esta hipótesis se la conoce como teoría de la higiene.
- Otras teorías defienden que la DA se debe a un defecto del sistema inmunitario que, secundariamente, afecta a la piel (teoría de dentro-para-afuera) o, por el contrario, que es el resultado de una afectación de la barrera cutánea (teoría de fuera-para-adentro) la que da lugar al cuadro clínico.
- Al mismo tiempo, también se ha postulado que la piel de los pacientes con DA se puede hacer vulnerable a la sensibilización por la exposición a la polución atmosférica.
Síntomas de la dermatitis atópica
La dermatitis atópica provoca una inflamación en la piel, sin embargo, también se manifiesta en diferentes síntomas que pueden variar mucho dependiendo la persona.
- Manchas en la piel.
- Pequeñas protuberancias en la piel.
- Descamación crónica de la piel.
La dermatitis atópica y la aparición de estos síntomas suele empezar en la infancia, antes de los 5 años. El síntoma de picazón de la dermatitis atópica, cuando llega a ser grave, puede resultar en un rascado excesivo de la piel y en diversas complicaciones.
- Infección en la piel.
- Trastornos del sueño.

Manifestaciones clínicas según la edad
Las primeras manifestaciones de la DA suelen aparecer en la infancia. Un 60 % de los niños afectados la manifiesta en el primer año de vida y el 90 %, antes de los 5 años. Numerosos estudios sugieren que la DA afecta a ambos sexos por igual.
- En el lactante: suele comenzar con un enrojecimiento de las mejillas que evoluciona a pequeñas vesículas, que dan lugar a la formación de costras. Estas lesiones pueden progresar hacia la frente, pabellones auriculares, mentón, cuello y cuero cabelludo. Se respeta el triángulo nasolabial que destaca por su color blanco a diferencia del enrojecimiento difuso del resto del rostro.
- En niños y adultos: se afectan fundamentalmente los pliegues de las superficies flexoras de brazos y piernas. Otras localizaciones son: las muñecas, tobillos, cuello, pliegues de los glúteos y la cara, sobre todo las zonas cercanas a la boca y los párpados. En ocasiones, la afectación se mantiene en las zonas extensoras, característica de la fase del lactante, y se denomina eccema de patrón inverso.
- En el adulto: el eccema crónico de manos puede ser la principal manifestación. En los casos de larga evolución aparece liquenificación. En ocasiones, el eccema aparece localizado en zonas específicas como son: labios (queilitis descamativa), orejas (con formación de fisuras), areola mamaria, mitad distal de las plantas del pie y la superficie plantar de los dedos (dermatitis plantar juvenil), manos (eccema inespecífico, eccema dishidrótico o pulpitis digital crónica; esta última, más frecuente en niños), párpados, o como fenómeno postinflamatorio (pitiriasis alba).
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Diagnóstico de la dermatitis atópica
No existe ninguna prueba de laboratorio específica para el diagnóstico de DA. Por tanto, el diagnóstico se basa en la presencia de un conjunto de síntomas y signos clínicos, junto con varias características asociadas, datos de la historia personal y familiar, factores desencadenantes, datos serológicos e incluso la presencia de complicaciones de la propia enfermedad.
Hanifin y Rajka establecieron en 1980 los criterios diagnósticos de la DA que constan de 4 criterios mayores y 23 menores.
| Criterios Mayores | Criterios Menores |
|---|---|
| Prurito (picor) | Xerosis (sequedad de la piel) |
| Morfología y distribución típicas (en lactantes: cara y zonas de extensión; en niños y adultos: flexuras) | Historia personal o familiar de atopia (asma, rinitis alérgica, dermatitis atópica) |
| Curso crónico o recidivante | Elevación de IgE sérica |
| Historia personal o familiar de atopia (asma, rinitis alérgica, dermatitis atópica) | Pruebas cutáneas alérgicas positivas |
La estimación de la gravedad de la dermatitis es difícil, dado que no existe ningún marcador objetivo. Los métodos más extendidos para graduar la gravedad de la dermatitis son los índices SCORAD (SCORing Atopic Dermatitis) y EASI (Eczema Area and Severity Index) que combinan criterios objetivos (extensión e intensidad de las lesiones). Además, el índice SCORAD añade criterios subjetivos (picor durante el día y alteración del sueño).
Diagnóstico diferencial
El picor intenso y la distribución típica son claves para el diagnóstico.
- Dermatitis seborreica: suele iniciarse al nacer o poco después; habitualmente, antes de los dos meses, hay poco picor y se objetiva una descamación grasienta en el cuero cabelludo, frente y pliegues nasales. Afecta sobre todo al área del pañal y de los pliegues inguinales. No suele haber antecedentes de atopia en la familia ni elevación de IgE total.
- Sarna: al igual que la dermatitis atópica, cursa con picor intenso. Sin embargo, su distribución en las áreas genital y axilar, la presencia de las lesiones lineales características y la demostración del parásito en la piel la diferencian de la DA.
- Otras enfermedades que deben descartarse y que podrían presentar, además, manifestaciones cutáneas son los déficits nutricionales o la enfermedad celíaca.
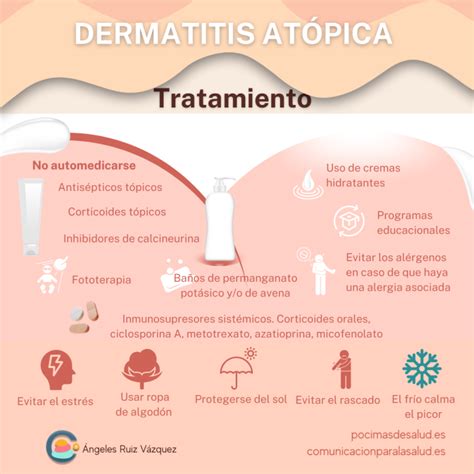
Tratamientos para la dermatitis atópica
Si sufres de dermatitis atópica existen diferentes tratamientos para ayudarte a sobrellevar los molestos síntomas de sus brotes. Estos incluyen medicamentos como los antihistamínicos, que ayudan a controlar las alergias, en el caso de que estas hayan sido las desencadenantes del brote.
Además, aparte de medicamentos por vía oral existen opciones de cuidados de la piel a nivel tópicos, los cuales se aplican directamente en la piel afectada para proteger o aliviar sus síntomas. Entre ellos se incluyen emolientes y cremas para hidratar la piel, controlar la picazón o reparar la piel.
El tratamiento farmacológico tópico incluye corticoides e inmunomoduladores (pimecrólimus y tacrólimus). En la DA debemos individualizar cada tratamiento; identificar y reducir los efectos causales o exacerbantes. Es imprescindible establecer una buena relación entre médico-paciente y sus familiares; conviene explicar las características de la enfermedad y su evolución a brotes.
Para controlar el picor es más adecuada una correcta hidratación y el control de los brotes de la enfermedad. Durante los brotes, el tratamiento de primera línea son los corticoides tópicos, que son muy efectivos pero no están exentos de efectos secundarios tales como la atrofia cutánea, entre otros. Es necesario instruir en su buen uso y evitar el miedo exagerado (cortisonofobia).
Cuidados generales y medidas preventivas
Si sufres de dermatitis atópica hay diferentes cambios de estilo de vida y cuidados que puedes implementar para ayudar a prevenir los brotes. Lo principal es evitar (o por lo menos tratar de limitar) el contacto con los factores desencadenantes. El cuidado de la piel, en general, te ayudará a evitar los brotes de dermatitis atópica.
Es vital una adecuada hidratación de la piel y una reducción de los factores desencadenantes de la dermatitis. Así, deben evitarse cambios bruscos y extremos de temperatura y humedad, duchas frecuentes, ejercicio, estrés, sudoración, ciertos tipos de tejidos (lana, fibras sintéticas), contacto con detergentes, etc.
A la hora de ducharte, procura evitar los jabones excesivamente fuertes. Además, limita tus duchas a 10 o 15 minutos y utiliza agua tibia en lugar de agua caliente, la cual puede secar tu piel.
Consejos adicionales
- Higiene corporal: En niños pequeños, el baño debe ser corto y usando agua caliente-tibia, sin hacer uso de jabones. Es preferible utilizar aceites de baño infantiles, que proporcionan hidratación y protección a su piel. No debemos usar esponjas ni ningún utensilio para frotar la piel; el agua y las manos del cuidador (padre, madre, abuelo...) son suficientes. En niños más grandes, es preferible la ducha que el baño, y deben usarse jabones de tipo "syndet" (que quiere decir, "sin detergentes").
- Medidas ambientales: Las temperaturas extremas no son buenas. Se recomienda mantener una temperatura ambiente en casa de 20-22 grados. Temperaturas superiores pueden aumentar la irritación y el picor del niño. Especialmente durante el invierno, época en la cual el niño con dermatitis atópica suele estar peor, las calefacciones bajan mucho la humedad ambiental; en este caso, el uso de humificadores es muy aconsejable (siempre y cuando se mantengan bien limpios).
- Ropa: Hay que evitar la lana y ciertas fibras sintéticas. Se recomienda el uso de algodón para toda la ropa, incluyendo la de la cama. Al lavar la ropa, es preferible hacer un enjuagado adicional con agua -para eliminar residuos de detergentes- y evitar los suavizantes en exceso.
- Piscina y mar: Excepto en casos graves de dermatitis atópica, no hay demasiado problema. Sí que es cierto que el agua de la piscina es bastante irritante para el niño con dermatitis atópica. Aun así, un buen enjuague a la ducha posterior y la aplicación inmediata de una crema hidratante pueden contrarrestar estos efectos indeseables de las piscinas. En cambio, los baños en agua de mar sí son beneficiosos.
Eczema de contacto del rostro
El eczema de contacto, también conocido como eczema alérgico, suele producirse como consecuencia del contacto repetido con una determinada sustancia, como cosméticos o joyas. La piel se vuelve muy reactiva e inflamatoria. En este caso, consulta a un médico que podrá ayudarte a identificar rápidamente el alérgeno implicado, ya que el primer tratamiento consistirá en evitar todo contacto posterior de este alérgeno con tu rostro.
Eczema atópico del rostro
En el caso de la dermatitis atópica del rostro, también conocida como eczema atópico, intervienen factores genéticos y ambientales. Generalmente, la dermatitis atópica se desarrolla en la infancia: en los bebés, las manchas de eczema se localizan en las zonas "redondeadas" (mejillas, brazos, barriga, etc.); a lo largo de la infancia, estas tienden a desplazarse a los pliegues (detrás de las rodillas, en los pliegues de los codos...).
En el rostro, las manchas de eczema son el resultado de una reacción de defensa. Es una especie de alarma visual: ¡allí donde es atacada, la piel enrojece! Esto te alerta de que necesita ayuda. A veces, incluso antes de que aparezcan las rojeces, puedes experimentar una sensación muy molesta en la piel: es como si cambiara de textura. A menudo, hay una sensación de calor intenso, empieza a picar, se tiene la impresión de que la piel se ha vuelto muy frágil, porosa e incluso desmenuzable.