El lupus y la psoriasis son dos enfermedades inflamatorias crónicas que pueden afectar la piel, pero tienen causas, síntomas y tratamientos diferentes. A menudo, las manifestaciones cutáneas de ambas enfermedades pueden generar confusión, por lo que es crucial conocer las diferencias clave para un diagnóstico y tratamiento adecuados.
Nuevo tratamiento en investigación para Lupus Eritematoso Sistémico
¿Qué es el Lupus?
El Lupus Eritematoso Sistémico (LES) es una enfermedad autoinmune de causa desconocida con una evolución crónica y que puede afectar a cualquier órgano del cuerpo. El término "lupus" en sí mismo puede llegar a confundir, puesto que una lesión exclusiva de la piel puede ser lúpica (por ejemplo: el lupus cutáneo discoide) sin que necesariamente se acompañe de afectación de otros órganos (como cuando afecta a los riñones, el corazón, los nervios, el tracto gastrointestinal o el sistema nervioso central). Si bien es cierto que en función de qué tipo de lupus hablemos, habrá mayor o menor riesgo de que éste se asocie con un cuadro sistémico (es decir, que no sólo la piel sino cualquier órgano se vea afectado).
Según la Federación Española de Lupus, en España la incidencia asciende a 210 casos por cada 100.000 habitantes. El lupus es una enfermedad todavía desconocida para muchas personas.
Tipos de Lupus Cutáneo
Un ejemplo sería el típico rash malar (o eritema en alas de mariposa) que afecta a la zona de las mejillas y la nariz, y característicamente respeta los surcos nasolabiales. Suele asociarse en mayor medida a un lupus sistémico. A veces se confunde con formas de rosácea o dermatitis seborreicas, que suelen ser más frecuentes en la población. Ocurre principalmente en mujeres jóvenes y de mediana edad. La gran mayoría de los pacientes tienen mucha sensibilidad al sol, es decir fotosensibilidad, algo muy presente en esta enfermedad. La asociación con el lupus sistémico también existe, pero no es tan elevada como las formas agudas, y cuando ocurre, suelen ser formas leves. Existen varios tipos, y en algunos de ellos se puede confundir con otras enfermedades como psoriasis, eczema u otros procesos específicos de la piel.
Lupus eritematoso cutáneo crónico: En este grupo aparece la forma de lupus cutáneo más frecuente, el lupus discoide. Se presenta habitualmente en mujeres en la cuarta y quinta décadas de la vida. Generalmente afecta a cuello y cabeza, sobre todo cuero cabelludo, pabellones auriculares y mejillas.
Lupus cutáneo subagudo anular policíclico: es una variante del lupus cutáneo subagudo caracterizado porque las lesiones en la piel tienen forma de anillos. Las áreas afectadas son aquellas que se exponen al sol, como los brazos, los antebrazos, el cuello o la parte superior del tronco, de hecho, la exposición al sol empeora las lesiones.
Lupus cutáneo subagudo psoriasiforme: En este tipo de lupus cutáneo subagudo las lesiones en la piel se parecen mucho a las de los pacientes que han sido diagnosticados con psoriasis. La erupción aparece con manchas rojas y escamosas que pueden afectar al torso, espalda y extremidades, y que pueden llegar a confundirse con la psoriasis.
Lupus cutáneo subagudo papuloescamoso: Presenta pápulas de color rojo con escamas en la piel que también está expuesta al sol. Al igual que en el caso anterior, también puede llegar a confundirse con otros problemas en la piel que nada tengan que ver con esta enfermedad autoinmune, lo que retrasa su tratamiento.
El diagnóstico del lupus cutáneo subagudo no siempre es sencillo, a menos que haya ya un diagnóstico de lupus eritematoso sistémico que pueda hacer sospechar de que las lesiones en la piel estén relacionadas con este otro tipo de lupus. Algunas recomendaciones para evitar confundir las lesiones con afecciones como la psoriasis puede ser tanto realizar una biopsia cutánea, como realizar pruebas de laboratorio que confirmen la enfermedad autoinmune.

El Papel de la Exposición Solar
La exposición solar es un claro factor desencadenante de un brote de la enfermedad cutánea y sistémica. Está comprobado, que los sujetos que no realizan una buena fotoprotección, presentan una enfermedad peor controlada. Es por ello que se debe recomendar a los pacientes con lupus que eviten las horas de mayor luz del día, así como que utilicen cremas fotoprotectoras con un factor mayor de 50.
ANA (Anticuerpos Antinucleares)
Los ANA son unos autoanticuerpos que reconocen componentes propios de la célula, tanto del núcleo como del citoplasma. En un paciente con un cuadro específico que sugiere afectación sistémica (dolor articular, lesión cutánea, clínica sugerente de afectación de la pleura o del peritoneo y cuadro general) la determinación de los ANA es una de las pruebas iniciales. Estos autoanticuerpos, pueden ir dirigidos contra diferentes estructuras, órganos o tejidos. Sin embargo, la presencia de ANA no indica necesariamente el diagnóstico de una enfermedad autoinmune, puesto que también pueden estar presentes en sujetos sanos o en infecciones comunes.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria de la piel de base inmunológica que produce, en su forma más habitual, lesiones en forma de placas eritematosas y descamativas. Según explica a Infosalus el doctor Rubén Queiro, reumatólogo del Hospital Universitario Central de Asturias en Oviedo, la artritis es una manifestación más de lo que se denomina enfermedad psoriásica.
La psoriasis afecta a más de 125 millones de personas en todo el mundo. La prevalencia mundial varía en función de la población, pero se estima del 0,5 % al 11,4 % en adultos y del 0 % al 1,4 % en niños. En la mayoría de los países desarrollados, la prevalencia está entre el 1,5 % y el 5 %. La incidencia de la psoriasis varía según la región geográfica y es mayor en los países más distantes del ecuador. La psoriasis afecta a ambos sexos por igual y aparece a cualquier edad, aunque es menos frecuente en niños que en adultos.
Factores de Riesgo de la Psoriasis
La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo:
- Genética: La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad. Se han identificado más de 70 genes asociados a la psoriasis. El principal determinante genético es el locus de susceptibilidad a la psoriasis 1 (PSORS1, también conocido como HLA-C), que contiene genes que codifican para el complejo mayor de histocompatibilidad (CMH).
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños. También existe una correlación entre la gravedad de la psoriasis y la prevalencia de obesidad. No se conoce claramente la fisiopatología de esta asociación. Una hipótesis es que la repercusión psicosocial negativa de la psoriasis aumentaría el riesgo de obesidad, pero cada vez hay más pruebas de que es al revés: la obesidad es un factor de riesgo para la psoriasis.
- Tabaquismo: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado.
- Ingesta de alcohol: El consumo de alcohol es mayor en las personas con psoriasis.
- Daño de la barrera cutánea: El fenómeno de Koebner ―es decir, la provocación de lesiones psoriásicas por una alteración de la piel, como la provocada por arañazos, piercings, tatuajes, quemaduras solares o irritantes químicos― está presente en alrededor del 25 % de los pacientes con psoriasis, aunque no es patognomónico.
- Infecciones: Tanto las infecciones bacterianas como las víricas pueden asociarse a un empeoramiento de la psoriasis.
- Fármacos: Muchos fármacos pueden desencadenar psoriasis o producir lesiones psoriasiformes. Los más frecuentemente implicados son los bloqueantes β, el litio y los antipalúdicos. Paradójicamente, los inhibidores del factor de necrosis tumoral, que se usan para tratar la psoriasis, pueden ocasionalmente provocar erupciones psoriasiformes.
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad.
- Factores endocrinos: La hipocalcemia es un factor desencadenante de psoriasis pustulosa generalizada. El rol de la vitamina D no está claro.
- Embarazo: La psoriasis puede mejorar, empeorar o mantenerse estable durante el embarazo.
- Clima y exposición solar: Se cree que el clima y la exposición solar afectan a la prevalencia de la psoriasis. La psoriasis cutánea y la artritis psoriásica empeoran en invierno y mejoran en verano.
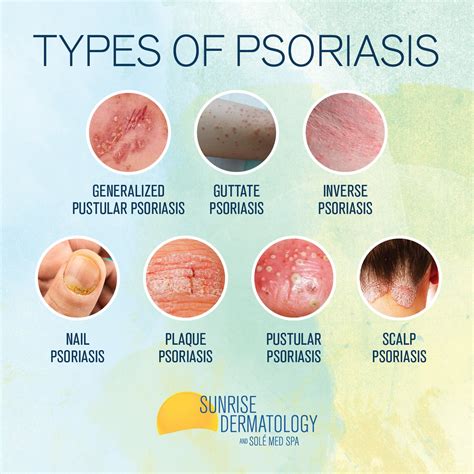
Tipos de Psoriasis
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización.
- Psoriasis en Placas (Psoriasis Vulgar): También se conoce como psoriasis vulgaris o psoriasis vulgar. Es el tipo más frecuente de psoriasis (90 % de los casos). Se caracteriza por placas eritematosas bien delimitadas y cubiertas de una gruesa capa de escamas plateada. Las rodillas, codos, cuero cabelludo y zona sacra son las zonas que con más frecuencia se afectan.
- Psoriasis Guttata: También se denomina psoriasis infantil, ya que menudo aparece por primera vez en niños o jóvenes sin antecedentes de psoriasis. No obstante, también puede aparecer en pacientes con psoriasis preexistente. Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm (de ahí el nombre «en gotas»). La psoriasis guttata puede desaparecer espontáneamente ―por lo general, en semanas o meses―, persistir o convertirse en psoriasis crónica en placas.
- Psoriasis Pustulosa: Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal.
- Psoriasis Eritrodérmica: La psoriasis eritrodérmica es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea. Provoca un eritema generalizado y descamación de la piel en capas en todo o casi todo el cuerpo, lo cual causa un intenso picor y dolor.
- Psoriasis Inversa: Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario. Debido al aumento de humedad en estas zonas, las lesiones a menudo carecen de escamas. Se confunden con frecuencia con intertrigos micóticos o bacterianos.
- Psoriasis Ungueal: La psoriasis ungueal afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %. Es más frecuente en pacientes con artritis psoriásica (hasta el 90 %).
- Psoriasis del Cuero Cabelludo: En más del 80 % de los casos, la psoriasis del cuero cabelludo se asocia a una forma clásica de psoriasis, pero puede presentarse de manera aislada. Puede manifestarse en forma de caspa poco intensa, de placas eritematoescamosas bien delimitadas o de un verdadero casco costroso que afecta a la base del pelo. La alopecia es muy rara.
Manifestaciones Clínicas Adicionales
La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel. La artritis psoriásica es una enfermedad inflamatoria articular que se asocia a la psoriasis. Las lesiones de la piel preceden a la artritis en el 85 % de los casos (en promedio, 10 años). Existe una débil relación entre la gravedad de la psoriasis cutánea y la afectación articular. Las manifestaciones clínicas de la artritis psoriásica en el aparato locomotor no se limitan a la presencia de artritis, sino que también puede haber entesitis, dactilitis y afectación axial. La inflamación articular se manifiesta con dolor, hinchazón, calor y dificultad de movimiento.
Tabla Comparativa: Lupus vs. Psoriasis
Para facilitar la comprensión de las diferencias entre el lupus y la psoriasis, se presenta la siguiente tabla comparativa:
| Característica | Lupus | Psoriasis |
|---|---|---|
| Causa | Enfermedad autoinmune sistémica | Enfermedad inflamatoria de la piel con base inmunológica |
| Lesiones cutáneas | Eritema en alas de mariposa, lupus discoide, fotosensibilidad | Placas eritematosas y descamativas, pústulas, lesiones en gotas |
| Afectación sistémica | Frecuente (riñones, corazón, nervios, etc.) | Menos frecuente (artritis psoriásica) |
| Autoanticuerpos | ANA (Anticuerpos Antinucleares) | No se han encontrado autoanticuerpos específicos |
| Factores desencadenantes | Exposición solar, fármacos | Genética, obesidad, tabaquismo, infecciones, estrés |
| Tratamiento | Inmunosupresores, corticoides, fotoprotección | Tópicos, fototerapia, sistémicos (biológicos, inmunosupresores) |
Similitudes en el Tratamiento
Aprovechar las similitudes en el tratamiento: El descubrimiento de la asociación causal entre SLE y AD abre nuevas vías para comprender las superposiciones inmunológicas y genéticas entre las dos enfermedades. Dado que ambas enfermedades comparten mecanismos patológicos similares, los enfoques de tratamiento que son efectivos para una enfermedad también pueden ser beneficiosos para la otra. Por lo tanto, un tratamiento adecuado para SLE también podría minimizar el riesgo de AD.
El tratamiento del lupus cutáneo subagudo debe priorizar las medidas de protección solar de la piel. Además de utilizar cremas con un SPF alto, también se deben seguir una serie de recomendaciones, como utilizar manga larga, sombreros o incluso sombrillas que protejan del sol. No obstante, lo idóneo es ofrecer un tratamiento personalizado para cada paciente, algo de lo que nos preocupamos en Hospitales Parque para que la mejoría pueda tener lugar en un corto plazo de tiempo.
tags: #lupus #y #psoriasis #diferencia