El vitíligo y el mal de Pinto son dos enfermedades de la piel que pueden causar confusión debido a la presencia de manchas en la piel. Sin embargo, sus causas, manifestaciones y tratamientos son distintos.
Para comprender mejor estas diferencias, es crucial analizar cada enfermedad por separado.
¿Qué es el Vitíligo?
El vitíligo es una enfermedad cutánea que provoca la formación de parches o manchas blancas, conocidas también como máculas acrómicas.
Se produce debido a una alteración que provoca la destrucción de los melanocitos -las células que producen la melanina que da color a la piel- y hace, por tanto, que esta se despigmente.
El vitíligo es consecuencia de la ausencia de melanina, la sustancia que determina el color nuestra piel, cabello u ojos, producida a su vez por los melanocitos.
Al ser una enfermedad muy visible a nivel de la piel, suele afectar psicológicamente a quien la sufre; tanto es así, que el vitíligo es de las enfermedades dermatológicas que mayor repercusión de este tipo presenta en los pacientes.
Aproximadamente el 1% de la población padece vitíligo, sin distinción de raza o país y sin que predomine en uno u otro sexo. Puede aparecer a cualquier edad, pero el pico de incidencia se produce en torno a los 20 años de edad.
Vitiligo en la mano.
Causas del Vitíligo
No se conoce la causa por la que el organismo de la persona afectada provoca la destrucción de los melanocitos de alguna región de la piel.
Aunque tampoco se sabe a ciencia cierta si el vitíligo tiene carácter hereditario, puede haber una predisposición genética en el vitíligo, y también estar asociado a enfermedades autoinmunes, como aquellas relacionadas con la glándula tiroides o la diabetes, por ejemplo.
También puede relacionarse con mecanismos neurogénicos y otros que tienen que ver con la producción en el organismo de sustancias tóxicas que inducen la destrucción de los melanocitos. Por otra parte, pueden actuar como factores desencadenantes el estrés, las quemaduras solares y el uso de determinados medicamentos o químicos.
Manifestaciones del Vitíligo
Las manchas características del vitíligo pueden aparecer en distintas zonas del cuerpo. Los parches o manchas pueden aparecer en cualquier parte del cuerpo, normalmente de manera simétrica en ambos lados.
Tienden a tener forma redondeada u ovalada y su contorno suele ser ligeramente irregular y bien delimitado. Normalmente, los bordes están bien definidos y son cóncavos. Si llegan a ser convexos, suele indicar que la mancha se está volviendo a pigmentar. Su tamaño es variable -de dos o tres milímetros a varios centímetros- y su color más característico es el blanco lechoso, cuando se trata de vitíligo bicolor.
Sin embargo, en ocasiones estas máculas se presentan de distinta manera, dando lugar a otras variedades de esta enfermedad:
- Vitíligo tricómico: cuando muestra tres pigmentaciones diferentes (blanca, bronceada y del color habitual de la piel).
- Vitíligo cuatricrómico: cuando son cuatro pigmentaciones y presenta un área marginal más pigmentada.
- Vitíligo en confetti: consta de unas máculas de menor tamaño (1-2 mm).
- Vitíligo inflamatorio: presenta formas cuyos bordes son rojizos (eritematosos) y elevados.
- Otras formas: según el color, puede ser vitíligo pentacrómico, azul, hipopigmentado y folicular (en estos casos se afectan los folículos pilosos, y además de las manchas blanquecinas se blanquea el pelo corporal).
La persona afectada puede tener una o varias manchas en cualquier parte del cuerpo. Las áreas más comunes en las que se encuentran son:
- En torno a orificios: párpados, nariz, boca…
- Sobre prominencias óseas: rodillas, tobillos, muñecas…
- En grandes pliegues del cuerpo: axilas, ingles….
- En torno a las mucosas: labio, encías, ano, genitales…
- Otras localizaciones típicas: la parte inferior de la espalda, la zona central del pecho o las mamas.
Además, podemos reseñar también que hasta un 20% de personas con vitíligo pueden tener asociadas a las manchas una sordera leve y hasta en un 40% de los casos se presentan alteraciones oculares.
Aproximadamente la mitad de los pacientes con vitíligo comienzan en la infancia, con una leve predominancia femenina. La patogenia del vitíligo es multifactorial y se suma una predisposición genética, alteración del sistema inmune en la piel y estrés en el melanocito.
Recientemente, se ha demostrado en un estudio en la población europea y americana del norte una leve asociación entre la dermatitis atópica, la alopecia areata y la aparición de vitíligo en la infancia.
Evolución del Vitíligo
Depende de cada persona. Puede ocurrir que las manchas no se extiendan, que lo hagan muy lentamente a lo largo de los años o, al contrario, que lo hagan con mucha rapidez.
Por lo general, el vitíligo es lentamente progresivo con períodos de exacerbación, y evoluciona hasta convertirse en una enfermedad crónica. Por otra parte, la evolución de la enfermedad también depende del tipo de vitíligo que se padezca.
Según especialistas del Hospital de la Santa Creu i Sant Pau de Barcelona, existen los siguientes tipos:
- Vitíligo focal: hay una o varias manchas en una única localización. Suele permanecer estable durante algún tiempo.
- Vitíligo segmentario: comienza de manera abrupta y su tiempo de evolución es corto. Una vez establecido, no suele continuar extendiéndose.
- Vitíligo generalizado o vitíligo vulgaris: puede evolucionar a vitíligo universal, que afecta a casi toda la superficie de la piel y, por lo general, de manera irreversible. Posteriormente, permanece estable.
En todo caso, es poco frecuente que la piel recobre su color normal, y si lo hace suele ser de forma transitoria.
Tratamiento del Vitíligo
El tratamiento del vitíligo más adecuado dependerá de la extensión y la ubicación de las distintas manchas, así como del grado de pigmentación de la zona de la piel que las rodea.
Aunque el objetivo del cualquiera de los tratamientos siempre es recuperar o regenerar los melanocitos afectados para que las áreas comprometidas recuperen su pigmentación, o al menos estabilizar el proceso de despigmentación, los abordajes terapéuticos no siempre son efectivos y pueden tener efectos secundarios.
Es fundamental, por tanto, individualizar el tratamiento, atendiendo al tipo de vitíligo y a otros condicionantes personales del paciente. A menudo, existe también riesgo de recaída, pero aun con todo ello, los tratamientos ayudan a la persona afectada a mejorar su estado de ánimo psicológico. Además, en muchos casos, se logra frenar la enfermedad y cierta repigmentación de los parches.
Según la Academia Española de Dermatología y Venereología (AEDV), la despigmentación puede tratarse hasta en un 80% de los casos. Esta institución propone las siguientes opciones de tratamiento:
- Abstención terapéutica, protección y camuflaje: en función de la influencia del vitíligo en la vida de la persona, puede optarse por no aplicar ningún tratamiento.
- Corticoides tópicos de media-alta potencia: este tratamiento está indicado en personas cuyas manchas ocupen menos del 10% de la superficie corporal y se aplica en tandas cortas para evitar los efectos secundarios.
- Inhibidores tópicos de la calcineurina: el tacrolimus y el pimecrolimus tópico inhiben una proteína presente en el sistema inmune y que, al activarse, desencadena reacciones inflamatorias en los tejidos.
- Corticoides sistémicos: están indicados solamente en casos de vitíligo generalizado de rápido progreso.
- Fototerapia: actualmente, se considera de elección el tratamiento con radiación UVB de banda estrecha como monoterapia. Se aplica en las formas más extensas de vitíligo y logra respuesta en más de mitad de los pacientes (65%).
- Fotoquimioterapia y antioxidantes: se basa en sustancias como la Khellina, los fenilalanina, los betacarotenos (30-120mg/d), y antioxidantes (Vitamina E, vitamina C, entre otros…), que previenen el daño oxidativo en las células.
- Laserterapia: láser de excímeros, Bioskin y helio neón, que cabe combinar con tratamientos tópicos. Se considera una de las terapias más efectivas, junto a la fototerapia.
- Opciones quirúrgicas: existen diferentes técnicas, como los autoinjertos, las suspensiones de folículos pilosos o, en ciertos casos el trasplante de melanocitos autólogos cultivados.
- Terapias de despigmentación: se basan en la aplicación de medios químicos, como por ejemplo, cremas de éter monobencílico de hidroquinona. Son necesarios unos tres meses para que los resultados empiecen a apreciarse y un año o más para alcanzar una despigmentación completa.
Qué es y cómo se cura el vitíligo
¿Qué es el Mal de Pinto?
El mal de Pinto, también conocido como pintosis o enfermedad de la piel pintada, es una infección cutánea crónica causada por la bacteria Treponema carateum.
Esta enfermedad es endémica en regiones tropicales y subtropicales de América Latina, principalmente en comunidades rurales con condiciones sanitarias precarias.

Lesiones hipopigmentadas en cara y dorso de manos propias del mal de pinto.
El mal de Pinto es una treponematosis no venérea que se manifiesta como una dermatosis crónica. Se diferencia de otras enfermedades causadas por especies de Treponema, como la sífilis, porque afecta exclusivamente la piel y no los órganos internos.
Causas del Mal de Pinto
La enfermedad es causada por la bacteria Treponema carateum, un microorganismo espiroquetal que invade la piel a través de microtraumatismos.
Manifestaciones del Mal de Pinto
Se caracteriza por la aparición de manchas rojas o rosadas en la piel, indoloras y bien delimitadas. Las manchas iniciales evolucionan a placas oscuras, con una textura escamosa.
La despigmentación de la piel da lugar a manchas blancas o hipopigmentadas, similares al vitíligo.
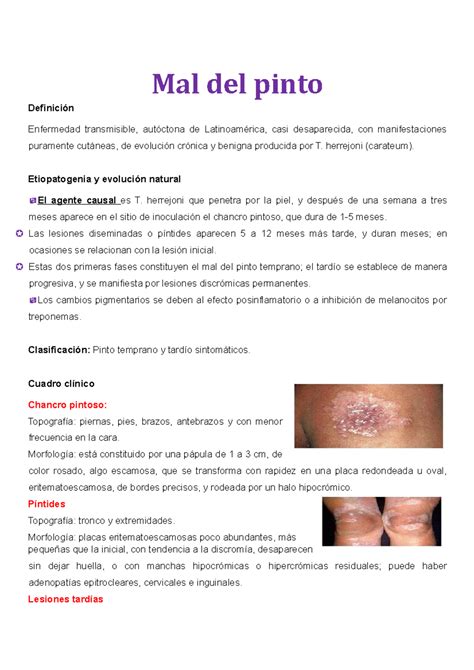
Lesiones iniciales y tardías del mal de Pinto.
Transmisión del Mal de Pinto
El mal de Pinto es contagioso y se transmite por contacto directo con lesiones infectadas.
Tratamiento del Mal de Pinto
El tratamiento del mal de Pinto es eficaz si se administra en etapas tempranas. Con el tratamiento antibiótico adecuado, la infección puede erradicarse completamente.
Tabla Comparativa: Mal de Pinto vs. Vitíligo
| Característica | Mal de Pinto | Vitíligo |
|---|---|---|
| Causa | Infección bacteriana (Treponema carateum) | Destrucción de melanocitos (causa desconocida, posible autoinmunidad) |
| Transmisión | Contacto directo con lesiones infectadas | No contagioso |
| Lesiones iniciales | Manchas rojas o rosadas | Manchas blancas |
| Evolución de las lesiones | Placas oscuras, escamosas, luego despigmentación | Despigmentación directa |
| Tratamiento | Antibióticos | Fototerapia, corticoides, inhibidores de la calcineurina, etc. |
| Afectación | Solo piel | Solo piel |