La queratosis actínica (QA), también conocidas como queratosis solares, son lesiones cutáneas que surgen como resultado de la exposición frecuente o intensa a los rayos ultravioleta (UV) del sol o de fuentes artificiales como las cabinas de bronceado. Estas manchas son una de las manifestaciones típicas del fotoenvejecimiento cutáneo.
La queratosis actínica es un carcinoma in situ que aparece en áreas expuestas a la radiación ultravioleta. La queratosis actínica solamente afecta a la capa más superficial de la piel, pero en algunas ocasiones, puede progresar a un carcinoma invasivo.
Las queratosis actínicas, lesiones provocadas por le exposición al sol
¿Qué es la Queratosis Actínica?
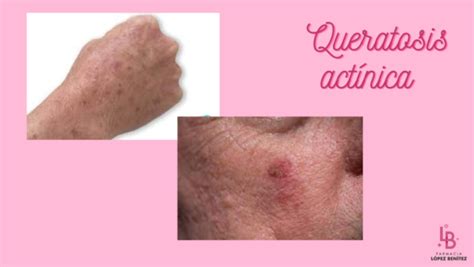
La queratosis actínica es una enfermedad de la piel causada por la exposición al sol a largo plazo. La piel lesionada muestra manchas pequeñas, rojas, ásperas, escamosas y planas, que progresivamente se cubren de unas escamas adherentes, que si se desprenden dejan una zona erosiva superficial. Normalmente son múltiples y se acompañan de otros signos de daño solar crónico (manchas, arrugas o telangiectasias).
Causas de la Queratosis Actínica
El principal causante es la exposición crónica a la radiación ultravioleta, bien de forma acumulativa a lo largo de toda la vida, o de forma intermitente pero intensa, en forma de quemaduras solares durante la infancia, adolescencia o edad adulta; lo que explica su aparición en zonas fotoexpuestas o que han sufrido una exposición solar excesiva.
Son lesiones producidas principalmente por los rayos ultravioletas del sol o por fuentes artificiales de ultravioletas (cabinas de bronceado), también por los rayos X y por los radioisótopos.
¿Dónde se localizan las lesiones de queratosis actínicas?
Las lesiones de queratosis actínicas se localizan con mayor frecuencia en áreas de piel expuesta al sol, especialmente en la cara (nariz, frente, mejillas y pabellones auriculares), cuello, “V” del escote, dorso de las manos, los antebrazos y el cuero cabelludo de los pacientes con calvicie y piernas de las mujeres.
Por esa razón, suelen aparecer en las zonas que han estado expuestas al sol como la cara (en cualquier zona de ésta incluso en los párpados), las orejas, los labios -queilitis actínica, si aparece en el inferior-, el cuello, los hombros, los antebrazos, el dorso de las manos, las piernas, el escote o las zonas del cuero cabelludo afectadas por la alopecia.
¿A quiénes afectan las queratosis actínicas?
La mayoría de las veces las queratosis actínicas se producen en personas de piel blanca, cabello y ojos claros, que pasan mucho tiempo al sol sin la protección adecuada. Comienza aproximadamente a los 40 o 50 años de edad y se torna más común con la edad avanzada.
La queratosis solar afecta con mayor frecuencia a personas de raza blanca, cabello y ojos claros y/o que se exponen al sol durante periodos prolongados sin protegerse adecuadamente. También es más frecuente por encima de los 40 años de edad precisamente por esa exposición continuada a lo largo de la vida.
Síntomas de las Queratosis Actínicas
Los síntomas que pueden asociarse con las queratosis actínicas son la picazón, ardor, piel roja e irritada, hemorragia y dolor. Suelen tener una textura áspera, variar de tamaño (de 1 mm a 3mm o más) y pueden ser numerosas.
El aspecto de la queratosis actínica es variable. Suele manifestarse como pequeños parches de piel seca, ásperos y rugosos al tacto, cubiertos por escamas o costras, cuyas dimensiones oscilan desde un simple punto hasta los dos centímetros y medio de diámetro. El color puede ser muy variado, desde un tono rojizo, tostado, plateado, rosa, carne o mostrar una combinación de colores.
Igualmente, la queratosis actínica puede aparecer como una mancha plana ligeramente elevada o como un cuerno o protuberancia en la capa superior de la piel. En ocasiones, puede formarse una superficie dura, similar a una verruga, y también es posible que aparezca prurito, ardor y, en raras ocasiones, sangrado espontáneo.
Diagnóstico de la Queratosis Actínica
Es importante acudir al médico ante la sospecha de una QA y de forma regular (al menos una vez al año) si se han superado los 50 años de edad o se ha padecido QA con anterioridad.
El médico llevará a cabo el diagnóstico con un examen en la piel e, incluso, una biopsia.
El diagnóstico de la QA se hace habitualmente a través de la exploración clínica. La descamación y la palpación de la hiperqueratosis nos orientan al diagnóstico. Además, la observación de otros signos de daño actínico como arrugas, piel atrófica o alteraciones de la pigmentación apoyan el diagnóstico de QA.
En algunos casos, la dermatoscopia puede ser útil. Los signos característicos de las QA en la exploración dermatoscópica son: pseudorretículo eritematoso, superficie descamativa, vasos lineales ondulados y aperturas foliculares. El patrón global dermatoscópico de las QA se describe como patrón «en fresa».
Diagnóstico Diferencial
El diagnóstico diferencial de las QA debe realizarse con queratosis seborreicas, dermatitis seborreica, psoriasis, lupus eritematoso discoide, verrugas víricas, carcinoma basocelular superficial, lentigo solar, lentigo maligno melanoma, poroqueratosis y carcinoma epidermoide.
Tratamiento de la Queratosis Actínica
Las queratosis actínicas o solares se consideran actualmente carcinomas “in situ”, lo que significa que las células cancerosas se encuentran solamente en la capa más superficial de la piel. Estas lesiones, pueden persistir como tal, o bien evolucionar a carcinoma invasivo, por lo cual es mandatario su tratamiento.
El tratamiento puede dirigirse a las lesiones únicas o lesiones múltiples, en monoterapia o combinados entre si. Entre los tratamientos que se realizan, se encuentra la crioterapia con nitrógeno líquido y tratamientos tópicos, láser CO2 y terapia fotodinámica.
El Instituto de Fotomedicina de Centro Médico Teknon en Barcelona dispone de una amplia gama de equipos que le permite seleccionar el láser más apropiado para cada tratamiento para la queratosis actínica de forma eficaz y rápida, para evitar que degeneren en cáncer de piel invasivo y evitar la aparición de nuevas lesiones a partir de aquellas no visibles.
Los distintos tratamientos de la queratosis actínica dependen de la cantidad de lesiones, su localización, su distribución, la edad del paciente y su estado general de salud.
Si las lesiones son numerosas o están muy dispersas, puede ser necesario aplicar medicamentos tópicos -cremas, geles y soluciones tópicas- conteniendo activos específicamente dirigidos al tratamiento local. Estos fármacos son capaces de destruir el área de la piel afectada con un riesgo mínimo de cicatrización.
En el caso de que haya una o más lesiones aisladas, pueden llevarse a cabo los siguientes tratamientos para extirpar la lesión cutánea o una combinación de alguno de ellos:
- Crioterapia. Es el tratamiento más común y consiste en la congelación de la zona con nitrógeno líquido, lo que provoca la descamación de la piel. Posteriormente, las células dañadas se desprenden y emerge piel sana.
- Cirugía con láser. Esta técnica consiste en la aplicación de un rayo láser que vaporiza la lesión y permite que aparezca la piel sana.
- Raspado (legrado). Este procedimiento requiere anestesia local, ya que el especialista utiliza un dispositivo llamado legra para raspar la lesión. Posteriormente, puede llevarse a cabo una electrocirugía en la que se corta y destruye el tejido afectado con una corriente eléctrica.
- Terapia fotodinámica. Esta terapia se utiliza para las lesiones ubicadas en el rostro o el cuero cabelludo. Se aplica una sustancia química sensible a la luz y después se expone la piel a una luz especial azul o roja que destruye la queratosis.
- Exfoliación química. Se aplica una sustancia química en la cara que hace que las capas superiores de la piel se desprendan y regeneren al cabo de unas semanas.
Tras el tratamiento, el paciente requerirá un seguimiento médico y revisiones periódicas, ya que la queratitis actínica se considera crónica y es muy probable que las lesiones vuelvan a aparecer.
En determinados casos, la queratosis actínica no precisa de tratamiento ya que puede desaparecer por sí sola. Esta regresión puede darse, sobre todo, si se reduce la exposición a los rayos UV y se protege la piel con un filtro solar, lo que no evita que se deba vigilar su evolución con consultas periódicas hasta constatar su desaparición.
Tratamientos Específicos
1. Tratamiento con Láser CO2
Uno de los tratamientos para eliminación de la queratosis actínica con mejores resultados es mediante el láser CO2. Este equipo permite personalizar el tratamiento, modulando profundidad, densidad y potencia con lo que podemos adaptarnos a las características de cada paciente y optimizar el resultado.
¿Cómo es el tratamiento?
El láser de CO2 envía pulsos breves de luz de alta energía. Esta luz es absorbida por el agua y sustancias en la piel llamadas cromóforos. La luz se convierte en energía térmica (calor). El calor entonces destruye (vaporiza) secciones delgadas de piel, capa por capa. A medida que la zona lesionada sana, crece piel nueva para reemplazar la piel dañada que se eliminó durante el tratamiento con láser.
En el caso de las queratosis actínicas, el Laser de CO2, realiza una eliminación mecánica de la capa superior de la piel (dermis superficial).
La exfoliación mecánica por láser es muy precisa y causa poco daño a la piel y al tejido circundante. El láser coagula en donde se encontraban previamente las queratosis, por lo que se evita el sangrado de la misma, se minimiza el riesgo de infección, se mejora el resultado cosmético de la operación gracias a una mejor cicatrización.
El procedimiento láser dura entre 10 y 30 minutos, en función del número de lesiones a tratar. La mayoría de lesiones requieren una única sesión para eliminarse. En general, no produce dolor ni molestias, pero en algunos pacientes puede requerir anestesia tópica.
2. Tratamientos del campo de cancerización con terapia fotodinámica - PDT
El campo de cancerización es el área alrededor de un tumor cutáneo que ha recibido un daño solar similar, de modo que esta área tiene teóricamente un riesgo muy similar de desarrollar un nuevo cáncer de piel.
¿Cómo es el tratamiento con terapia fotodinámica - PDT?
La terapia fotodinámica PDT es ideal para el tratamiento de zonas extensas de queratosis actínicas y del campo de cancerización. Se basa en la acción combinada de un agente químico sensible a la luz (fotosensibilizante) y de un sistema de luz que actúa como activador.
El agente fotosensibilizante (ácido aminolevulínico) por si sólo es inocuo y no produce ningún efecto en los tejidos sanos, ya que es absorbido preferentemente por las epidérmicas dañadas.
Al aplicar la luz, el fotosensibilizante se activa, lo cual conduce destrucción de las células dañadas por la radiación ultravioleta. Se pueden utilizar distintos sistemas de luz para activar la solución fotosensibilizante. Dependiendo del tipo de piel, tipo de lesión y localización de la misma se requerirá una longitud de onda u otra.
El tratamiento del campo de cancerización consta de dos fases:
- La primera de aplicación e incubación del producto fotosensibilizante ALA, que es de 3 horas.
- La segunda fase dura 9 minutos; es la de exposición a la luz roja.
Finalmente se realiza una cura y se aplica un apósito compresivo. En total 3’30h aproximadamente. En general, produce un poco de dolor, sensación de picor y dolor, por lo que se acostumbra a dar un analgésico una hora antes del inicio del procedimiento. Dependiendo de la severidad del caso son necesarias de 2 a 4 sesiones.
Recomendaciones para Después del Tratamiento Láser de la Queratosis Actínica
Atención Post Tratamiento Queratosis Actínica (1a semana)
Después del tratamiento láser para eliminar la queratosis actínica:
- NO debe practicar deportes, ni exponerse al calor, ni al sol, ni a rayos UVA.
- El día del tratamiento y los dos días subsiguientes no lleve prendas ajustadas que con el roce puedan irritar las zonas tratadas.
- Evite tanto como pueda salir al exterior y la exposición directa al sol en las 36/48 horas posteriores a la terapia fotodinámica.
- No use sombreros estrechos o cintas de pelo ajustadas en la frente.
- Durante los 8 días después del tratamiento no utilice ningún cosmético o crema que tenga ingredientes activos como glicólico, retinoico, etc.
La zona que hemos tratado estará sensible los 2-3 primeros días tras la sesión de PDT y enrojecida o inflamada. Puede experimentar sensación de picor, calor o una ligera tirantez. Estas manifestaciones son comunes durante los 2 a 4 días después del tratamiento láser. Puede producirse una descamación, lo más probable es que sea localizada. Diferentes áreas de la cara pueden evolucionar de forma distinta en tiempo e intensidad.
- El día del tratamiento y los dos días subsiguientes no lleve prendas ajustadas que con el roce puedan irritar las zonas tratadas.
- No nadar ni realizar ejercicio extenuante hasta 72 horas después del láser.
- Evitar deportes de contacto o sudor excesivo mientras la herida esté enrojecida o púrpura.
- No friccionar el área tratada con la toalla. Secar con cuidado.
Para calmar la piel: Prepare una infusión de manzanilla bien concentrada y enfríela. Aplique sobre la piel mediante discos de desmaquillar y déjela actuar unos minutos. Puede repetir tantas veces como sea necesario.
| Día | Actividad | Recomendación |
|---|---|---|
| Día del tratamiento | Vestimenta | Evitar prendas ajustadas |
| Primeros 2-3 días | Actividad física | No nadar ni hacer ejercicio extenuante |
| Hasta 8 días | Cosméticos | Evitar productos con ingredientes activos |
Cuidado De La Piel Después Del Tratamiento Láser
- Lavar la zona tratada 2 veces al día con limpiadores, no con jabones. Secar sin restregar.
- No friccionar el área tratada con la toalla. Secar con cuidado, sin restregar.
- Aplicar la crema que su médico le ha indicado.
- Si aparecen costras, no arrancar.
- Evite la exposición solar o de rayos UVA hasta que el área tratada se haya curado. Aplique factor de protección 50, quince minutos antes de salir al exterior.
Prevención de la Queratosis Actínica
Seguir las siguientes recomendaciones puede contribuir a prevenir y detectar de manera precoz la queratosis actínica:
- Protégete adecuadamente de los rayos ultravioleta. Es la forma más eficaz de reducir el riesgo de desarrollar queratosis actínica y, si ya ha aparecido, de que desaparezca por sí sola. Sea cual sea tu fototipo, debes aplicar las medidas de fotoprotección adecuadas cuando te expongas al sol. Es importante emplear como mínimo factores de protección 30 e incluso superiores en caso de piel clara. Si ya has sufrido con anterioridad estas lesiones, deberías optar por la protección total. Reduce la exposición al sol todo lo que puedas y usa gafas de sol dado que esta patología también puede afectar al área de piel que rodea al ojo.
- Revisa tu piel mensualmente. Sobre todo, si en tu caso existen factores de riesgo como tener la piel y/o los ojos claros o vivir en un lugar soleado. A menudo, la queratosis actínica es más fácil de sentir que de ver: la piel puede estar seca o áspera y puede haber dolor, sensibilidad, sensación de ardor, picor o pinchazos.
- Acude una vez al año a tu dermatólogo. El especialista revisará tu piel minuciosamente en busca de manchas o lesiones sospechosas que puedan revelar un crecimiento anormal de la piel. Es importante esta revisión especialmente si tienes un tipo de piel muy clara o antecedentes personales o familiares de lesiones dermatológicas por el sol.
La radiación ultravioleta (UV) que emiten el sol y otras fuentes de radiación UV es la principal causante de queratosis actínica. Así pues, protegerte de dicha radiación de forma adecuada es el mejor método para prevenir la queratosis actínica y evitar su aparición. Pero ¿cómo protegerte correctamente?
- Usa protector solar a diario. Aplícate protección solar todos los días del año, tanto si vas de excursión al monte como si solo pretendes dar un paseo por tu pueblo o ciudad: recuerda que la cronicidad en la exposición a la radiación UV juega un papel clave en la aparición de queratosis actínica. Elige un filtro solar de amplio espectro, para que te proteja frente a varios tipos de radiación, y con un factor de protección elevado (SPF 30 o mayor); cuanto más blanca sea tu piel, mayor factor de protección necesitarás. Aplícatelo 15 minutos antes de la exposición y renueva su aplicación cada 2 horas o con más frecuencia si estás en el agua o haces deporte y sudas. En estos casos es preferible utilizar uno que sea resistente al agua. Elígelo de textura agradable y adaptada a tus necesidades: así te será más cómodo de aplicar.
- Evita las horas centrales del día. Ponte a la sombra, sobre todo entre las 12 del mediodía y las 4 de la tarde, cuando los rayos solares son más intensos.
- Usa ropa que te proteja. Utiliza prendas tupidas y de color oscuro, que absorben parte de la radiación UV antes de que alcance la piel. Cuanto más oscuras, mayor protección. También existe ropa con factor de protección ultravioleta (FPU). Los sombreros de ala ancha protegen tanto el cuero cabelludo como la cara, las orejas, el cuello y parte de los hombros. La Skin Cancer Foundation recomienda que los usen todas las personas.
- Evita los salones de bronceado.
- Revisa tu piel con regularidad. Examinar tu propia piel con regularidad te permitirá percatarte de los cambios que ocurren en ella.
tags: #queratosis #actinica #cabeza