El melanoma es un tipo de cáncer que se origina en los melanocitos, las células que dan color a la piel. Aunque es menos común que otros tipos de cáncer de piel, es más agresivo y puede diseminarse a otras partes del cuerpo si no se trata a tiempo.

¿Qué es el Melanoma?
El melanoma maligno se deriva de células dendríticas (névicas) proliferantes progenitoras de lesiones. La cavidad bucal es una localización poco frecuente para el desarrollo de un melanoma maligno primario, por el contrario, en la piel tiene alta prevalencia y aumenta su incidencia año a año. El melanoma es un tumor maligno derivado de los melanocitos y las células névicas.
Puede presentarse en piel, mucosa, en toda región anatómica que presente melanocitos: cavidad bucal, ojo, ano, o genitales. Puede originarse de nevus previos en el 50% de los casos, o en forma espontánea.
Cuando los daños producidos por la radiación solar superan a la capacidad que nuestro propio cuerpo tiene de repararlos, se producen mutaciones en estas células que hacen que pierdan el control de su proliferación (la capacidad de multiplicarse). Si esta proliferación no es detenida por las propias células o si el sistema inmune no es capaz de detectarlas y destruirlas, entonces el melanoma aparece.
Detección precoz de la metástasis del melanoma y dianas para su tratamiento
Epidemiología del Melanoma
Su incidencia es creciente en las últimas décadas, representa el 1,5% - 7% de las neoplasias cutáneas, pero causa el 60% - 70% de las muertes por cáncer de piel; y el 1% - 2% de las muertes por cáncer. El melanoma de la cavidad bucal es una entidad poco frecuente, variando su incidencia entre el 0,1% y el 8% de todos los melanomas, correspondiendo al 0,073% de todos los tumores malignos.
Factores de Riesgo del Melanoma Cutáneo
Los factores de riesgo del melanoma cutáneo incluyen:
- Radiación solar
- Fenotipo cutáneo
- Situación geográfica
- Presencia de nevos
- Herencia
- Hormonas y embarazo
- Inmunosupresión
- Edad
- Sexo
Radiación Solar
Nuestro planeta es bombardeado constantemente por radiación electromagnética emanada principalmente del sol. La radiación de onda más corta (entre 200 y 290 nm) es llamada UVC y es la más activa biológicamente. La radiación UVB (entre 290 y 320 nm) es también cancerígena y produce quemadura solar aguda. Los rayos UVA comprenden la radiación de longitud de onda más larga (320 a 400 nm) y son los principales responsables del bronceado solar.
Se ha demostrado que estos rayos pueden afectar células específicas de la piel relacionadas con nuestro sistema inmunológico (las células de Langerhans) a quienes la literatura actual involucra en la iniciación del melanoma maligno.

Fototipo
El fototipo (IT), considerado como reacción o respuesta de la piel al sol, también ha sido evaluado como factor de riesgo en el melanoma. Se ha observado que los pacientes con melanoma presentan una dosis mínima de eritema inferior a los individuos sanos, y una tendencia a que este eritema sea más prolongado tras la exposición a la radiación UV.
Cuando se considera la sensibilidad al sol o IT es necesario controlar la exposición solar, debido que ambos factores se correlacionan negativamente (los individuos con IT bajos tienden a exponerse menos al sol, y viceversa).
Situación Geográfica
La observación epidemiológica de la incidencia del cáncer de piel en distintas poblaciones provee una información sumamente interesante. Cerca de las costas de Panamá en las islas de San Blas, viven los indios de la tribu Cuna. Por otro lado, en Australia se ha establecido que más del 80% de la población anglo sajona desarrolla algunas de las formas de cáncer de piel antes de llegar a los 50 años.
Presencia de Nevos
La presencia de efélides (pecas) o la tendencia a su desarrollo, se ha asociado con un aumento del riesgo al melanoma, apareciendo en algunos estudios como el segundo factor de riesgo más importante para desarrollo de melanoma en mujeres y el tercero en varones. El melanoma es precedido por algunas lesiones melanocíticas proliferativas o lesiones pigmentarias elevadas.
Herencia
Existe un síndrome familiar en el que el riesgo de desarrollar melanomas está muy aumentado. Este síndrome de melanoma familiar explicaría el 10% del total de melanomas diagnosticados. Se trata de un síndrome hereditario, con un modo de transmisión dominante y una penetrancia incompleta.
Hormonas y Embarazo
Los factores hormonales no parecen influir en la incidencia del melanoma, similar para ambos sexos, aunque algunos datos sugieren que pueden desempeñar un papel en la etiopatogenia. En ocasiones se ha observado que los melanomas desarrollados durante el embarazo pueden regresar al término de la gestación.
Inmunosupresión
Se ha asociado un estado inmunitario deficiente a un incremento en la incidencia de varios tipos de neoplasias, incluidos el carcinoma a células escamosas, el linfoma y el melanoma, observándose una incidencia mayor de la esperada de melanoma en pacientes sometidos a trasplante renal.
Sexo y Edad
La incidencia es similar en ambos sexos, aunque el pronóstico es mejor en las mujeres. La edad media de los pacientes en el momento del diagnóstico es de 45 años. La incidencia de la enfermedad aumenta con la edad.
Fases Avanzadas del Melanoma
En las etapas iniciales, cuando el melanoma crece en superficie y no infiltra la piel, tiene un pronóstico excelente y se cura con cirugía simple. Sin embargo, cuando el melanoma se disemina a otros órganos, el objetivo de los tratamientos pasa a ser paliativo.
De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
Metástasis
Ya sea durante el seguimiento clínico o con pruebas radiológicas, o ya sea en el diagnóstico inicial (también clínico y con pruebas radiológicas), se puede dar el caso de que se diagnostiquen metástasis, es decir, aparición de lesiones en zonas u órganos del cuerpo a distancia de donde estaba el melanoma originalmente.
Tratamiento del Melanoma Metastásico
Cuando el melanoma produce metástasis que son múltiples, o en múltiples órganos, o en caso en los que siendo únicas no es posible la resección y/o tratamiento con radioterapia, es necesario realizar tratamiento con medicamentos. Antes de decidir el tratamiento médico para su caso, es importante conocer el estado de la mutación de BRAF de su melanoma.
Inmunoterapia
La inmunoterapia son tratamientos que se administran por vía intravenosa. Para los pacientes que tienen la mutación en BRAF en su melanoma, existe evidencia de que empezar por inmunoterapia es mejor que por terapia dirigida en términos de mayor supervivencia, si bien la elección de uno u otro en el caso de melanoma con mutación en BRAF va a depender de sus preferencias, de la experiencia del centro y de si existen algunas características en usted que contraindiquen de inicio una u otra opción.
Terapia Dirigida
La terapia dirigida se basa en medicaciones orales (píldoras o comprimidos, según el medicamento) que bloquean específicamente a BRAF cuando está mutado, y a una proteína relacionada con BRAF que se llama MEK. Cuando se bloquean ambas (cada una con un fármaco específico), el melanoma reduce su tamaño en la mayoría de sus casos y el paciente tiene mejores expectativas de supervivencia que si no se hiciera, o si sólo se bloqueara una de ellas. Son fármacos que se pueden tomar en casa pero que se dispensan en las farmacias de los hospitales.
Radioterapia
La radioterapia no suele indicarse como tratamiento principal del melanoma. Estos tratamientos quirúrgicos y/o radioterápicos se utilizan tanto para mejorar la calidad de vida y síntomas que pueda ocasionar el melanoma, como para incluso en algunos casos muy seleccionados, con metástasis pequeñas, accesibles y sobre todo si son únicas (lo que denominamos melanoma oligometastásico) hacer un tratamiento “radical”, es decir, con intención de eliminar la enfermedad.
Agonía y Cuidados Paliativos
La agonía es una de las fases más delicadas de todo el proceso de la enfermedad neoplásica. En el enfermo con cáncer lo más frecuente es que la muerte llegue después de un continuo y progresivo deterioro físico. En la fase de agonía debemos redefinir nuestros objetivos y dar prioridad al control de los síntomas y al alivio del sufrimiento psicológico, espiritual y emocional del paciente y de la familia.
No es posible predecir de forma exacta la hora en que va a ocurrir el fallecimiento de un paciente, pero sí podemos, y debemos, anticiparnos a los síntomas. En el proceso de morir se debe considerar a la familia, el entorno físico del morir, los aspectos espirituales y otros factores que deben analizarse de forma integral dado que intervienen de manera activa y decisiva en la calidad percibida por el paciente en sus últimos días.
Síntomas Comunes en la Agonía
Los síntomas más frecuentes en los últimos 3 días de vida son:
- Somnolencia y confusión (55%)
- Estertores y respiración ruidosa (45%)
- Inquietud y agitación (43%)
- Dolor (26%)
- Disnea (25%)
Tratamiento de los Síntomas en la Agonía
En los últimos días de vida pueden surgir nuevos síntomas o empeorar los previos, por lo que el equipo sanitario debe hacer valoraciones frecuentes de la situación del paciente y la familia, y adaptar el tratamiento a la situación.
Dolor: Generalmente el dolor no suele ser un problema si antes ha estado bien controlado. Si es preciso, se pueden disminuir progresivamente o aumentar el intervalo entre dosis.
Disnea: Se trata de un síntoma frecuente en las últimas horas de vida y genera gran angustia en el paciente y su familia. El objetivo es aliviar la sensación de disnea y ansiedad. El tratamiento de elección es la morfina.
Estertores: Suelen ser un claro indicador de que el paciente se está muriendo y aparecen entre 16 y 57 h antes del fallecimiento. Es un síntoma angustioso para la familia, ya que piensan que el enfermo se está ahogando, por lo que es importante explicarles que, cuando aparecen, el enfermo suele estar inconsciente y no le producen dificultad respiratoria.
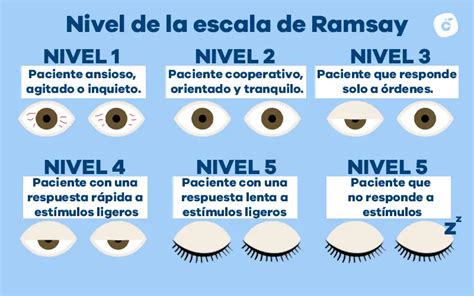
Delirium: Puede estar presente en más del 80% de los pacientes en fase de agonía. En el delirium hiperactivo el paciente está agitado, inquieto, levanta y mueve continuamente los miembros, intenta quitarse la ropa y puede tener alucinaciones.
Sedación en la Agonía
En ocasiones hay síntomas muy intensos, intolerables y devastadores para el paciente que no responden al tratamiento paliativo habitual. Si no se encuentra un tratamiento adecuado en un plazo razonable, puede plantearse la disminución de la conciencia del paciente como única manera de aliviar el sufrimiento en estos casos.
Las causas más frecuentes de sedación son delirium (44%), disnea (35%), deterioro general (20%), dolor (19%) y sufrimiento psicológico (19%).
Tabla de Fármacos Utilizados para el Control de Síntomas Durante la Agonía
| Síntoma | Fármaco | Dosis |
|---|---|---|
| Dolor | Opioides | Ajustar según necesidad |
| Disnea | Morfina | 30 mg/24 h (vía subcutánea) |
| Estertores | Butilbromuro de hioscina | Preventivo |
| Delirium | Haloperidol | Ajustar según necesidad |