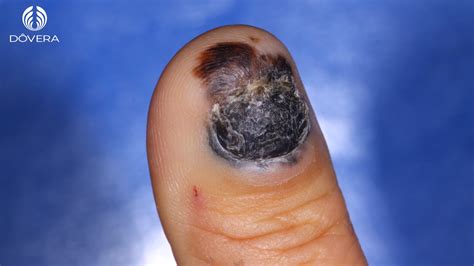
El melanoma ungueal es un subgrupo del melanoma acral lentiginoso y, con frecuencia, se diagnostica en etapa avanzada, por lo que la evaluación y el tratamiento oportunos mejoran el pronóstico.
Introducción
Tradicionalmente, el diagnóstico y el tratamiento de las melanoniquias ha sido un tema poco atractivo tanto para dermatólogos como para patólogos. Uno de los motivos que justifican este hecho es la baja prevalencia de estas lesiones.
Como consecuencia, la poca experiencia en esta patología condiciona que los dermatólogos tengan reticencias a efectuar biopsias por temor a inducir una distrofia ungueal. Frecuentemente, esto conduce a la realización de biopsias parciales o inadecuadas que pueden ser insuficientes para obtener un diagnóstico histológico fiable.
Los patólogos, por el mismo motivo, tienen dificultades para la interpretación de biopsias ungueales. Además del escaso número de estas, deben lidiar con muestras inapropiadas tanto por la toma de la biopsia (por ejemplo, por no incluir la matriz en una lesión melanocítica o por una orientación transversal en lugar de longitudinal) como por el propio procesado de la muestra.
A este respecto, es relativamente frecuente que la preparación histológica obtenida a partir de una biopsia ungueal, cuya consistencia exige técnicas de procesado especiales, incluya, en muchas ocasiones, artefactos de tracción o esté mal orientada. Por si esto fuera poco, la uña constituye una localización especial y la densidad y la distribución de melanocitos son diferentes a las del resto de la piel.
A pesar de todo lo anteriormente expuesto, es posible realizar biopsias adecuadas de las lesiones melanocíticas ungueales sin apenas inducir alteraciones permanentes, con técnicas relativamente sencillas. Por otro lado, aunque la interpretación histológica de estas lesiones no es fácil, una biopsia adecuada y un correcto procesamiento y orientación de la muestra, así como el conocimiento de las peculiaridades de los melanocitos ungueales, la facilitan.
El presente artículo pretende analizar las características clínicas e histológicas de las lesiones melanocíticas de la uña y ofrecer un algoritmo diagnóstico de las lesiones pigmentadas del aparato ungueal, incluyendo una revisión detallada de las distintas técnicas de biopsia.
Anatomía clínica e histológica del aparato ungueal
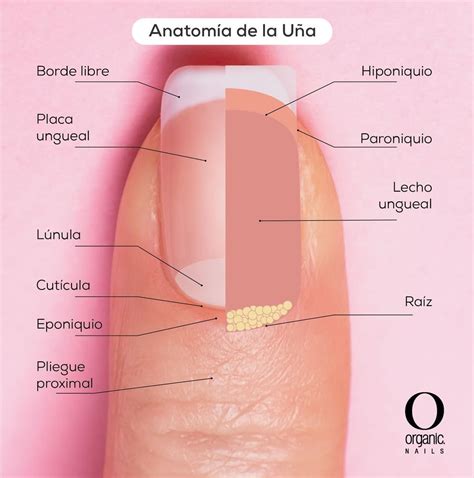
El conocimiento de la anatomía clínica e histológica de la uña es indispensable para la posterior evaluación de las lesiones melanocíticas. El aparato ungueal está constituido por la matriz, el lecho, la lámina, la cutícula y el tejido conectivo que soporta estas estructuras. La lámina está separada del resto del dedo por los surcos periungueales (un surco proximal y dos laterales).
La matriz es la porción epitelial más proximal del aparato ungueal, es responsable de la producción de la lámina y se continúa distalmente con el lecho. Tanto la matriz como la lámina se encuentran cubiertas por el pliegue ungueal proximal. En algunos dedos, es posible ver la lúnula, una estructura blanquecina convexa con forma de semiluna que se corresponde con la parte más distal de la matriz, mientras que el lecho es la principal estructura que se transparenta a través de la lámina.
Histológicamente, la mejor correlación con la anatomía macroscópica de la uña se obtiene con biopsias longitudinales. El pliegue ungueal proximal está constituido por piel acra y se encuentra cubierto por una película de queratina que constituye la falsa cutícula. Esta continúa en la cara ventral del pliegue con la verdadera cutícula, producida por el eponiquio.
La matriz se subdivide en proximal y distal. En los cortes próximos a la línea media del dedo, el epitelio de la matriz proximal presenta grandes crestas longitudinales y oblicuas, mientras que, en las zonas laterales, es más plano y de menor grosor. La matriz proximal es la principal responsable de la producción de la lámina ungueal (hasta el 80%), especialmente en su cara dorsal o expuesta.
La cara ventral de la lámina se origina a partir de la matriz distal. Por tanto, un daño en la proximal tiene más probabilidad de generar una distrofia ungueal residual. La queratinización de la lámina ungueal, que se produce en la banda queratogénica de la matriz, ocurre abruptamente sin estrato granuloso, de modo muy similar a la queratinización tricolémica.
El epitelio del lecho ungueal continúa distalmente a la matriz, es delgado y presenta unas crestas longitudinales, interdigitadas con la dermis subyacente, que solo se aprecian en cortes transversales. Finalmente, el límite distal de la uña está constituido por el hiponiquio, separado del resto del dedo por el pliegue ungueal distal. La dermis que soporta el aparato ungueal es poco celular y carece de anejos cutáneos. La hipodermis es también escasa.
La uña es una localización especial respecto a su distribución melanocítica. El número normal de melanocitos del aparato ungueal es casi seis veces menor que el que se observa en otras ubicaciones: de 200/mm2 frente a unos 1.150/mm2 en piel normal. En el eponiquio y en el lecho ungueal, los melanocitos son escasos (0 a 50/mm2), se encuentran en estado quiescente y se hallan predominantemente en los estratos basales del epitelio.
En la matriz, la densidad melanocítica es algo mayor (100 a 200/mm2) y los melanocitos pueden ubicarse en los estratos suprabasales, sin que esto constituya un hallazgo patológico, especialmente en la matriz proximal. Los melanocitos en esta última también son quiescentes y apenas producen melanina, mientras que los de la matriz distal son más activos (aproximadamente el 50% producen melanina).
Es por ello, que la mayoría de las lesiones melanocíticas pigmentadas del aparato ungueal se originan en la matriz, principalmente en la distal (hasta un 85%) y, por tanto, se presentan con una clínica de melanoniquia longitudinal. Sin embargo, hasta el 25% de los melanomas subungueales se originan en el lecho por lo que, debido a la escasa actividad de síntesis de melanina de estos melanocitos, son frecuentemente amelanóticos.
Debido a su escasa densidad y a su estado quiescente, puede ser difícil visualizar los melanocitos ungueales con la tinción de hematoxilina-eosina, y es necesario el uso de alguna técnica inmunohistoquímica. Las tinciones citoplasmáticas como Melan-A y HMB45 son menos precisas y pueden teñir incluso los queratinocitos en las lesiones con una síntesis muy activa de pigmento. Las tinciones nucleares, como MiTF y SOX10 son más limpias y permiten una identificación más precisa de la densidad melanocítica y de su localización en los estratos del epitelio. Los melanocitos ungueales no se tiñen bien con S100 y su uso debería limitarse.
Técnicas de biopsia del aparato ungueal
Uno de los principales motivos, si no el más relevante, para llevar a cabo una biopsia del aparato ungueal es descartar un melanoma subungueal. Hay muchas técnicas distintas y, para seleccionar la más apropiada, hay que tener en cuenta tanto la necesidad de obtener una muestra rentable para su estudio, como su dificultad técnica y el riesgo de distrofia ungueal residual.
Teniendo en cuenta que la gran mayoría de las lesiones melanocíticas se asientan en la matriz ungueal, es preciso incluirla en casi todos los casos. Sin embargo, puesto que la mayoría de las lesiones aparecen en la matriz distal, podría no ser necesario considerar la matriz proximal en la biopsia, disminuyendo así el riesgo de distrofia. La dermatoscopia ungueal es útil en el estudio de las melanoniquias longitudinales y facilita la identificación de los signos clínicos de alarma.
La dermatoscopia ungueal intraoperatoria (una vez retirada la placa ungueal) puede, además, mejorar la precisión para localizar el origen de la pigmentación. Para la biopsia del lecho ungueal, pueden realizarse tanto biopsias elípticas longitudinales como en sacabocados. Puesto que la mayoría de las pigmentaciones de origen melanocítico se asientan en la matriz, una biopsia aislada del lecho ungueal es inadecuada en este contexto, ya que no obtendría el material histológico de interés para su estudio.
Las biopsias aisladas de la matriz consisten, principalmente, en la elíptica, en este caso, transversal (en general, las primeras deben orientarse transversalmente), la biopsia en sacabocados y la longitudinal escisional, de la que hablaremos más adelante. Las biopsias elípticas y en sacabocados pueden hacerse directamente o previa avulsión de la lámina ungueal. Si después de este procedimiento, la pigmentación estudiada tiene un diámetro pequeño, puede hacerse una biopsia en sacabocados.
En las pigmentaciones anchas es preferible la longitudinal transversa de la matriz. En los últimos años ha cobrado especial interés la biopsia por afeitado de la matriz. Esta técnica se realiza tras la retirada del pliegue ungueal proximal y la avulsión de la lámina proximal. Con una hoja de bisturí, se procede al afeitado y exéresis de la parte de interés de la matriz, o bien de la matriz completa. Posteriormente, se recoloca la lámina ungueal en su lugar y se cierra la incisión del pliegue por aproximación directa.
Esta biopsia por afeitado permite la inclusión total de la matriz en bandas anchas de melanoniquia y tiene una probabilidad baja de distrofia ungueal residual. A pesar del indiscutible papel que desempeñan todas estas técnicas, la mayoría de los autores consideran la biopsia longitudinal escisional (o incisional, en lesiones muy amplias) como la técnica de elección para el estudio histológico del aparato ungueal. Las biopsias longitudinales ofrecen la mejor correlación anatómica y permiten el estudio de la distribución de la lesión dentro de la arquitectura global del aparato ungueal, facilitando su análisis.
En general, se considera que la biopsia longitudinal escisional es la técnica de elección para el estudio de las melanoniquias longitudinales finas y de localización lateral, quedando como consecuencia una uña más estrecha pero con un riesgo bajo de distrofia residual. Sin embargo, cuando la melanoniquia se sitúa en la zona central de la lámina hay menos consenso y muchos autores abogan por alguna de las otras técnicas descritas previamente, puesto que una distrofia residual en la zona central de la uña generaría una indentación permanente.
En nuestra experiencia, la biopsia longitudinal puede emplearse con seguridad, incluso en bandas de melanoniquia de localización central. En este caso, la técnica consiste en la realización de un huso que incluya la totalidad de la banda pigmentada (o su parte más representativa si es demasiado ancha), desde el hiponiquio hasta el pliegue ungueal proximal, llegando en profundidad hasta el periostio de la falange distal.
Una vez realizada la exéresis, se realiza una aproximación directa del defecto con puntos de sutura, desde la lámina en la superficie hasta el tejido fibrocolágeno ungueal más profundo. Para disminuir el riesgo de distrofia puede evitarse colocar puntos en la zona de la matriz proximal, suturando en su lugar el pliegue ungueal proximal y el área correspondiente a la matriz distal y al lecho proximal.
Efectuada de este modo, esta técnica tiene un riesgo bajo de distrofia residual y la única consecuencia sería la de una lámina más estrecha (igual que ocurre cuando se realiza a nivel lateral). Por tanto, en nuestra opinión, la biopsia longitudinal escisional debería ser considerada como la técnica de elección en la mayoría de los escenarios, puesto que proporciona la mejor visión arquitectural de la lesión.
Siguiendo el método descrito, quedando los bordes bien aproximados y la matriz correctamente enfrentada, no hay un riesgo excesivo de distrofia ungueal residual. Finalmente, el procesado correcto de la muestra histológica es tan exigente como su obtención.
Presentación de un caso clínico
Se comunica el caso de una paciente de 52 años de edad con antecedente de melanoniquia longitudinal de un año de evolución, que tras una evaluación oportuna se diagnosticó melanoma in situ. Se realizó una cirugía tridimensional con resección completa de la uña y matricectomía asociada, evitando la amputación de la falange distal.
Diagnóstico diferencial
- Melanoma ungueal
- Pigmentación exógena, inducida por tóxicos (utilización de uñas postizas)
- Onicomicosis, con la uña hipertrófica desde el lecho ungueal
- Nevus ungueal
- Hiperpigmentación ungueal postinflamatoria
- Melanoniquia por hiperplasia melanocítica
- Hematoma subungueal, suele haber antecedente traumático
- Nevus juntural, lesión única sin patrón rayado
- Enfermedad de Peutz-Jeghers, con lesiones hiperpigmentadas en varias uñas y cara palmar y dorsal de la mano, así como en la región perioral y las mucosas
- Enfermedad de Addison, hiperpigmentación en la epidermis que se extiende a las uñas sin patrón rayado
Tratamiento
Hasta hace tiempo se había optado por la amputación del dedo según el nivel de afectación anatómica del tumor, pero últimamente se tiende a realizar cirugías más conservadoras que aseguren los bordes quirúrgicos resecados libres de tumor. No se demostró un beneficio significativo en términos de pronóstico o de supervivencia, cuando los bordes quirúrgicos están libres, respecto a la amputación digital.
La mayoría de los estudios avalan que, a largo plazo, el pronóstico es bueno y sin recurrencias, y se da preferencia a la cirugía sin amputación porque tiene mejor resultado estético y funcional. Se debe propiciar un margen quirúrgico libre de 5 a 10 mm. Las complicaciones que pueden aparecer son quistes de inclusión y espículas ungueales, aunque se evita la amputación digital.
Dermatoscopia
La dermatoscopia revela el depósito de pigmento en forma de bandas longitudinales marrones o negras, irregulares, con coloración heterogénea, con amplitud y espaciado irregular, habitualmente asociada con pigmentación marronácea de fondo. En ocasiones, puede detectarse el signo de micro-Hutchinson (pigmentación de la cutícula del pliegue proximal que no se evidencia solo por la clínica).
Se recomienda realizar una biopsia incisional de la matriz ungueal con márgenes ajustados, y en los casos en los que esta no sea posible, por el tamaño o la localización de la lesión, se sugiere una biopsia parcial de la zona afectada, incluyendo el espesor total de la matriz ungueal.
Es importante valorar no solo la profundidad de la lesión sino también los márgenes laterales y establecer los criterios histopatológicos para completar la escisión de estos tumores, y el empleo de marcadores inmunohistoquímicos: factor de transcripción de la cresta neural crucial para la diferenciación, maduración y mantenimiento de melanocitos (SOX-10), anticuerpo monoclonal dirigido contra una glicoproteína componente del premelanosoma (HMB-45) y gen que origina un componente de la membrana de premelanosoma (MART-1), para una evaluación precisa del margen quirúrgico.
Estrategia ABCD para el melanoma acral in situ subungueal
Lee et al. publicaron una estrategia para identificar el melanoma subungueal in situ, definiendo las características clínicas del melanoma acral in situ subungueal con nuevos criterios categorizados como ABCD:
- A significa edad adulta (edad > 18 años).
- B para bandas marrones en fondo marrón.
- C para color en periungueal de la piel.
- D para un dígito.
La estrategia que utilizan es sospechar que es un melanoma ungueal in situ cuando hay melanoniquia longitudinal solitaria en adultos, con criterio «B» o «C». Todos los casos fueron sospechosos con la clasificación ABCD de uñas, coincidiendo con el diagnóstico histológico con una sensibilidad del 100% y una especificidad de 96,6%. La regla ABCD de uñas puede ser una herramienta clínica simple, sensible y específica para el cribado de melanoma ungueal in situ.
Melanoma Ungeal: Preguntas y respuestas clave
Afortunadamente, es sencillo reconocer el melanoma ungueal, siempre que conozcamos la respuesta a las siguientes preguntas (fig. 1) y apliquemos el algoritmo de la figura 2:
- ¿Qué es una melanoniquia? Es una mancha marrón y/o negra EN LA UÑA. Para que la mancha sea considerada una melanoniquia, tiene que cumplir lo siguiente: extenderse del pliegue ungueal proximal al borde libre distal, siendo los bordes laterales de la mancha paralelos y rectos.
- ¿Qué es el signo de Hutchinson? Es una mancha marrón y/o negra EN LA PIEL que rodea la uña. Este signo de Hutchinson podemos observarlo en el pliegue proximal, distal o laterales.
- ¿Qué es una erosión ungueal? Es una muesca en el borde distal de la uña. Vemos una desaparición de la uña que equivale a una ulceración ungueal. Esta muesca puede ser más o menos grande, hasta el punto de observar una desaparición total de la uña.
El algoritmo nos indica que debemos sospechar un melanoma ungueal si la mancha cumple la descripción de melanoniquia, y además presenta una o más de las siguientes características: afecta a más de media uña o presenta varias tonalidades de marrón/negro (es decir, heterocromía), u observamos el signo de Hutchinson o erosión ungueal.
En el caso de que la melanoniquia aparezca en un niño o una niña no pensaremos en melanoma sino en nevus, ya que los nevus melanocíticos congénitos pueden presentar signo de Hutchinson u otras de las características sospechosas mencionadas, sin que ello nos tenga que inquietar en la edad pediátrica.
En ocasiones, el melanoma ungueal no presenta melanoniquia, pero en estos casos observaremos cualquiera de los dos siguientes: signo de Hutchinson o erosión ungueal (sin un antecedente claro de hematoma o traumatismo).
Merece la pena mencionar que los dos tumores malignos que podemos encontrar con mayor frecuencia en la uña son el melanoma y el carcinoma escamoso (CE). Deberemos sospechar un CE ungueal si observamos una erosión ungueal sin antecedentes claros de hematoma o traumatismo. En otras palabras, ante una erosión ungueal sin antecedentes de hematoma/traumatismo, debemos plantearnos el diagnóstico diferencial entre CE y melanoma.
No obstante, la mayoría de las consultas por lesión pigmentada ungueal no son melanoma, sino hematomas subungueales. En los hematomas subungueales observamos una mancha oscura que no cumple la definición de melanoniquia que hemos comentado, sino que los hematomas son una mancha de distribución diferente.
Así como en un hematoma subungueal en un dedo de la mano siempre o casi siempre existe un antecedente claro de traumatismo, no es así en el caso de los hematomas en los dedos de los pies, en los que a menudo el/la paciente no recuerda ningún traumatismo. Esto no nos tiene que hacer dudar del diagnóstico de hematoma.
Por último, es interesante comentar que existen otras posibles causas de pigmentación ungueal. La mayoría de ellas son causas exógenas locales (lacas ungueales, permanganato potásico) o sistémicas (fármacos como ciertos quimioterápicos). En estos casos de origen exógeno, la pigmentación suele presentarse en diversas uñas, a diferencia del melanoma.
Ciertos hongos que infectan las uñas pueden producir pigmento marrón. Estas pigmentaciones fúngicas no presentan las características de melanoma descritas en el algoritmo, y en cambio sí que presentan hallazgos que no esperaremos encontrar en un melanoma, como la hiperqueratosis subungueal o manchas blancas o amarillentas en la uña.
Si frotamos o rascamos la piel de forma repetida durante bastante tiempo, esta puede oscurecerse debido a una activación de los melanocitos que producirán más melanina. Este mismo fenómeno puede ocurrir en las uñas y recibe el nombre de melanoniquia friccional. Esta suele presentarse en los dedos de los pies sometidos a fricción, y la banda de color resultante es marrón muy claro, por lo que no suele plantear dudas con el melanoma.
En las personas de piel negra frecuentemente podemos observar melanoniquia, aunque si presenta alguna de las características sospechosas mencionadas (signo de Hutchinson, etc.), deberemos descartar melanoma, ya que las personas de piel negra también pueden tener melanoma ungueal.
La dermatoscopia es un instrumento cada vez más presente en las consultas de atención primaria y puede ayudarnos a evaluar mejor las pigmentaciones ungueales, ya que nos permite reconocer heterocromías o signos de Hutchinson que podrían no ser evidentes a la inspección con ojo desnudo.
En conclusión, la mayoría de las lesiones pigmentadas en las uñas no son melanomas.
| Característica | Melanoma Ungueal | Hematoma Subungueal |
|---|---|---|
| Definición | Extensión del pliegue ungueal proximal al borde libre distal con bordes laterales paralelos y rectos. | Mancha de distribución diferente, no cumple la definición de melanoniquia. |
| Signo de Hutchinson | Puede estar presente. | Ausente. |
| Antecedente de Traumatismo | No necesariamente. | Frecuentemente presente, aunque puede no ser recordado en los dedos de los pies. |
| Coloración | Heterocromía (varias tonalidades de marrón/negro). | Puede ser oscura, pero sin heterocromía característica. |