El melanoma es el tipo más grave de cáncer de piel, originado en los melanocitos, las células que producen melanina, el pigmento que da color a la piel. Aunque representa aproximadamente el 1% de todos los tumores, su peligrosidad radica en su rápida propagación si no se detecta a tiempo.
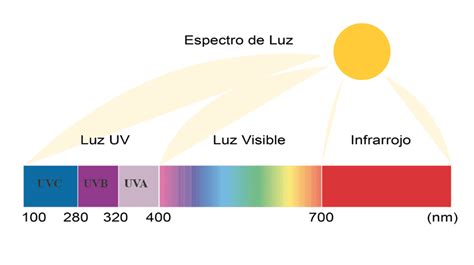
Fuente: Centros para el Control y la Prevención de Enfermedades (CDC)
¿Qué es el melanoma y dónde aparece?
El melanoma puede aparecer en cualquier localización, sobre todo en zonas expuestas al sol, como espalda, cara, y extremidades. Sin embargo, también puede aparecer en zonas sin exposición solar, como las plantas de los pies, las palmas de las manos y los lechos de las uñas. Es importante destacar que el melanoma no siempre comienza como un lunar, también puede aparecer en la piel de aspecto normal.
Los melanomas también pueden aparecer en zonas del cuerpo con poca o ninguna exposición solar, como los espacios que hay entre los dedos de los pies o de las manos, en las palmas de las manos, las plantas de los pies, el cuero cabelludo o los genitales.
5 señales para detectar un lunar maligno (cancer de piel melanoma) II Dr Marino Dermatólogo
Tipos de Melanoma
Existen diferentes tipos de melanoma, entre ellos:
- Melanoma lentiginoso acral: Aparece debajo de una uña del dedo del pie o de la mano, en las palmas de las manos o en las plantas de los pies.
- Melanoma mucoso: Se forma en la membrana mucosa que recubre la nariz, la boca, el esófago, el ano, las vías urinarias y la vagina.
- Melanoma en el ojo: También llamado «melanoma ocular», se produce con más frecuencia en la úvea, la capa que está debajo de la parte blanca del ojo (esclerótica).
Causas y Factores de Riesgo
No está claro qué daña el ADN en las células de la piel y cómo esto produce un melanoma. Es probable que una combinación de factores, entre ellos factores ambientales y genéticos, produzca el melanoma. La luz UV no provoca todos los melanomas, especialmente aquellos que se producen en lugares del cuerpo que no reciben exposición a la luz solar.
Factores de riesgo principales:
- Exposición excesiva a la luz ultravioleta (UV): La luz solar aumenta el riesgo de melanoma, especialmente si aparecen quemaduras solares y aún más durante la infancia. Al mismo tiempo, deben evitarse las cabinas bronceadoras.
- Piel clara: Tener menos pigmento (melanina) en la piel significa que tienes menos protección contra la radiación UV perjudicial. Si tienes cabello rubio o pelirrojo, ojos claros y pecas o te quemas fácilmente con el sol, es más probable que padezcas melanoma que alguien con tez más oscura.
- Tener muchos lunares o lunares inusuales: La presencia de más de 50 lunares comunes en el cuerpo indica un riesgo mayor de padecer melanoma. Además, tener un tipo inusual de lunar aumenta el riesgo de padecer melanoma.
- Antecedentes familiares de melanoma: El riesgo de sufrir un melanoma es mayor si uno o varios familiares de primer grado lo han tenido. Aproximadamente el 10 % de todas las personas con melanoma tienen antecedentes familiares de esta enfermedad.
- Sistema inmunitario debilitado: Las personas con el sistema inmunitario debilitado, a causa de ciertas enfermedades o tratamientos médicos, tienen más probabilidades de sufrir la enfermedad.
- Edad avanzada: Es más probable que el melanoma se presente en personas de mayor edad por el daño solar acumulado.
- Vivir más cerca del ecuador o en una mayor altitud: Las personas que viven más cerca del ecuador de la Tierra, donde los rayos solares son más directos, experimentan mayores cantidades de radiación UV que los que viven en latitudes más altas.
- Antecedentes de quemaduras solares.
Síntomas del Melanoma
Los primeros signos del melanoma suelen ser los siguientes:
- Un cambio en un lunar existente, ya sea de tamaño.
- La formación de un nuevo bulto pigmentado o de aspecto inusual en la piel.
El melanoma no siempre empieza como un lunar; también puede aparecer en la piel de aspecto normal y puede formarse en cualquier parte del cuerpo. Aparece más a menudo en partes que han estado expuestas al sol, como la espalda, las piernas, los brazos y el rostro. También puede producirse en las partes que no tienen mucha exposición solar, como las plantas de los pies, las palmas de las manos y el lecho de las uñas. Estos melanomas ocultos son más frecuentes en personas que tienen la piel más oscura.
Por lo general, los lunares normales son de color uniforme, como tostado, marrón o negro, y tienen un borde definido que separa el lunar de la piel que lo rodea. La mayoría de las personas tienen entre 10 y 45 lunares. Aún así, el aspecto de los melanomas varía mucho.
La regla ABCDE para la detección del melanoma:
- Asimetría: Una mitad del lunar no coincide con la otra.
- Borde: Los bordes son irregulares, dentados o poco definidos.
- Color: El color no es uniforme y puede incluir diferentes tonos de marrón, negro, rojo, blanco o azul.
- Diámetro: El lunar tiene un diámetro mayor de 6 milímetros.
- Evolución: El lunar cambia de tamaño, forma, color o elevación, o presenta nuevos síntomas como picazón, sangrado o formación de costras.
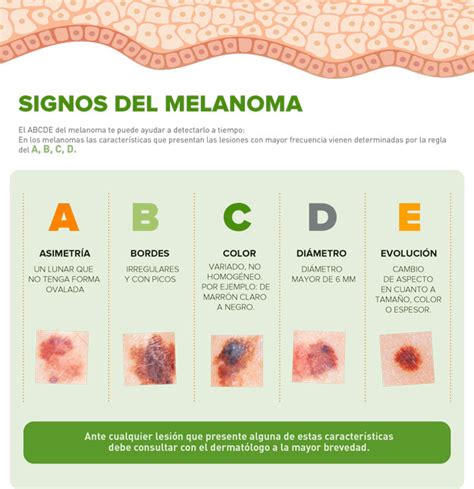
Fuente: MD Anderson Cancer Center
Diagnóstico del Melanoma
Algunas de las pruebas y los procedimientos que se utilizan para diagnosticar el melanoma son:
- Examen físico: El médico os hará preguntas sobre vuestro historial médico y os examinará la piel para buscar signos que puedan indicar la presencia de un melanoma.
- Extracción de una muestra de tejido para analizarla (biopsia): Para determinar si una lesión cutánea sospechosa es un melanoma, el médico puede recomendar la extracción de una muestra de piel para su análisis. La muestra se envía a un laboratorio para examinarla.
A veces, el melanoma se puede detectar con solo observar la piel, pero la única manera de diagnosticar el melanoma con precisión es con una biopsia.
- Biopsia por escisión.
- Biopsia por incisión.
El tipo de procedimiento de biopsia de piel al que deberás someterte dependerá de tu situación. Los médicos prefieren emplear la biopsia por punción o la biopsia por escisión para extirpar todo el crecimiento siempre que sea posible.
Estadios del Melanoma
Si recibes un diagnóstico de melanoma, el siguiente paso consiste en determinar la fase (el estadio) de la lesión. Los estadios del melanoma se establecen mediante los números romanos del I al IV.
- Estadio I: Un melanoma en estadio I es pequeño y tiene una tasa de curación con el tratamiento muy elevada.
- Estadio IV: Para el estadio IV, el tumor se ha diseminado más allá de la piel, alcanzando otros órganos, como los pulmones o el hígado.
En general, cuanto más grueso es el tumor, la enfermedad es más grave, y va a ser determinante a la hora de la decisión del tratamiento a seguir.
Hacer un estudio de extensión, que consiste en realizar pruebas de imagen que puedan detectar la existencia de enfermedad a distancia. Se realiza cuando el espesor del melanoma se superior a 1 mm.
Cuando el estudio de extensión es negativo, se puede conocer si existe diseminación microscópica en los ganglios linfáticos próximos detectando y extirpando el primer ganglio de drenaje de la zona donde se localiza el melanoma. Para ello, en el Servicio de Medicina Nuclear se inyecta un isotopo radiactivo en la zona donde se extrajo el melanoma.
Después, mediante una prueba denominada linfoganmagrafia, se detecta cual o cuales son los primeros ganglios linfáticos que captan el radioisótopo, para extraerlos y analizar la presencia de células cancerosas.
Enfermedad recurrente significa que el cáncer ha vuelto a aparecer (recurrido) después de haber sido tratado. Puede reaparecer en el sitio original o en otra parte del cuerpo.
Tratamiento del Melanoma
Las recomendaciones de tratamiento dependen de muchos factores, como el grosor del melanoma primario, la posibilidad de que el cáncer se haya diseminado o la presencia de cambios genéticos específicos en las células del melanoma, entre otros.
- Cirugía: Es el tratamiento primario para todas las etapas de melanoma. Extirpación quirúrgica amplia: Una operación en la que se extirpa el cáncer y parte de la piel alrededor del tumor. Quizás sea necesario tomar parte de la piel de otra área del cuerpo para colocarla en el lugar donde se ha extirpado el cáncer. Cirugía para extraer los ganglios linfáticos afectados.
- Tratamiento oncológico/radioterapia.
En los últimos años, el tratamiento de los melanomas que se han propagado ampliamente por el cuerpo ha cambiado a medida que las formas más nuevas de inmunoterapia y de medicamentos dirigidos han demostrado ser más eficaces que la quimioterapia.
Prevención
La mejor manera de luchar contra el melanoma es la prevención y protección frente al sol ( radiación ultravioleta A) y la detección precoz. Resulta crucial, por tanto, seguir las siguientes recomendaciones en nuestra vida diaria:
- Evita el sol durante el mediodía. En España los rayos solares son más fuertes entre las 11 a. m. y las 4 p. m. Durante todo el año absorbes radiación UV, y las nubes ofrecen poca protección contra los rayos nocivos. Evitar el sol cuando esté más fuerte ayuda a evitar las quemaduras solares y el bronceado que causan daños en la piel y aumentan el riesgo de contraer cáncer de piel.
- Usa protector solar todo el año. Los filtros solares no filtran toda la radiación UV perjudicial, especialmente la radiación que puede provocar un melanoma. Utiliza un protector solar de amplio espectro que tenga un factor de protección solar de, al menos, 30.
- Usa ropa de protección. Los protectores solares no brindan una protección completa contra los rayos UV. No olvides las gafas de sol.
- Evita las lámparas de bronceado y las camas solares.
- Conoce qué tipo de piel tienes para poder notar los cambios.
- Exámenes de la piel que puedes hacer en casa. Un autoexamen puede ayudarte a conocer los lunares, las pecas y otras marcas de la piel que son normales para ti para que puedas notar cualquier cambio.

Fuente: Organización Mundial de la Salud (OMS)