El melanoma es un tumor maligno derivado de los melanocitos cutáneos que se suele originar en la unión dermoepidérmica. Se trata de un cáncer de la piel relativamente frecuente y, en general, grave. Puede aparecer en adultos de cualquier edad y de cualquier color, aunque el 98% de los casos se produce en personas de raza blanca.
Si está leyendo este documento, es posible que a usted, a alguien de su familia o de su entorno le hayan diagnosticado de un melanoma y quiera buscar más información. En este documento intentaremos ayudarle a aclarar los procedimientos, por los cuales, un paciente con melanoma puede necesitar pasar.
El siguiente documento no pretende (ni puede) sustituir a los consejos que sus médicos van a darle en las distintas etapas del diagnóstico y del tratamiento.
A continuación, se presenta información detallada sobre el melanoma maligno ulcerado, incluyendo aspectos relacionados con el diagnóstico, el tratamiento y los factores pronósticos.
Primer curso de detección temprana de cáncer de piel. 1 Jornada Melanoma
¿Qué es un Informe de Patología?
Un patólogo es un médico que diagnostica enfermedades examinando el tejido del cuerpo. Se enviarán muestras del tejido de su melanoma extraídas durante la cirugía o la biopsia a un patólogo para su examen bajo un microscopio. El informe de patología incluye todos los hallazgos del patólogo. Este informe contiene información importante sobre el tumor y se utiliza para ayudar a tomar decisiones sobre su tratamiento.
Debe pedir una copia de este informe para sus registros.
¿Qué Incluye un Informe de Patología?
El informe tiene las siguientes partes:
- Información sobre usted y su historia médica.
- El diagnóstico, si se conoce.
- El aspecto de la muestra a simple vista (denominado descripción macroscópica).
- Lo que se observa bajo el microscopio (descripción microscópica).
- De dónde se tomó el tejido.
- Diagnóstico de la biopsia.
El informe indica el tipo de melanoma y cierta información sobre este que es necesaria para el pronóstico (predicción de la evolución de la enfermedad) y el tratamiento. Algunas cosas que puede encontrar en el informe son:
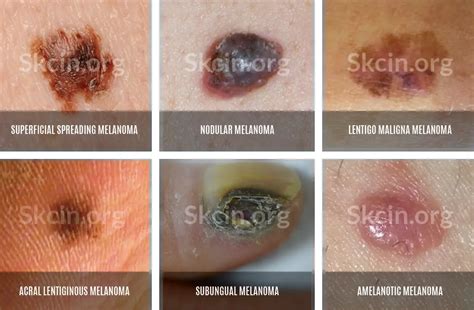
Tipos de Melanoma
También se lo denomina tipo histológico o tipo celular del melanoma. Hay cuatro subtipos principales, y algunos poco comunes:
- Melanoma de diseminación superficial: el más común de los melanomas.
- Melanoma nodular: estos melanomas tienen una fase de crecimiento vertical (VGP). VGP significa que el melanoma crece verticalmente, o más profundamente en el tejido. Se encuentra más comúnmente en el pecho, la espalda, la cabeza o el cuello.
- Acral lentiginous: es el tipo más común en poblaciones de piel oscura y asiáticas. Se presenta con mayor frecuencia en las plantas de los pies, las palmas de las manos o debajo de las uñas.
- Melanoma lentigo maligno: A menudo se presenta en áreas expuestas al sol en personas mayores, como la cara o el cuello.
Subtipos poco comunes: melanoma mucoso, melanoma desmoplástico y melanoma nevoide.

Melanoma in situ
Profundidad de Breslow
La profundidad de invasión de Breslow mide del grosor de un melanoma, en su punto más grueso, en milímetros. Esto es importante para el pronóstico. Por ejemplo, un melanoma más grueso tiene un peor pronóstico. El espesor de Breslow es más importante que el nivel de Clark del tumor para determinar el pronóstico.
Clasificación de la profundidad de Breslow:
- Melanoma in situ o tumores invasivos delgados: Menos de 1,0 mm (milímetro) de profundidad.
- Melanoma de riesgo intermedio: 1 a 4 mm de espesor.
- Melanoma de alto riesgo (grueso): más de 4,0 mm de profundidad.
Nivel de Clark
El nivel de Clark (también llamado nivel anatómico) mide la profundidad del melanoma. Indica en cuál capa de la piel ha crecido el melanoma, y no una brinda una medida en milímetros. Cuanto más alto es el número de nivel de Clark, más profundo se ha extendido en el tejido. Dependiendo del lugar del cuerpo donde se encuentre el melanoma, la profundidad del nivel de Clark puede variar. Algunos informes de patología pueden incluir el nivel de Clark, pero otros no.
El desglose del nivel de Clark es el siguiente:
- Nivel I de Clark: la lesión afecta a la dermis.
- Nivel II de Clark: la lesión afecta a la dermis papilar.
- Nivel III de Clark: la lesión invade y llena la dermis papilar.
- Nivel IV de Clark: la lesión invade la dermis reticular.
- Nivel V de Clark: la lesión invade el tejido subcutáneo.
Fase de Crecimiento Radial (FCR)
La lesión del melanoma tiene FCR presente o ausente. Si está presente, FCR significa que el melanoma está creciendo horizontalmente dentro de una sola capa de piel. Esto significa que está creciendo hacia fuera (horizontalmente), a través de la piel. En general, los melanomas FCR son delgados y a menudo se pueden curar con cirugía.
Fase de Crecimiento Vertical (FCV)
El melanoma se describe como si tuviera FCV presente o ausente. Si está presente, significa que el melanoma está creciendo verticalmente o más profundamente en los tejidos. Los melanomas FCV son invasivos y pueden hacer metástasis (diseminarse a otras áreas).
Linfocitos Infiltrantes de Tumores (LIT)
Los LIT examinan su respuesta inmunitaria al melanoma. Cuando el patólogo observa el melanoma bajo el microscopio, busca la cantidad de linfocitos (glóbulos blancos) dentro de la lesión. Esta respuesta, o los LIT, suele describirse como “enérgica”, “no enérgica” o “ausente”. También puede denominarse “leve” o “moderada”. Los LIT muestran si el sistema inmunitario puede detectar y responder a las células anormales del melanoma.
Ulceración
La ulceración se produce cuando la piel se desprende (pela). Esto puede ocurrir algunas veces en el centro de una lesión por melanoma. Si hay ulceración, entra en la estadificación del melanoma. Se cree que la ulceración muestra el crecimiento rápido del tumor, lo que lleva a la muerte de las células en el centro del melanoma.
Regresión
La regresión se describe como presente o ausente. La regresión es un área donde ha habido células de melanoma que fueron destruidas por el sistema inmunitario y reemplazadas por inflamación o tejido cicatricial. Cuando hay regresión, resulta difícil ver el tamaño total del melanoma porque es difícil saber qué tan extenso era antes de que ocurriera la regresión.
Tasa Mitótica
Este término indica la velocidad de crecimiento de las células del melanoma. Las tasas mitóticas más altas se asocian con células que se dividen más rápidamente y a lesiones más grandes, con un mayor potencial de metástasis. Se cree que la tasa mitótica es el segundo factor más importante (detrás del grosor de Breslow) para determinar el pronóstico. Este valor se utiliza para clasificar melanomas muy delgados (< 1mm).
Para medir la tasa mitótica, el patólogo busca el área de la muestra del tumor con la mayor cantidad de mitosis (conocida como el punto caliente) y cuenta el número de mitosis en un milímetro cuadrado cerca de esta área. Se reporta como un valor por mm2 o puede darse como un rango (como, 1 a 4/mm2).
Satélites
Las lesiones satélites (también denominadas microsatélites) son áreas de melanoma que están a más de 0,05 mm, pero menos de 2 cm (centímetros) de la lesión primaria. Las satélites se describen como presentes o ausentes. Esto también se muestra en la estadificación.
Metástasis en Tránsito
Son como las lesiones satélites, pero estas áreas están a más de 2 cm de la lesión principal sin estar más allá del drenaje linfático local (denominado cuenca de los ganglios linfáticos). Esto también se muestra en la estadificación.
Invasión de Vasos Sanguíneos o Linfática
La invasión de vasos sanguíneos o angiovasculares, así como la invasión linfática, está presente o ausente. Si está presente, significa que las células del melanoma se han diseminado a la sangre o el sistema linfático.
Márgenes
El informe describirá la ubicación del tumor en los márgenes o bordes de la biopsia o muestra de tejido.
- “Márgenes negativas” significa que también se extirpó una pequeña área de tejido normal alrededor de todo el tumor y que está libre de células cancerosas, lo que asegura que se extirpó todo el melanoma.
- “Márgenes positivos” significa que el melanoma llega hasta el borde del tejido que se ha extirpado, y que puede haber quedado algo de melanoma en el cuerpo. El informe también puede indicar qué tan cerca estaban las células tumorales de los márgenes (bordes) de la muestra.
En caso de que haya márgenes positivos o cercanos, puede ser necesario realizar cirugía adicional para lograr márgenes limpios o negativos.
Deshidrogenasa Láctica (DHL)
Es un análisis de sangre para detectar la enzima DHL que frecuentemente se encuentra en el cuerpo en niveles bajos. Una DHL alta puede indicar metástasis y se utiliza en la estadificación del melanoma.
Análisis de Mutaciones de BRAF
BRAF es una proteína cinasa que actúa junto con sus genes para ayudar a que las células se reproduzcan y sobrevivan. Cerca de la mitad de los melanomas tienen una forma anómala de BRAF (también llamada mutación). Esto parece provocar la excesiva proliferación de estas células cancerosas y es el objetivo de muchos medicamentos nuevos (llamados terapias con inhibidores de BRAF). Los exámenes para detectar una mutación de BRAF se realizan, frecuentemente, en pacientes con melanoma avanzado o agresivo para determinar si estas terapias con inhibidores de BRAF son una opción de tratamiento.
Tipos de Biopsias
(pueden estar indicadas en la sección de procedimientos):
- Biopsia por afeitado: se extrae un área superficial de la lesión, a menudo con una cuchilla como de afeitar.
- Biopsia por punción: se extrae una zona circular de piel con un instrumento conocido como punzón, que existe en varios tamaños, algo así como un pequeño cortador de galletas redondo.
- Biopsia incisional: una parte del tejido afectado se extrae con un bisturí.
- Biopsia por escisión: se elimina toda la zona afectada y parte del tejido sano con un bisturí.
Estadificación
La “estadificación” ayuda a agrupar los cánceres según el tamaño y la extensión del tumor, lo que permite orientar el tratamiento. Para cada tipo de cáncer, se utilizan diferentes sistemas de estadificación. El sistema de estadificación más frecuentemente usado para los melanomas es el sistema de estadificación del Comité conjunto estadounidense sobre el cáncer (American Joint Committee on Cancer, AJCC). El sistema asigna una clasificación TNM basada en la extensión del tumor primario, si hay cáncer en los ganglios linfáticos y si hay metástasis.
Estadificación del melanoma (Sistema TNM)
El sistema TNM contiene 3 piezas clave de información:
- T significa tumor (cómo ha crecido dentro de la piel y otros factores). La categoría T se le asigna un número (de 0 a 4) basado en el grosor del tumor (a qué distancia ha crecido). También se le puede asignar una letra minúscula A o B en base a la ulceración y al índice mitótico.
- N significa la propagación a los ganglios linfáticos cercanos. A la categoría N se le asigna un número (de 0 a 3) en función de si las células del melanoma se han extendido a los ganglios linfáticos o se encuentran en los canales linfáticos que conectan los ganglios linfáticos. También se le puede asignar una pequeña letra a, b, o c.
- La categoría M se basa en si el melanoma ha hecho metástasis (diseminación) a órganos distantes, los órganos se han alcanzado, y en los niveles en sangre de una sustancia llamada LDH.
Hay 2 tipos de puesta en escena para el melanoma:
- La clasificación clínica se basa en lo que se encuentra en el examen físico, la biopsia / extracción del melanoma principal, y cualquier estudio por imágenes.
- La estadificación patológica utiliza toda esta información, además de lo que se encuentra en las biopsias de los ganglios linfáticos u otros órganos.
Categoría T
La categoría T se basa en el espesor del melanoma y otros factores clave vistos en la biopsia de la piel.
- Espesor tumoral: El patólogo con la biopsia de la piel mide el grosor del melanoma bajo el microscopio. Esto se llama la medición de Breslow. Cuanto más fino sea el melanoma, mejor es el pronóstico. En general, los melanomas menores de 1 milímetro (mm) de espesor tienen una probabilidad muy pequeña de difusión. A medida que el melanoma se vuelve más grueso, tiene una mayor probabilidad de propagarse.
- Índice mitótico: Para medir la tasa mitótica, el patólogo cuenta el número de células en el proceso de división (mitosis) en una cierta cantidad de tejido del melanoma. Un índice mitótico superior (tener más células que se están dividiéndose) significa que el cáncer tiene más probabilidades de crecer y propagarse.
- Ulceración: La ulceración es una ruptura de la piel sobre el melanoma. Los melanomas que están ulcerados tienden a tener un peor pronóstico.
Así que los posibles valores de la T son:
- TX: El tumor primario no puede ser evaluado.
- T0: No hay evidencia de tumor primario.
- Tis: Melanoma in situ. El tumor se encuentra sólo en la epidermis, la capa más externa de la piel.
- T1a: El melanoma es menor que o igual a 1,0 mm de espesor, sin ulceración y con un índice mitótico menor de 1 / mm2.
- T1b: El melanoma es menor que o igual a 1,0 mm de espesor. Está ulcerado y / o el índice mitótico es igual o mayor que 1 / mm2.
- T2a: El melanoma mide entre 1.01 y 2.0 mm de grosor sin ulceración.
- T2b: El melanoma mide entre 1.01 y 2.0 mm de grosor con ulceración.
- T3a: El melanoma mide entre 2.01 y 4.0 mm de grosor sin ulceración.
- T3b: El melanoma mide entre 2.01 y 4.0 mm de grosor con ulceración.
- T4a: El melanoma mide más de 4.0 mm sin ulceración.
- T4b: El melanoma mide más de 4.0 mm con ulceración.
Definición de Ulceración del Melanoma
La definición de ulceración del melanoma se ha utilizado durante años; es una definición histopatológica en el que el tumor del melanoma invade la epidermis suprayacente, esto puede verse como una falta de la epidermis sobre todo o parte del melanoma. Se puede distinguir fácilmente por la alteración artifactual o traumática de la epidermis. Los defectos traumáticamente inducidos se asocian con hemorragias, intensa eosinofílica de la fibrina exudada en la zona y un defecto arquitectónico como un trauma, una picadura de insecto o una excoriación. De hecho, la interpretación de la ulceración del melanoma entre los patólogos es una de las principales características histopatológicas. Esta definición abarca los defectos espontáneos de una ausencia total de la epidermis suprayacente sobre el tumor por un área excavada incluyendo la epidermis y una porción del tumor.
Actualmente el sistema de estadificación incorpora el grado de invasión. Esto se debe a que se ha demostrado que tanto el grosor del melanoma como el estado de la piel sobre él, tienen mucha importancia en el momento del diagnóstico y pronóstico.
Melanoma Nodular Amelanótico Ulcerado: Un Caso Clínico
Mujer de 78 años, sin antecedentes patológicos de interés, trabajadora del medio rural, que consultó en el servicio de dermatología por una lesión asintomática en el dorso de la nariz de 9 meses de evolución. La paciente no refería ningún tipo de lesión previa en la misma localización.

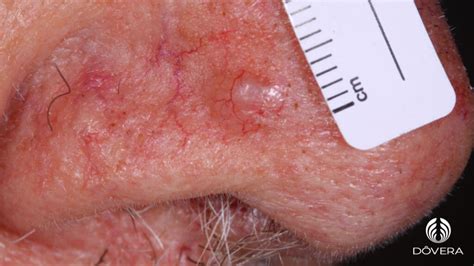
Nódulo color piel normal con centro ulcerado y costroso en el dorso de la nariz (Fig. 1)
Exploración Física
En la exploración se observó una lesión nodular en el dorso de la nariz, de 0,5 cm de diámetro, de bordes bien delimitados y de centro clínicamente ulcerado. No se palparon adenopatías locales ni regionales; se procedió a la extirpación quirúrgica de la lesión con posterior estudio histopatológico.
A. Lesión nodular expansiva, no ulcerada y sobreelevada. B. Proliferación de células epitelioides, discohesivas y no pigmentadas. C. Inmunotinción específica para HMB-45 en células tumorales (Fig. 2)
Histopatología
El estudio histopatológico puso de manifiesto una lesión nodular expansiva bien delimitada, que se extendía desde la dermis papilar hasta el tejido celular subcutáneo. El tumor contactaba con la epidermis, la sobreelevaba y la adelgazaba en algunos puntos, aunque sin llegar a ulcerarla completamente, y quedaba circunscrito por una proliferación de células epitelioides, no pigmentadas y no cohesivas; se observaban frecuentes figuras de mitosis. Los núcleos eran grandes, con moderado pleomorfismo y nucleolos prominentes. No se identificó un componente epidérmico radial ni invasión vascular o perineural, y los bordes de resección estaban libres de tumor. La respuesta linfocitaria peritumoral era escasa, y el estudio inmunohistoquímico (S-100, HMB-45) confirmó el diagnóstico.
Diagnóstico
Melanoma nodular amelanótico, con un índice de Breslow de 4,3 mm y nivel V de Clark. Estadio IIB (T4aN0M0).
Evolución
Se procedió a la realización de tomografía computarizada de cráneo, cuello y tórax, así como un hemograma y una bioquímica, con resultados normales en todas las pruebas. Después de informar a la paciente y a los familiares se decidió una actitud conservadora con seguimiento periódico. En la visita del octavo mes, la paciente presentaba una lesión nodular amelanótica sobre la zona cicatrizal diagnosticada histopatológicamente como recidiva tumoral de melanoma.
Pápula localizada en el borde de la cicatriz quirúrgica, de aspecto vascular (Fig. 3)
Comentario
Hasta el 2% de los casos de melanoma cursan en forma de lesiones nodulares amelanóticas, a veces ulceradas y de aspecto vascular. En estos casos de melanoma amelanótico, la dermatoscopia es una técnica especialmente útil para la demostración de vasos puntiformes y áreas rojo lechosas que, aunque no patognomónicos, resultan signos orientativos de melanoma en aquellas lesiones sin estructuras melanocíticas.
Estadio II del Melanoma
El melanoma en estadio II es una forma de cáncer de piel que ha penetrado más profundamente en las capas de la piel, pero no muestra signos de diseminación a los ganglios linfáticos cercanos ni a órganos distantes.
El melanoma en estadio II se divide en tres subestadios, cada uno reflejando diferentes niveles de preocupación y riesgo.
- El melanoma en estadio IIA incluye tumores que tienen más de 1,0 milímetros pero menos de 2,0 milímetros de grosor con ulceración, aproximadamente el tamaño de la punta de un crayón nuevo, o tumores de 2,0 a 4,0 milímetros de grosor sin ulceración.
- El melanoma en estadio IIB describe tumores de 2,0 a 4,0 milímetros de grosor con ulceración, o aquellos de más de 4,0 milímetros de grosor sin ulceración.
- El melanoma en estadio IIC representa la categoría más preocupante dentro del estadio II. Estos son melanomas que miden más de 4,0 milímetros de grosor y muestran ulceración.
⚠️ Importante Los pacientes con melanoma en estadio IIB o IIC a veces pueden enfrentar peores resultados que aquellos con ciertos melanomas en estadio III.
Diagnóstico del Melanoma en Estadio II
El diagnóstico del melanoma en estadio II comienza con una biopsia por escisión, donde un médico extirpa el área anormal de la piel junto con un pequeño borde de piel normal circundante. Esta muestra de tejido es luego examinada bajo un microscopio por un médico especialista llamado patólogo.
Causas y Factores de Riesgo
La causa principal del melanoma es la sobreexposición a la radiación ultravioleta (UV), particularmente de la luz solar. Las estadísticas indican que aproximadamente el 86% de los melanomas son causados por los rayos UV solares.
Varios factores aumentan la probabilidad de una persona de desarrollar melanoma. La piel clara, el cabello rubio o pelirrojo, y los ojos azules hacen que los individuos sean más susceptibles al melanoma porque tienen menos melanina, el pigmento que proporciona cierta protección natural contra la radiación UV.
Prevención del Melanoma
La prevención del melanoma se centra principalmente en proteger la piel de la radiación UV.
Usar ropa apropiada al sol es una de las estrategias más efectivas. La ropa de algodón de tejido cerrado, mangas largas y pantalones largos proporcionan barreras físicas contra los rayos UV.
El protector solar juega un papel importante en la protección cuando se usa correctamente.
Programar las actividades al aire libre sabiamente puede reducir la exposición a los UV.
⚠️ Importante Aunque la protección solar es crucial para prevenir la recurrencia del melanoma, también puede reducir la producción de vitamina D del cuerpo, que es esencial para la salud ósea.
Tratamiento del Melanoma en Estadio II
La cirugía es el tratamiento principal para el melanoma en estadio II. El procedimiento quirúrgico principal se llama escisión local amplia, donde los médicos extirpan un área más grande de piel alrededor de donde se encontró originalmente el melanoma.
Para pacientes con melanoma en estadio IIB o IIC, los médicos pueden recomendar tratamiento adicional después de la cirugía para ayudar a prevenir que el cáncer regrese. Esto se llama terapia adyuvante. El fármaco de inmunoterapia pembrolizumab (también conocido por el nombre comercial Keytruda) ha sido aprobado para este propósito.
Seguimiento Después del Tratamiento
Después del tratamiento para el melanoma en estadio II, el seguimiento continuo es esencial. Las personas que han tenido melanoma enfrentan un riesgo mayor que el promedio de desarrollar otro melanoma en el futuro.
Complicaciones Potenciales
Incluso después de la extirpación quirúrgica exitosa del melanoma en estadio II, pueden surgir varias complicaciones.
Algunos pacientes desarrollan un segundo melanoma primario en una ubicación completamente diferente en su piel.
Algunos pacientes se someten a una biopsia del ganglio linfático centinela, un procedimiento para verificar si las células cancerosas han alcanzado los ganglios linfáticos más cercanos.
Para los pacientes con melanoma en estadio IIB o IIC que reciben tratamiento de inmunoterapia después de la cirugía, pueden ocurrir efectos secundarios del medicamento.
| Estadio | Grosor del Tumor | Ulceración | Tratamiento |
|---|---|---|---|
| IIA | 1.01 - 2.0 mm o 2.01 - 4.0 mm | Presente o Ausente | Escisión local amplia |
| IIB | 2.01 - 4.0 mm o >4.0 mm | Presente o Ausente | Escisión local amplia, terapia adyuvante (opcional) |
| IIC | >4.0 mm | Presente | Escisión local amplia, terapia adyuvante (opcional) |