El melanoma es una forma maligna de cáncer de piel que aparece en unas células llamadas melanocitos, las cuales producen pigmentos que confieren su color a la piel. El melanoma suele aparecer como una mancha irregular de color marrón, negro o rojo o bien como un lunar existente que empieza a cambiar de color, forma o tamaño.
El melanoma de extensión superficial en estadio IV representa la forma más avanzada de este tipo común de cáncer de piel, donde las células malignas ya se han propagado a órganos distantes del cuerpo. El melanoma de extensión superficial es el tipo más frecuente de melanoma, un cáncer de piel que se origina en las células productoras de pigmento llamadas melanocitos.
El melanoma es un tumor cuyo origen está en unas células llamadas melanocitos. La gran mayoría de melanomas suceden en la piel expuesta al Sol, ya sea por una exposición continuada (por ejemplo, personas que trabajan al aire libre en zonas de exposición solar, como el campo) o ya sea por exposiciones intermitentes (quemaduras solares en playa, piscina, o cualquier lugar cuando se toma el sol, por ejemplo).
Cuando los daños producidos por esta radiación superan a la capacidad que nuestro propio cuerpo tiene de repararlos, se producen mutaciones en estas células que hacen que pierdan el control de su proliferación (la capacidad de multiplicarse). Si esta proliferación no es detenida por las propias células o si el sistema inmune no es capaz de detectarlas y destruirlas, entonces el melanoma aparece.
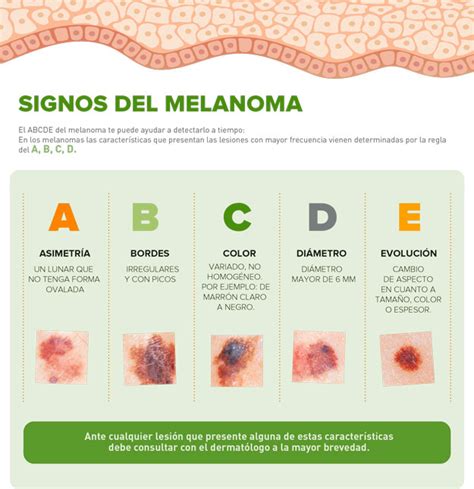
Regla ABCDE para la detección temprana del melanoma.
Tipos de Melanoma
- Melanoma de extensión superficial: Es la forma más frecuente de la enfermedad, responsable de aproximadamente el 70% de los casos.
- Melanoma nodular: Es el segundo en frecuencia, responsable del 15% al 30% de los casos.
- Melanoma lentigo maligno: Aparece como lesiones planas extensas, de ubicación más habitual en la cara de las mujeres de piel clara mayores de 50 años.
- Melanoma lentiginoso de partes acras: Aparece en las palmas de las manos, las plantas de los pies o debajo de los lechos ungueales. Solo representa del 2% al 8% de los melanomas en pacientes de piel clara, pero hasta el 60% de los observados en personas de piel más oscura.
- Melanoma mucoso: Los melanomas mucosos son raros, de modo que solo suponen el 1% de todos los casos diagnosticados de melanoma. Esta enfermedad aparece en las mucosas que revisten las cavidades corporales y los órganos huecos. Las localizaciones más frecuentes del melanoma mucoso son la región de la cabeza y el cuello (incluidas la cavidad nasal, la boca y el esófago), así como el recto, las vías urinarias y la vagina.
- Melanomas oculares: Dado que los ojos contienen melanocitos, o células productoras de pigmento, pueden ser vulnerables al melanoma.
- Melanoma acral: Suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma uveal u ocular: Son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
¿A cuántas personas afecta? ¿Hay forma de prevenirlo?
Según datos de la Sociedad Española de Oncología Médica (SEOM), en España se diagnostican al año unos 6.179 casos nuevos al año de melanoma de piel. La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
La piel de color claro (fototipos I y II, es decir, las personas que siempre se queman al sol y nunca se broncean) con independencia del color de los ojos y el pelo. La presencia de un número elevado de lunares o nevus melanocíticos (más de 50) parece ser también un factor de riesgo, especialmente en el caso de los nevus melanocíticos congénitos gigantes (>20 cm de diámetro), de nevus atípicos y síndrome del nevus atípico o displásico.
Causas y Factores de Riesgo
Un factor de riesgo es cualquier elemento que aumenta la posibilidad de desarrollar una enfermedad. Las personas que presenten factores de riesgo pueden tener más probabilidades que el resto de padecer un melanoma.
- Exposición a la luz solar: La exposición a la luz solar, especialmente los antecedentes de quemaduras solares intensas con formación de ampollas, se ha asociado a un mayor riesgo de melanoma. La exposición a la radiación ultravioleta (UV)-B explica dos tercios de los casos de melanoma.
- Coloración piel y cabello: Cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
- Presencia de nevus/lunares: Sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
- La acción solar sobre la piel es todavía más nociva si el exceso de exposición se produce en la infancia y la adolescencia. La luz solar contiene rayos ultravioleta (UV) que pueden afectar a la piel. Hay dos tipos principales de UV - rayos ultravioleta A (UVA) y ultravioleta B (UVB). Tanto los rayos UVA y UVB dañan la piel con el tiempo. Las fuentes artificiales de luz, tales como lámparas solares y camillas de bronceado, también pueden aumentar su riesgo de desarrollar melanoma.
- Entre un 5 y un 10% de los pacientes con melanoma tienen historia familiar de melanoma o han desarrollado un segundo melanoma. Se han identificado varios genes implicados en la aparición del melanoma. Los principales factores que aumentan el riesgo de desarrollar melanoma son el tipo de piel (fototipos I y II) y el aumento de la exposición al sol.
Coloración piel y cabello: cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
Signos y síntomas
- La aparición de un lunar, el cambio de tamaño, forma o color de un lunar previamente existente.
- El sangrado de un lunar.
- Picor, hinchazón o aumento de la sensibilidad en los lunares.
El primer signo de un melanoma es a menudo la aparición de un lunar nuevo o un cambio en la apariencia de un lunar existente. Los lunares comunes son generalmente de un solo color, de forma redondeada, u oval y con un tamaño que no supera los 6 mm de diámetro mientras que los melanomas con mayor frecuencia suelen presentar formas más irregulares y tener más de un color (debido a la producción de melanina los melanomas suelen ser de color entre negro y marrón) habitualmente superan los 6 mm de diámetro.
En los hombres, el melanoma suele aparecer, con mayor frecuencia, en la zona comprendida entre los hombros y las caderas, en el cuello o en la cabeza, mientras que entre las mujeres se localiza con mayor frecuencia en los brazos y piernas. Sin embargo, como el melanoma se puede diseminar con rapidez a otras partes del cuerpo a través del sistema linfático o de la sangre pueden aparecer afectadas otras localizaciones por las metástasis.
A: Asimetría.
B: Bordes.
C: Color.
D: Diámetro.
E: Evolución.
Diagnóstico
Si usted está preocupado acerca de uno de sus lunares, consulte a su médico de familia tan pronto como sea posible. El médico de familia le examinará la piel y decidirá si necesita ser evaluado por el especialista en dermatología.
El dermatólogo, tras realizar la exploración puede fotografiar la lesión y valorar la necesidad de realizar una dermatoscopia y una biopsia posterior. La dermatoscopia (también denominada dermoscopia o epiluminiscencia) es una técnica diagnóstica no invasiva útil para el estudio de lesiones pigmentadas y no pigmentadas. Con esta técnica se puede realizar el análisis de estructuras que no son visibles a simple vista y que permiten un diagnóstico certero en muchas ocasiones.
Consiste en la observación de la lesión sospechosa a través de una lente de aumento. Con esta técnica se puede determinar si las lesiones melanocíticas (nevus o lunares) y las no melanocíticas deben o no ser biopsiadas o extirpadas. Si el dermatólogo decide que un lunar de apariencia sospechosa pudiera ser un posible melanoma le realizará una biopsia. Esta es una operación pequeña, donde se quita el lunar sospechoso de la piel para que pueda ser estudiado bajo un microscopio. Con esta exploración se obtiene el diagnóstico de confirmación.
En caso de confirmación del cáncer, por lo general se necesitará comprobar la extensión del tumor complementando la exploración con radiografías, ecografías o escáner si fuera necesario. Si el melanoma se extiende, por lo general se iniciará la difusión a través del sistema linfático pudiéndose localizar en los ganglios próximos. Si la lesión se localiza en el brazo lo más frecuente es que se propague, en primer lugar, a los ganglios linfáticos de la axila, mientras que un melanoma en la pierna lo más a menudo se propaga a los ganglios en la ingle.
La biopsia del ganglio centinela es una prueba para determinar si cantidades microscópicas de melanoma podrían haberse propagado a los ganglios linfáticos. Si el ganglio centinela está libre de melanoma, es muy poco probable que estén afectados otros ganglios linfáticos.
Anatomía patológica
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
- Espesor de Breslow: es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
- Ulceración: es la presencia o no de erosión en la capa epidérmica.
- Satelitosis microscópicas: son nidos de células tumorales separados del tumor primario pero que no se pueden detectar con la exploración física.
- Niveles de invasión de Clark: existen 5 niveles, siendo su interpretación más subjetiva.
- Índice mitótico: es una medida de la proliferación del melanoma, y se mide por número de mitosis por mm2.
Tratamiento del Melanoma Metastásico (Estadio IV)
En este estadio, el melanoma se ha diseminado a piel o ganglios linfáticos distantes o a otros órganos, tales como pulmones, hígado o cerebro. Los cirujanos no suelen operar para extirpar estas metástasis. Aun cuando pudieran extirparse metástasis grandes, es muy probable que haya otras más pequeñas en otros lugares que podrían pasarse por alto. Sin embargo, es posible que el tratamiento siga siendo capaz de mejorar los síntomas y de prolongar la vida.
En este estadio, el melanoma se ha diseminado a piel o ganglios linfáticos distantes o a otros órganos, tales como pulmones, hígado o cerebro. Los cirujanos no suelen operar para extirpar estas metástasis. Aun cuando pudieran extirparse metástasis grandes, es muy probable que haya otras más pequeñas en otros lugares que podrían pasarse por alto. Sin embargo, es posible que el tratamiento siga siendo capaz de mejorar los síntomas y de prolongar la vida.
La clave para el tratamiento del melanoma es el reconocimiento temprano de los síntomas. Las lesiones sospechosas deben extirparse siempre que sea posible. El tratamiento quirúrgico loco-regional es el tratamiento de elección consiste en extirpar las células cancerosas y el tejido circundante. La cantidad de tejido normal que se decida extirpar dependerá fundamentalmente de la profundidad del melanoma.
Si el cáncer se ha diseminado a ganglios linfáticos cercanos, posiblemente también sea necesario extirparlos. Para los pacientes con melanoma que se haya diseminado más allá de la piel y afecte a los ganglios linfáticos cercanos o a otros órganos, el tratamiento consistirá, generalmente, en disminuir el tamaño del tumor y mejorar los síntomas.
La radioterapia completará el tratamiento en casos de afectación de múltiples nódulos, afectación también de tejidos fuera de los nódulos y cuando la localización sea la cabeza o el cuello. Antes de decidir el tratamiento idóneo, es preciso tener en cuenta: el grado de desarrollo del melanoma y su posible diseminación así como el estado general del paciente.
En función del estadio clínico en el que se encuentre el melanoma podemos hablar de enfermedad localizada (estadios I y II), afectación ganglionar y regional (estadio III) y metástasis a distancia (estadio IV).
Opciones de tratamiento:
- Inmunoterapia: Pueden inyectarse varios productos de inmunoterapia en la piel para tratar cánceres de piel. El más utilizado es el interferón alfa, que actúa estimulando la respuesta inmunitaria del organismo para destruir el tejido del cáncer de piel. El tumor se reduce de manera progresiva. La destrucción es relativamente específica, por lo que normalmente se respeta el tejido sano. Pueden producirse enrojecimiento, inflamación y síntomas seudogripales como parte de la respuesta del sistema inmunitario. El interferón también puede utilizarse en las personas cuyo melanoma se ha diseminado más allá del foco original del cáncer a uno o más ganglios linfáticos, a fin de evitar o retrasar las recidivas del melanoma. En este caso, se administra durante un año para reducir el riesgo de que reaparezca el melanoma.
- Cirugía: Cuando ha de extirparse una zona extensa de piel durante la cirugía, puede realizarse un injerto cutáneo para reducir las cicatrices. En un injerto cutáneo, el cirujano anestesia primero y extirpa a continuación una zona de piel indemne de otra parte del cuerpo, como la porción superior del muslo, y la utiliza seguidamente para sustituir la piel extirpada con el fin de cubrir la herida dejada por la intervención. Todo ello se realiza en el momento de la cirugía del cáncer de piel. El cirujano anestesia primero y extirpa a continuación un parche de piel indemne de otra parte del cuerpo. Después se utiliza ese parche para cubrir la zona de la que se extirpó el cáncer de piel.
- Radioterapia: La radioterapia puede emplearse para tratar todos los tipos de cáncer de piel. La radioterapia utiliza fotones (rayos X) de alta energía para destruir tejidos. Se dirige contra el foco tumoral y un borde circundante de piel. La radioterapia puede ajustarse para que sea superficial o muy profunda, lo que significa que puede tratar diversos tumores. Debidamente aplicada, la radioterapia logra tasas elevadas de curación con escasa o nula formación de cicatrices. Los pacientes con varias lesiones en una zona de la piel pueden ser tratados con radioterapia en lugar de con cirugía.
Estadios del Melanoma
- Etapa 0 - El melanoma está en la superficie de la piel.
- Etapa 1B - El melanoma tiene entre 1-2mm de espesor o bien, a pesar de ser menor de 1 mm la superficie de la piel se rompe (ulcerada).
- Etapa 2A - El melanoma presenta de 2 o 4 mm de espesor o bien, a pesar de ser entre 1-2mm ya está ulcerado.
- Etapa 2B - El melanoma es más grueso de 4 mm o el melanoma es de 2 a 4 mm de espesor y está ulcerado.
- Etapa 2C - El melanoma es más grueso de 4 mm y está ulcerado.
- Etapa 3A - El melanoma se ha diseminado hacia entre uno y tres ganglios linfáticos cercanos. El melanoma no se ha ulcerado y no se ha diseminado más allá.
- Etapa 3B - El melanoma está ulcerado y se ha diseminado entre uno y tres ganglios linfáticos cercanos, no se ha ulcerado o bien se diseminado por la piel o los canales linfáticos pero no a los ganglios linfáticos cercanos.
- Etapa 3C - El melanoma está ulcerado y se ha diseminado en uno a tres ganglios linfáticos cercanos y se agrandan o el melanoma se ha diseminado en cuatro o más ganglios linfáticos cercanos.
- Etapa 4 - Las células del melanoma se han extendido a otras áreas del cuerpo, como los pulmones, el cerebro u otras partes de la piel. La presencia de metástasis a distancia confiere al melanoma un mal pronóstico, aunque también depende de la localización de las mismas.
Inmunoterapia como tratamiento para el melanoma.
Visualización y tratamiento de las metástasis en el melanoma
Prevención
La mejor manera de prevenir todos los tipos de cáncer de piel es evitar la exposición excesiva al sol. Es necesario evitar las exposiciones solares importantes e intermitentes, como las que ocurren en las playas o en actividades deportivas al aire libre, especialmente en la infancia y adolescencia.
Al comprar un protector solar, asegúrese de que sea adecuado para su tipo de piel y bloquee los rayos ultravioleta A (UVA) y ultravioleta B (UVB). El protector solar debe aplicarse unos 15 minutos antes de salir al sol y volver a aplicarse cada dos horas. Si está planeando pasar tiempo en el agua, utilice un protector solar resistente al agua.
Los pacientes deben autoexaminarse y consultar con el médico cuando noten cualquier cambio importante (de color, forma, tamaño etc..) en una lesión pigmentada, o bien la aparición de lesiones pigmentadas de rápido crecimiento o cualquier otro tipo de tumoración aunque no sea pigmentada.
Algunas personas tienen más probabilidades de desarrollar un melanoma y, por tanto, deben vigilarse de forma periódica. Las que tienen un gran número de lunares o lunares de aspectos raro. Las que practican frecuentemente actividades al aire libre.
Preste especial cuidado para proteger a los bebés y los niños. La piel de los bebés y los niños es mucho más sensible que la piel de adultos y la exposición repetida a la luz solar podría favorecer el desarrollo de cáncer de piel en la edad adulta. Antes de exponerse al sol, asegúrese de que los niños estén protegidos por una camiseta de algodón, lleven protegida la cabeza con sombrero o gorra y se hayan aplicado crema con factor de protección alto.
Recuerde que la exposición al sol es acumulativa, de tal forma que todas las radiaciones que absorba su cuerpo a lo largo de la vida se sumarán incrementando el riesgo. Si usted pasa tiempo al sol, trate de evitar las quemaduras solares. Si a pesar de las medidas preventivas sufre quemaduras piense que ha recibido un nivel peligroso de radiación y que cada vez que la piel esté expuesta aumentará la posibilidad de desarrollar un cáncer en el futuro.
Durante el verano, limite la cantidad de tiempo que pasa al sol cada día y use siempre protector solar. Limite especialmente el tiempo durante las primeras exposiciones (máximo 30 min) y luego vaya ampliándolo de forma gradual.
Los solarium y las lámparas de rayos UVA pueden ser más peligrosos que la luz natural del sol y pueden aumentar el riesgo de melanomas además de causar envejecimiento prematuro de la piel debido a que utilizan una fuente concentrada de luz ultravioleta (UV). Por lo que deben evitarse, sobre todo si se encuentra en uno de los grupos de alto riesgo de desarrollar cáncer de piel. Antes de someterse a una sesión de bronceado con rayos UVA deberán aconsejarle sobre su tipo de piel y la duración recomendada de la sesión.
En cantidades pequeñas, las radiaciones ultravioleta son beneficiosas para la salud y desempeñan una función esencial en la producción de vitamina D. Sin embargo, la exposición excesiva a ellas se relaciona con diferentes tipos de cáncer cutáneo, quemaduras de sol, envejecimiento acelerado de la piel, cataratas y otras enfermedades oculares. También se ha comprobado que estas radiaciones deprimen el sistema inmunitario porque...
tags: #melanoma #metastasico #etapa #4