El oído externo, compuesto por el pabellón auricular, el conducto auditivo externo (CAE) y las capas externas del tímpano, tiene como función principal la captación del sonido. A pesar de ser una zona limitada, presenta una patología múltiple y de diversos orígenes. Nos centraremos en las patologías más frecuentes, muchas de las cuales pueden ser resueltas en la consulta del pediatra.
El canal auditivo externo (CAE) mide entre 2 y 3,5 cm de longitud y tiene un diámetro de 5 a 9 mm en el adulto. Tiene forma de S, es casi horizontal y se dirige de atrás hacia adelante, con un tercio externo fibrocartilaginoso y dos tercios internos óseos. La piel del CAE óseo está unida al periostio, mientras que la piel de la parte cartilaginosa contiene folículos pilosos, glándulas sebáceas y glándulas ceruminosas. Esta piel es muy fina, lo que la hace delicada a la manipulación instrumental, siendo una causa frecuente de iatrogenia (heridas, hematomas, etc.).
En cuanto a su función, el CAE mejora la audición. La presencia de pelos y cerumen, bacterias saprofitas y un pH ácido (5-5,7) protegen al tímpano de agresiones externas.
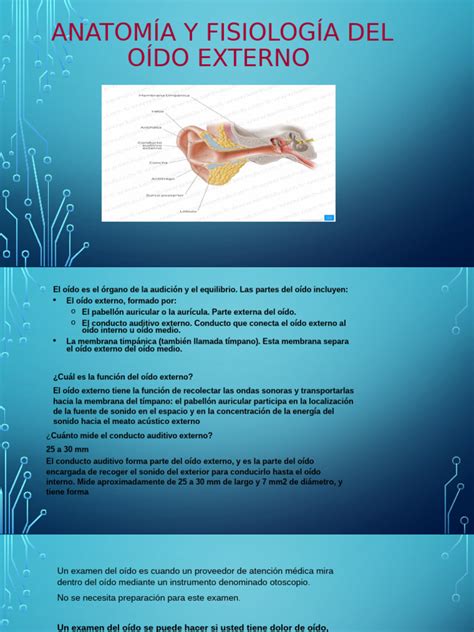
Anatomía del oído externo
Otitis Externa: Inflamación del CAE
La otitis externa se define como la inflamación difusa del conducto auditivo externo. Presenta una elevada incidencia en la población general, afectando al 10% de la población al menos una vez en la vida, con un pico de incidencia en niños entre los 5 y 14 años. Es rara en niños menores de 2 años y predomina en los meses de verano.
El cerumen presente en el CAE forma una barrera protectora de pH levemente ácido con lisozimas, que inhibe el crecimiento bacteriano. Si estos mecanismos de defensa locales se alteran, como con la exposición repetida al agua, el conducto se alcaliniza y favorece la proliferación bacteriana. El 50% de las otitis externas son polimicrobianas.
Los gérmenes más frecuentes aislados son: Pseudomonas aeruginosa (38%) y Staphylococcus aureus (8%). Los hongos son responsables de menos del 2% de los casos de otitis externa aguda; sin embargo, la presencia de factores de riesgo, como el uso de tratamiento antibiótico tópico previo, inmunosupresión y diabetes mellitus puede favorecer la infección fúngica.
Diagnóstico y Síntomas
El diagnóstico es fundamentalmente clínico, basado en la historia y exploración física. El síntoma principal es la otalgia moderada-intensa de instauración rápida. Se acompaña de signos y síntomas inflamatorios del CAE. El dolor es intenso pudiendo interferir el descanso nocturno. Al inicio del cuadro clínico, asocia prurito y sensación de plenitud ótica, con o sin pérdida de audición.
En la exploración física es fundamental realizar una inspección del pabellón y trago buscando edema, signos inflamatorios o traumáticos. El dolor a la presión del trago o a la tracción del pabellón auricular son hallazgos indicativos de otitis externa, aunque pueden estar ausentes en casos leves. En la otoscopia se visualiza edema con eritema difuso en conducto auditivo, que puede impedir ver de forma completa el tímpano. En estadios precoces el tímpano no muestra alteraciones.
La severidad de la otitis externa se establece en función de la clínica y la exploración física, en tres grados, desde leve a severa. El cultivo de las secreciones en las otitis externas puede mostrar flora normal o colonizadores oportunistas.
Nuestro principal diagnóstico diferencial de la OEA es la otitis media aguda (OMA), debido a la alta prevalencia de ambas en la población pediátrica y la necesidad de instaurar antibioterapia sistémica en la OMA. De forma general, el dolor mejora con la perforación timpánica (al ceder la presión a la que está sometido el tímpano) en la OMA y empeora con la otorrea en la OEA. En la OMA los niños suelen presentar antecedentes catarrales y fiebre, ausentes en la OEA, en la que sí encontramos alguno de los factores predisponentes de la OEA.
Una prueba muy útil y esclarecedora es la realización de una timpanometría, que mostrará una curva normal en pico (tipo A) en la OEA y una curva con trazado plano (tipo B) en la OMA.
Tratamiento
La limpieza del canal auditivo es el primer paso, pues nos va a facilitar la entrada de las gotas tópicas para el control de la inflamación-infección. El alivio del dolor es fundamental, pues este es intenso, debido a que el periostio está muy próximo a la piel del CAE y es muy sensible al dolor. La administración de analgésicos, como el paracetamol o ibuprofeno a dosis habituales, son suficientes para el control del dolor leve-moderado. En casos severos, aunque es raro, pueden ser necesarios analgésicos opioides.
El tratamiento tópico es de elección en las OEA no complicadas, dado que alcanza altas concentraciones a nivel local y evita efectos secundarios sistémicos o promover resistencias. El abordaje de la inflamación y de la infección dependerá de la severidad de la OEA. En las OEA leves, se pueden usar preparados combinados de ácido acético-hidrocortisona o antisépticos en monoterapia. En los casos moderados, preparados tópicos ácidos que combinen antibiótico y glucorticoides, dejando para los casos graves, la colocación de mechas y, si hay evidencia de celulitis periauricular, antibiótico sistémico.
- Los antibióticos tópicos de primera línea son las fluoroquinolonas (ciprofloxacino y ofloxacino) con actividad bactericida. El ciprofloxacino es activo frente a enterobacterias, Pseudomonas aeruginosa, y administrado por vía tópica frente a cocos gram positivos. Las reacciones de hipersensibilidad son raras, siendo seguros en la edad pediátrica. No son ototóxicos.
- Los aminoglucósidos tópicos (tobramicina, gentamicina) son bactericidas con efectividad frente a Pseudomonas aeruginosa y S. aureus, con buena respuesta clínica. En pacientes con perforación timpánica son ototóxicos, por lo que no se deben usar.
- La polimixina B y neomicina son antibióticos que se usan en combinación con otros preparados tópicos (corticoides). Polymixina B es efectiva frente a P. aeruginosa y la neomicina frente a S. aureus. Son frecuentes las reacciones de hipersensibilidad local (5-15% con neomicina).
Los glucorticoides tópicos disminuyen el proceso inflamatorio mejorando el dolor y el prurito, siendo generalmente bien tolerados. Los antisépticos y soluciones acidificantes actúan como bacteriostáticos. Los más empleados son el ácido acético y el alcohol. Las soluciones acidificantes inhiben el crecimiento bacteriano de P. aeruginosa y S. aureus. Son seguros, pero pueden producir irritación y dolor local durante su administración. En pacientes con perforación timpánica pueden irritar la mucosa del oído medio.
La instilación de gotas óticas es fundamental para el éxito del tratamiento de la otitis externa, por lo que se debe instruir adecuadamente a los padres. Las mechas comercializadas (Pope Otowick®) están hechas de una esponja de alcohol polivinílico, que se expanden a medida que se aplican las gotas óticas, facilitando una retención más prolongada de la solución ótica. Están indicados en pacientes con otitis externa asociada a celulitis preauricular/auricular y en inmunodeprimidos.
Se deben cubrir los patógenos frecuentes aislados como S. Aureus y P. Aeruginosa. El tratamiento con un antibiótico betaláctamico antiestafilococico sería la opción frente a S. Aureus meticilin sensible, siendo las quinolonas una opción a considerar frente a P. Aureginosa.
Los pacientes presentan mejoría clínica en las primeras 48 h tras iniciar el tratamiento con desaparición de los síntomas a la semana. La ausencia de mejoría obligaría a descartar otras entidades que simulan OEA o complicaciones.
Medidas Preventivas
Las medidas preventivas se recomendarán a aquellos pacientes con OEA recurrentes, inmunodeprimidos y con patología dermatológica crónica. Hay que evitar la limpieza enérgica del conducto auditivo externo y la humedad excesiva (debemos secar la parte externa de los oídos después del baño o ducha. Usar tapones o gorro al nadar). Las gotas de ácido acético 2% o alcohol boricado ayudan a mantener seco el oído, previene la maceración de la piel y acidifican el conducto evitando el crecimiento bacteriano.
Otomicosis: Infección Fúngica del Oído
La otomicosis es la infección fúngica del conducto auditivo externo. Aunque es rara como otitis externa primaria, puede aparecer como complicación de otras formas de otitis o por el uso de antibióticos o corticoides tópicos de forma prolongada.
La clínica es menos intensa que en la otitis externa bacteriana, siendo el prurito el síntoma principal. Es importante no confundir una micosis con el residuo sólido que deja, en forma de punteado o costra blanquecina, el uso de las formas tópicas de ciprofloxacino con corticoides.

Otomicosis
Factores de riesgo de Otomicosis
- Lesiones mecánicas en el conducto auditivo
- Acumulación excesiva de cerumen
- Infecciones bacterianas previas
- Enfermedades dermatológicas
- Uso de antibióticos de amplio espectro
- Alteraciones de la inmunidad
Si notamos algunos de estos síntomas debemos acudir lo antes posible al audiólogo o al otorrino para que nos realice un diagnóstico correcto y nos recete el tratamiento adecuado. El diagnóstico correcto se llevará a cabo tras una exploración física (examinará el interior de nuestro oído con un otoscopio) y el resultado de los análisis que nos realizarán de las muestras obtenidas de nuestro conducto auditivo externo.
Como siempre solemos recordar, el mejor tratamiento es la prevención. También es reseñable que algunas personas con un sistema inmunológico débil son más propensas a diversas enfermedades, como las otomicosis o las otitis.
Tratamiento de Otomicosis
- Aspiración de los hongos en el oído.
- Gotas específicas para la otomicosis, que limpiarán el conducto auditivo externo.
- Medicamentos antifúngicos, fármacos específicos por vía oral y antibióticos (en los casos más graves).
Si estás afectado de otomicosis y eres usuario de prótesis auditivas deberás dejar de usarlas hasta que la enfermedad esté completamente curada. Los hongos y otras infecciones de los oídos, en sí, no son contagiosos.
Otitis Eccematosa: Dermatitis del CAE
Se caracteriza por una dermatitis con descamación, eritema y prurito del CAE. Se observa en patologías dermatológicas crónicas como: dermatitis atópica, seborreica o psoriasis, que afectan a la piel que recubre el CAE y pabellón auricular. Otra causa de otitis eccematosa es la dermatitis de contacto.
La clínica se caracteriza por prurito intenso y persistente. La otoscopia muestra: eritema, descamación y formación de fisuras en la piel del CAE. La otorrea es escasa, de aspecto seroso e indolora. El tratamiento debe dirigirse al control de la enfermedad dermatológica de base o retirada del agente causal.
Eczema de Contacto Alérgico
Tras entrar en contacto con un producto o material alergénico, la piel se enrojece y pica. Afortunadamente, existen soluciones para tratar el eczema de contacto y aliviar la piel.
El rostro y, más concretamente, las orejas y los párpados, las manos o el cuero cabelludo son zonas del cuerpo que pueden verse afectadas por el eczema de contacto. Están directamente vinculadas al contacto con el producto alergénico, pero existen diferentes formas de tratarlo, calmar el brote y reparar la piel.
Las lesiones aparecen una media de tres días después del contacto con los alérgenos. Este periodo puede ampliarse a 10 días si se trata del primer contacto de la piel con el alérgeno. Para empeorar las cosas, es posible volverse repentinamente alérgico a un producto o sustancia que se solía tolerar muy bien. Por tanto, el eczema de contacto puede aparecer al centésimo o milésimo contacto con el alérgeno sin que haya habido nunca una alergia.
Algunas profesiones están más expuestas a los productos químicos alergénicos (construcción, peluquería o sector cosmético), lo que aumenta las posibilidades de desencadenar un eczema de contacto alérgico algún día.
Dermatitis Seborreica
A la exploración física, son característicos los parches con escamas grasosas en el cuero cabelludo y lesiones eritemato-descamativas localizadas en zona de inserción como cuero cabelludo, pliegues retroauriculares, surcos nasogeniamos o cejas. A veces, es posible apreciar un área eritematoescamosa en la zona de implantación del cuero cabelludo ("corona seborréica"). A nivel del tronco, la dermatitis seborreica se manifiesta habitualmente como placas eritematomarronáceas redondeadas con un borde eritematoescamoso, ligeramente pruriginosas, localizadas en región media del tronco (preesternal e interescapular).
Hay una serie de medidas generales higiénicas, como evitar las duchas con agua muy caliente, los ambientes con calefacciones centrales o aire acondicionado o las situaciones de mayor estrés emocional o fatiga. Para las formas del cuero cabelludo, se indica champús sulfonados suaves con ciclopiroxolamina, con o sin ácido salicílico al 2%. Los glucocorticoides de baja potencia, utilizados únicamente los primeros días, son útiles.

Dermatitis Seborreica
Otras Afecciones del Oído Externo
Otitis Externa Circunscrita
Es la infección de un folículo pilosebáceo de la parte externa del conducto auditivo externo. El agente causal suele ser S. aureus y su vía de entrada es la manipulación del CAE. Cursa con otalgia intensa y pueden aparecer adenopatías. En la otoscopia se reconoce por la presencia de una tumoración hiperémica con aspecto de estar a tensión, muy dolorosa a la palpación. La evolución suele ser a la abscesificación y drenaje espontáneo.
El tratamiento consistirá en la aplicación de pomada antibiótica (mupirocina o ácido fusídico) 3-4 veces al día. La antibioterapia sistémica (cloxacilina, β-lactámicos o macrólidos) estaría indicada en formas graves. Puede ser útil aplicar calor seco local para acelerar la maduración de la lesión.
Otitis Externa Maligna
Ocurre cuando la infección se propaga desde el canal auditivo a los huesos circundantes de la base del cráneo. Es bastante rara en pediatría, pero puede ocurrir en pacientes con inmunodepresión. La clínica es inespecífica y deberá sospecharse ante una otitis externa de evolución tórpida en pacientes con comorbilidades (diabetes mellitus, inmunodepresión, etc.). La otalgia intensa es el síntoma más constante.
Son frecuentes también: otorrea, plenitud ótica y síntomas sistémicos como: fiebre, cefalea y afectación del estado general. La osteomielitis de la base del cráneo se manifestará con afectación de pares craneales y complicaciones intracraneales. La otoscopia muestra una otorrea amarillo-verdosa con tejido de granulación y áreas ulceradas en la pared del conducto auditivo. El germen más frecuente es Pseudomonas aeruginosa (90%).
El tratamiento se basa en antibioterapia sistémica que cubra Pseudomona aeruginosa. En los casos no complicados y pacientes inmunocompetentes se sugiere ciprofloxacino en monoterapia (en adultos: 400 mg IV cada 8 h; en niños: 20-30 mg/kg/día IV cada 12 h, máx. 800 mg/día). La duración del tratamiento se establece en 6-8 semanas. El tratamiento tópico no tiene ningún papel salvo limpieza local.
Herpes Zóster Ótico
Se origina por la reactivación del virus varicela-zóster acantonado en el ganglio geniculado del VII par craneal, tras una primoinfección ocurrida en la infancia. Al inicio, cursa con: otalgia intensa, urente y exploración normal. A las 24-48 h aparecen las vesículas en el conducto auditivo externo y parte de la concha del pabellón auricular y membrana timpánica. Puede haber paresia o parálisis facial ipsilateral. Existe una gran variabilidad en la presentación clínica.
Miringitis Bullosa
Es una inflamación de la membrana timpánica con presencia de vesículas que se aprecian en la otoscopia, normalmente en el curso de un catarro de vías altas. Se debe a una infección vírica (rinovirus, parainfluenza, VRS, virus gripe A, zóster, etc.). Cursa con otalgia intensa provocada por la formación de las vesículas, y su rotura puede dar lugar a otorrea sanguinolenta o serosa. Se pueden sobreinfectar con agentes bacterianos.
El tratamiento incluye: analgesia, limpieza, y antivirales en caso de infección por herpes simple o zóster.
Erisipela y Pericondritis
La presentación clínica es una tumefacción con enrojecimiento del pabellón sin sobreelevación de bordes, con aumento de temperatura local de inicio y extensión de rápida evolución. Suele haber un antecedente traumático previo, picadura de insecto o diseminación de una otitis externa. Puede asociar malestar general. Es una infección de la dermis y tejido celular subcutáneo producida por Streptococcus pyogenes.
Se presenta como una placa eritematosa, dolorosa, de bordes nítidos y sobreelevados bien delimitados. Asocia manifestaciones sistémicas como: fiebre, malestar general, cefalea, etc. El pabellón auricular puede presentar infecciones en la piel de recubrimiento, con afectación de la capa dérmica, producidas por Staphylococcus aureus o Streptococcus pyogenes, dando lugar al impétigo, que cursa con lesiones vesículo-pustulosas que evolucionan a la formación de costras melicéricas (S. pyogenes) o ampollas o bullas flácidas sobre una piel normal.
La pericondritis es la infección del cartílago del oído externo de etiología bacteriana; suele existir antecedente traumático previo con puerta de entrada habitualmente visible (contusión, herida, etc.). El germen más frecuente es Pseudomona aeruginosa. El diagnóstico es clínico, caracterizado por inflamación y dolor intenso pulsátil del pabellón auricular sin afectar el lóbulo.
El tratamiento indicado sería un antibiótico sistémico como las quinolonas (ciprofloxacino 400 mg iv/12 h o 750 mg vo/12 h); también puede usarse β-lactámicos anti-pseudomona + aminoglucósido.
Cuerpos Extraños en el Oído
Suelen cursar de forma asintomática. Se debe evitar el lavado para la extracción. La mayoría de los cuerpos extraños auditivos ocurren en niños menores de 6 años, seguidos por niños mayores y adultos con necesidades especiales. El cuerpo extraño se localiza con mayor frecuencia en el oído derecho (en diestros mano dominante).
Los objetos suelen ser inanimados e inertes como: trozos de goma de borrar, lápiz, cuentas o papel, entre otros. Menos frecuentes: pilas de botón e insectos.
Sarna o Escabiosis
Está producida por el ácaro Sarcoptes scabiei variedad hominis, que completa su ciclo vital en el humano y afecta selectivamente a la piel. Se trata de una ectoparasitosis relativamente frecuente, que se adquiere por contacto directo de piel con piel, a través de fómites (toallas, ropas y sábanas).
Aunque la infestación por los ácaros de la sarna no es una enfermedad potencialmente mortal, el prurito persistente, no controlable, puede alterar la calidad de vida de los pacientes; llega a ser tan intenso que con frecuencia mantiene a la víctima despierta por la noche. A menudo, se complica con una infección secundaria. La escabiosis es un problema frecuente de salud pública.
Presenta una mayor prevalencia en las comunidades pobres de los países en vías de desarrollo. El hecho de que se facilite su contagio entre las personas con contacto físico estrecho y regular, explica que sea mucho más común en grupos que viven hacinados, en condiciones higiénicas deficientes y situaciones de promiscuidad.
¿Que es la Otomicosis?
Sarna
El síntoma princeps de esta dermatosis es el prurito, con rasgos clínicos que lo hacen prácticamente inconfundible. La sarna es una dermatosis intensamente pruriginosa como consecuencia de la infestación y de una hipersensibilidad al ácaro.
El síntoma cardinal de la sarna es el picor, común en todos los pacientes. Suele iniciarse de forma insidiosa a los 15-20 días después del contagio (periodo de incubación), salvo en reinfestaciones, donde puede acortarse a 1-3 días. Paulatinamente, se va exacerbando y es difícil de controlar. La intensidad es máxima en la noche, al acostarse, no siendo extraño que llegue a producir insomnio.
Abarca todo el cuerpo con excepción de la cabeza y la espalda. Sin embargo, esto puede variar en el paciente inmunocomprometido y en los niños de corta edad, donde normalmente el prurito es más generalizado, con un rascado incontrolado e insatisfactorio.
Lesiones
- Lesiones directas: Aquellas producidas de forma directa por el ácaro. Las de mayor valor diagnóstico son los denominados “surcos acarinos”.
- Lesiones indirectas: Las producidas como una reacción cutánea a la presencia del ácaro y por los efectos lesivos del rascado. Encontramos pápulas, lesiones sobreelevadas y eritematosas de distribución bilateral, simétrica y generalizada.
En lactantes, afecta prácticamente a todo el cuerpo, pudiendo encontrarse lesiones en áreas muy típicas de este grupo de edad y evocadoras del diagnóstico, como son el cuero cabelludo y la planta de los pies y palmas de mano.