La confluencia en la cavidad oral de distintos especialistas (dermatólogos, otorrinolaringólogos, estomatólogos, cirujanos maxilofaciales y especialistas de digestivo) a menudo crea en el paciente, e incluso en el médico general, dudas acerca de las competencias de cada uno ante determinados problemas. La dermatología incluye las mucosas dermopapilares (las que tapizan cavidades en contacto directo con el exterior) entre los aspectos de los que debe ocuparse, y es el dermatólogo quien, por sus conocimientos en patología tumoral de la piel y anejos, quien mejor puede orientar respecto a la benignidad o malignidad de las lesiones tumorales de la mucosa oral.
Los problemas en la cavidad oral a menudo son vividos con gran ansiedad por los pacientes, que con frecuencia temen que se trate de lesiones malignas que llevan a un desenlace fatal tras una progresión penosa de la enfermedad. Por ello incluiremos en este trabajo algunos cuadros no propiamente tumorales, pero que por sus características son motivo de cancerofobia o que, con cierta frecuencia, nos remite el médico de familia para descartar malignidad.
Características Generales de las Lesiones Benignas de la Mucosa Oral
Aunque en ocasiones es imprescindible el estudio histopatológico, en un alto porcentaje de casos la clínica permite diferenciar claramente las lesiones benignas de los procesos malignos más frecuentes en esta localización, el carcinoma epidermoide, o de otros como el melanoma, el angiosarcoma o el linfoma. El conocimiento de sus características permite tranquilizar de forma rápida al paciente, evitándole mantener el estado de preocupación importante que suelen comportar las lesiones orales.
Las características clínicas diferenciales fundamentales de las lesiones benignas de la mucosa oral respecto a las malignas se exponen en la tabla I, y en líneas generales son lógicamente las mismas que en cualquier otra zona. Deben establecerse en todos los casos mediante la anamnesis y la exploración física, tratando de recoger la información referente a todos los aspectos que se indican en la tabla II.
Por tratarse de una cavidad no visible de ordinario, salvo por un examen dirigido a este fin y a menudo inducido por alguna molestia o sensación especial cuando las lesiones alcanzan un cierto tamaño o causan alteraciones de la superficie, con frecuencia es imposible determinar el tiempo de evolución de una tumoración, ya que puede haber estado presente durante mucho tiempo sin que el paciente la haya detectado.
La localización de la lesión es importante, dadas las diferentes características y estructuras existentes en las distintas zonas de la cavidad oral. La mucosa que tapiza las paredes de la cavidad oral presenta glándulas salivales menores, pero es distinta la fibromucosa, con epitelio más fino y lámina propia más densa que la mucosa yugal del paladar blando y endolabial, que tiene más capas de células claras sin queratinización y tejido fibroso laxo. Los labios están recubiertos por una semimucosa con cierto grado de queratinización. La lengua es un órgano muscular muy irrigado y presenta en su dorso las papilas filiformes y fungiformes, limitadas posteriormente por la V lingual dibujada por las papilas caliciformes. En la zona posterior de sus caras laterales conviene recordar la presencia de tejido linfático que forma parte del anillo de Waldeyer y cuya inflamación en ocasiones puede hacer pensar en una lesión tumoral, y en la cara ventral la plica fimbriata, venas del plexo sublingual e inserción del frenillo. El suelo de la boca es asiento frecuente de lesiones malignas, en especial de carcinoma epidermoide en pacientes fumadores y bebedores, que no debe confundirse con estructuras anatómicas propias de la zona como la plica sublingual y la desembocadura de los conductos de Blandin-Nuhn de las glándulas sublinguales en la base del frenillo.
Es fundamental la exploración minuciosa de toda la mucosa oral, para lo que es imprescindible disponer de una luz que pueda iluminar esta cavidad, generalmente una simple linterna. Debe establecerse el color y las características de la superficie de la lesión en relación con las propias de la zona de la mucosa donde asienta. El raspado con un depresor muestra el carácter desprendible o no en las lesiones blancas e inmediatamente debe palparse la lesión para apreciar su consistencia blanda, semielástica o dura, su buena o mala delimitación y la infiltración del tejido circundante. Ante cualquier lesión de la mucosa oral, siempre debe realizarse también la exploración de los ganglios en las zonas submentoniana, submandibular, preauricular y retroauricular y las cadenas cervicales laterales y supraclaviculares.
Tipos de Tumoraciones Benignas de la Mucosa Oral
Las tumoraciones benignas que podemos encontrar en esta localización pueden provenir, lógicamente, de cualquiera de los componentes tisulares de la zona: epitelio, tejido conjuntivo, vasos, nervios, glándulas salivares y otros.
Proliferaciones Epiteliales
El epitelio oral puede proliferar inducido por diferentes agentes, sin que se la pueda considerar propiamente una tumoración, pero dando lugar a cuadros que debemos considerar en este trabajo, pues en ocasiones plantean diagnóstico diferencial con diversos tumores. Estas lesiones pueden deberse a agentes infecciosos de diverso origen (viral, micótico e incluso bacteriano), ser malformaciones névicas u obedecer a la presencia de componentes tisulares que no deberían estar en esta localización (tabla III).
Cuadros Inducidos por Agentes Infecciosos
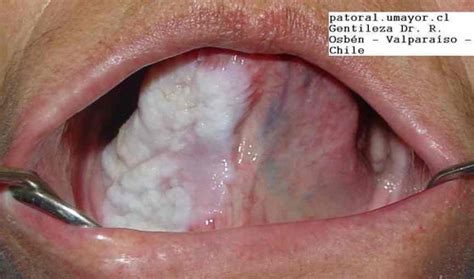
Papiloma. Este término, usado a menudo para designar histopatológicamente proliferaciones epiteliales benignas de causa imprecisa y en el lenguaje vulgar para la verruga plantar, debe reservarse para las lesiones debidas al virus del papiloma humano (VPH) en las mucosas, mientras que en la piel hablamos de verrugas. En esta localización pueden tener un carácter de transmisión sexual, y se aíslan los genotipos propios de las lesiones de la zona genital, o llegar a partir de lesiones cutáneas en los dedos por el hábito frecuente en los niños de morderse o chuparse las lesiones de los dedos. El desarrollo de lesiones malignas por genotipos oncogénicos es totalmente excepcional, al contrario de lo que ocurre en el cérvix uterino, y menos a menudo en la zona anogenital de pacientes generalmente inmunodeficientes. Clínicamente aparecen como lesiones exofíticas papilomatosas en cualquier localización de la mucosa oral, pero son más frecuentes en los labios y en la lengua (fig. 1). Suelen tener color blanquecino por la hidratación de la capa córnea. En ocasiones es necesario para el diagnóstico el estudio histopatológico, que muestra leve hiperqueratosis con paraqueratosis y acantopapilomatosis con vacuolización celular marcada en capas profundas del epitelio, pues en las mucosas es normal cierto grado en las capas altas.
Una forma especial de lesión por VPH es la denominada hiperplasia epitelial focal o enfermedad de Heck, ligada a los genotipos 13 y 32, en la que parece haber una base genética de predisposición, por lo que se ha descrito especialmente en niños indios americanos. Se presenta como pápulas sésiles, redondeadas u ovaladas y múltiples, llegando a producir un aspecto de empedrado.
Leucoplaquia oral vellosa. Es un proceso descrito por Greenspan en pacientes seropositivos, aunque se ha visto también en pacientes trasplantados sometidos a inmunosupresores e incluso en inmunocompetentes. La lesión no es una tumoración, pero puede plantear diagnóstico diferencial con una leucoplasia premaligna, puesto que se presenta como placas blancas asintomáticas con formaciones filiformes en su superficie, generalmente en las caras laterales de la lengua (fig. 2). A diferencia del Muguet, no se desprenden al raspar con el depresor y no hay infiltración. En la histología las formaciones vellosas aparecen como proyecciones hiperqueratósicas con paraqueratosis y cúmulos de gérmenes (a menudo Candida), en cuya base hay hiperplasia epitelial con balonización celular, como ocurre en algunos procesos virales. El papel causal del Herpesvirus tipo 5 (virus de Epstein-Barr) está avalado por estudios de inmunofluorescencia y de hibridación de ADN, aunque pueden intervenir otros agentes patógenos. Su tratamiento no es imprescindible, pero pueden utilizarse queratolíticos, y se ha visto su regresión con aciclovir sistémico.
Cuadros por infección candidiásica. Las formas hiperplásicas crónicas de candidiasis en pacientes diabéticos o con anemia ferropénica y en relación con prótesis dentarias, aparecen como placas blanquecinas con engrosamiento epitelial con presencia de cándidas en las capas superficiales. Dentro de este grupo se ha incluido también la llamada glositis romboidea mediana o losángica media en la zona central del dorso de la lengua, en la que se ha incriminado también una persistencia del tubérculo impar (fig. 3).
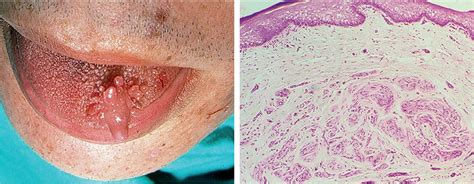
Papilitis foliada. Se debe a la inflamación de estructuras linfoides en la parte posterior de la cara lateral de la lengua. El paciente nota una alteración y en ocasiones sensibilidad en la zona, que muestra una superficie algo abollonada, con cierto empastamiento local (fig. 4). La localización y sus características generalmente permiten el diagnóstico y su resolución con tratamiento antibiótico y antiinflamatorio, sin necesidad de estudio histopatológico.
Alteraciones Epiteliales No Infecciosas
Nevo blanco esponjoso. Trastorno genético de las queratinas que se transmite de forma autosómica dominante. El cuadro suele empezar en la infancia con placas blanquecinas asintomáticas de consistencia elástica que presentan un desarrollo progresivo en la mucosa oral, y a veces también genital y esofágica. Se estabilizan en la pubertad y no tienen tendencia a malignizar. La histopatología muestra un epitelio acantósico con presencia en la zona alta de células claras con citoplasma amplio y sobre éstas una banda de células aplanadas (fig. 5).
Leucoedema. Se trata de una variante anatómica relativamente frecuente de la mucosa, especialmente en la raza negra, que afecta de forma difusa fundamentalmente a la mucosa yugal. Se debe al aumento del grosor del epitelio, que además presenta edema intracelular. Debe realizarse diagnóstico diferencial con el nevo blanco esponjoso, aunque hay datos que apuntan a que sean entidades relacionadas.
Mal de Fordyce. Es una alteración frecuente, especialmente en la semimucosa de los labios, y motivo frecuente de cancerofobia. Se presenta como lesiones blanquecinas milimétricas, generalmente múltiples, debidas a la existencia anómala de glándulas sebáceas en esta localización (heterotópicas) (fig. 6). No tienen ninguna tendencia a la malignización, pero en ocasiones se requiere su destrucción por motivos estéticos.

Lesiones melanocíticas benignas. En las mucosas no debe haber melanocitos habitualmente, pero no es extraño que pueda haberlos dando lugar a máculas parduscas de extensión variable que pueden ponerse de manifiesto en distintos momentos de la vida. El lentigo simple de mucosas es relativamente frecuente, especialmente en los labios, y tiene repercusión estética, aparte de causar preocupación por temor a la malignidad. En la mucosa yugal puede ocurrir como rasgo racial entre los gitanos, y debe distinguirse de otras pigmentaciones por amalgamas, medicamentos, etc. Los nevos en la mucosa oral son raros, pero pueden presentarse. La mayoría son de tipo intradérmico y se localizan en la mucosa yugal, seguidos por los nevos azules, que predominan en el paladar duro.
Proliferaciones del Tejido Conjuntivo
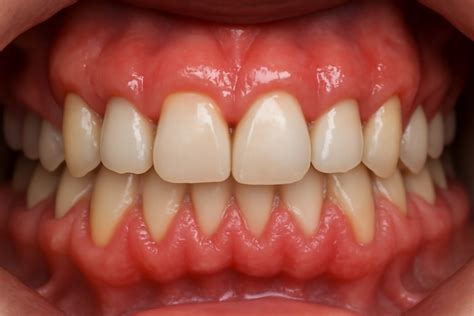
Fibromas. Los auténticos fibromas son poco frecuentes en la boca. Las lesiones que suelen designarse con ese nombre y constituyen las formaciones benignas más comunes de la mucosa oral no son auténticos tumores. Se tratan en realidad de hiperplasias fibrosas, con proliferaciones de fibroblastos y depósito de haces de colágeno debidos a la irritación mantenida o al mordisqueo de la mucosa. Clínicamente aparecen como lesiones ovaladas, sésiles o pediculadas de crecimiento lento recubiertas por mucosa normal, blanquecina o algo papilomatosa o inflamada (fig. 7). Pueden aparecer en cualquier lugar de la mucosa oral, aunque son más frecuentes en la lengua o zonas sometidas a estímulos irritativos o traumáticos. El tiempo necesario para el desarrollo de estas lesiones generalmente es largo pero, como ya se ha indicado, a menudo el paciente desconoce su evolución y consulta de forma urgente cuando las detecta.
Procesos Fibrosos con Aspecto y Localización Particulares
En relación con el tejido conjuntivo, pero con peculiaridades debidas a su localización se consideran cuatro procesos:
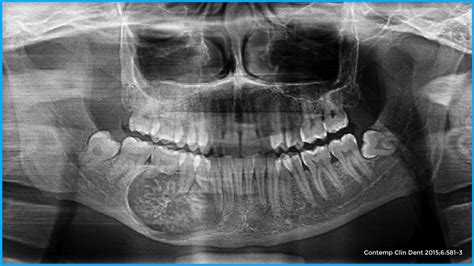
Hiperplasia gingival. No es propiamente una tumoración, pero puede llegar casi a ocultar los dientes (fig. 8). Presenta un aumento de las fibras colágenas y puede ocurrir sin una causa conocida o inducida por medicamentos, especialmente antiepilépticos (fenitoína) y ciclosporina, pero también verapamilo, nifedipino, diltiazem y otros muchos. Conviene diferenciarla también de la fibromatosis gingival hereditaria, los infiltrados en el curso de una leucemia y la hiperplasia gingival por falta de cuidados en la zona.
Morsicatio bucarum. Consiste en la presentación de una zona sobreelevada en la mucosa geniana de ambas mejillas a nivel de la línea de cierre de la dentadura. Es el roce de los dientes, que a menudo se ven perfectamente marcados en la zona, lo que causa esta alteración inicialmente edematosa, pero que después se fibrosa y estabiliza.
Diapneusia bucal. Es también una alteración de naturaleza hiperplásica que se presenta como un nódulo hemiesférico recubierto de mucosa normal, generalmente a nivel de la cara interna de las mejillas. Se produce por succión a través de un espacio en la dentadura, que al principio produce una sobreelevación de consistencia edematosa y posteriormente se organiza y endurece.
Épulis. Con ciertas peculiaridades, y en estrecha relación con su localización dentro de la cavidad oral.
Quistes Cutáneos
Se define quiste epidérmico a una cavidad de contenido líquido o semisólido, revestida por epitelio. Su apariencia clínica no es específica, por lo que su diagnóstico de certeza es estrictamente anatomopatológico.
- Quiste epidérmico o infundibular (QE): También llamado “de inclusión”. Se trata de una formación quística originada de la porción infundibular de la unidad pilosebácea. Son los más comunes (80 %). Se localizan sobre todo en la cara, el cuello, el tórax y la espalda. También pueden surgir como consecuencia de algún traumatismo en las partes acras. Epitelio: escamoso estratificado con presencia de capa granulosa. Pared: desprovista de elementos.
- Quiste de milium: Es igual que el anterior pero de menor tamaño, localizado en la superficie de la dermis.
- Quiste pilar: También llamado triquelemal, es el segundo en frecuencia. Se localiza la mayoría de las veces en el cuero cabelludo y tiene un claro componente hereditario.
El quiste epidérmico es una cavidad unilocular redondeada, cubierta por epitelio poliestratificado. En su interior aparece un cúmulo de queratina en láminas.
Una vez identificadas las lesiones, se procede a aplicar el protocolo de atención en Cirugía Menor, con el consentimiento informado firmado por el paciente o responsable legal. En el medio en el que se realiza la intervención se deben mantener las recomendaciones de asepsia, antisepsia, esterilización y desinfección. Para ello se utilizará material estéril (batas de un solo uso, guantes quirúrgicos, paño quirúrgico fenestrado, material fungible y no fungible…). Sobre la superficie a intervenir se aplica un antiséptico (povidona yodada) de forma amplia (Fig. 2). Se comienza marcando con rotulador quirúrgico sobre la superficie de la piel las líneas sobre las que vamos a incidir teniendo en cuenta las líneas de tensión de Langer4; en este caso se trata de una localización de riesgo, pero para que esto ocurra hay que ir a planos profundos. El cuello es una de las zonas de riesgo descrita por Seckel5, concretamente como zona 1, que corresponde al nervio auricular mayor cuando emerge de la profundidad del esternocleidomastoideo. Antes de anestesiar hay que preguntar o tener registradas posibles alergias. A continuación, se infiltra el anestésico perilesionalmente, en forma de rombo; el más utilizado en nuestro medio es la mepivacaína, que en caso de alergias se sustituye por lidocaína. Se remite la pieza a anatomía patológica (Fig. 3) para el diagnóstico definitivo. Resultado estético (Fig.
El informe de anatomía patológica era idéntico en las dos muestras, por lo que solo hacemos mención a la lesión superior: “formación quística de 12 mm de máximo diámetro que al corte presenta abundante material pastoso de coloración blanco-amarillenta; la formación descrita presenta un epitelio plano poliestratificado queratinizado; se observa capa granulosa.
Nevos
Aunque no existe una definición universalmente aceptada para el concepto de nevos, se utiliza el término para designar una malformación no hereditaria, circunscrita, secundaria a una alteración del desarrollo em brionario. Coloquialmente se conocen como «lunares», «manchas de nacimiento» o «antojos» (fig. 3). Los nevos pueden hallarse presentes desde el nacimiento (nevos congénitos) o pueden aparecer a lo largo de la vida (nevos adquiridos).

Existe gran cantidad de clases de nevos que han sido clasificados en tres tipos: los ne vos de células pigmentarias, los nevos nevocíticos o nevos celulares y los nevos organoides (tabla 1).
Nevos de Células Pigmentarias o Melanocíticos
Se caracterizan por presentar un mayor número de melanocitos epidérmicos o dérmicos y/o una actividad aumentada de éstos. Se presentan como áreas circunscritas de hiperpigmentación. En la cara, los más frecuentes son los lentigos simples, que son pequeñas áreas maculares hiperpigmentadas de 3-5 mm que pueden presentarse por todo el tegumento cutáneo. El término lentiginosis se utiliza para designar la situación en la que existe un gran número de lentigos; son ejemplos de lentiginosis el síndrome de Peutz-Jeghers, el síndrome de Leopard, etc.
Nevos nevocíticos: Son aquellos que están formados por un tipo especial de células (los nevocitos) que poseen también la capacidad de producir pigmento, por lo que algunos autores no hacen distinción con el grupo anterior y los consideran melanocíticos. Pueden ser congénitos o adquiridos, y son los que habitualmente conocemos con el nombre de nevos.
Los nevos pigmentocelulares congénitos tienen una mayor tendencia a la malignización que los adquiridos. Se subclasifican en grandes (más de 20 cm de diámetro o más de 10 cm2 de superficie), los medianos (entre 1,5 y 19,9 cm de diámetro) y los pequeños (con diámetro menor de 1,5 cm). En cuanto al porcentaje de malignización se considera que un 13% de melanomas se asocia a nevos, y que el 0,6% de los congénitos acaba en melanoma. El principal factor de riesgo de los nevos congénit...