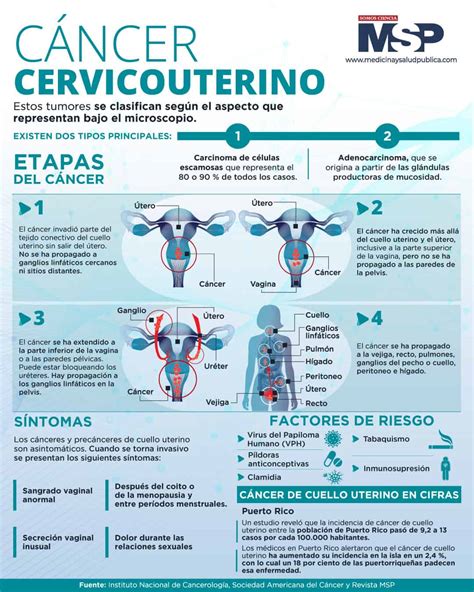
Los virus del papiloma humano (VPH), o papilomavirus, son un grupo de más de 100 tipos de virus. Entre los más de 100 tipos de VPH, más de 30 pueden transmitirse de una persona a otra por medio de contacto sexual. El Virus del Papiloma Humano (VPH) es la ITS más común en todo el mundo, se calcula que el 91% de los hombres y el 85% de las mujeres que tienen prácticas sexuales se expondrán a él, por lo menos, una vez en la vida.
Aunque sean transmitidos por contacto sexual, los médicos no pueden decir con certeza cuándo ocurrió la infección. En el post de hoy nos vamos a ocupar de esta ITS causada por un virus que tiene alrededor de 180 cepas diferentes, de las cuales 60 pueden producir lesiones en la zona genital y distintos tipos de cánceres. Es cierto también, que, en la mayoría de los casos, esta infección es controlada por el sistema inmunitario y no genera ningún problema de salud.
Los VPH pueden causar las verrugas comunes que crecen en las manos o en los pies y son diferentes de los que causan tumores en la garganta o en el área genital. Algunos tipos de VPH están relacionados con ciertos tipos de cáncer. Los VPH también pueden causar lesiones planas anormales en el área genital y en el cuello del útero o cérvix (la parte inferior del útero que se extiende a la vagina). Los VPH se consideran ahora como la causa principal de cáncer cervical.
En 2006, el cáncer cervical afectó a cerca de medio millón de mujeres en el mundo, y se cobró 250 000 vidas. Los estudios sugieren también que los VPH pueden desempeñar un papel en los cánceres de ano, vulva, vagina y algunos cánceres de orofaringe (la parte central de la garganta que incluye el paladar blando, la base de la lengua y las amígdalas).
De acuerdo con los genotipos las cepas van de menor a mayor gravedad. Las de bajo riesgo comprenden los números 6,11,40,42,43,44,54,61,70,72,81 y los considerados de alto riesgo (pueden causar cáncer cervical, de boca, de lengua, de garganta, de pene y ano) son: el 16,18,31,33,35,39,45,51,52,56,58,59,68,73 y 82.
Tipos de VPH: Alto y Bajo Riesgo
Algunos tipos de virus del papiloma humano se conocen como virus de «bajo riesgo» porque rara vez se convierten en cáncer. Los VPH que tienen más probabilidades de convertirse en cáncer se conocen como virus de «alto riesgo».
Tanto los virus de alto como los de bajo riesgo pueden causar el crecimiento de células anormales, pero generalmente sólo los tipos de VPH de alto riesgo pueden resultar en cáncer. Los VPH de alto riesgo que se transmiten por contacto sexual son los tipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 69 y posiblemente algunos otros. Los tipos 16 y 18 son responsables del 70% de los cánceres de cuello de útero.
Cuando oímos hablar de infección por VPH popularmente se relaciona con cáncer, pero según lo comentado previamente no necesariamente es así. Papilomatosis vestibular (a pesar de su nombre no es causada por el virus del Papiloma), es una condición absolutamente benigna, una variante de la normalidad en la que se observan unas pequeñas proyecciones filiformes múltiples en la mucosa de la vulva.
Verrugas Genitales
Algunos tipos de VPH pueden producir verrugas en los genitales, en el ano, o cerca de éstos. Las verrugas genitales (técnicamente conocidas como condiloma acuminado) están relacionadas generalmente con dos tipos de virus del papiloma humano, el VPH-6 y el VPH-11. Las verrugas pueden aparecer varias semanas después del contacto sexual con una persona que esté infectada con VPH, o tras varios meses o años; o, tal vez, puede que nunca aparezcan.
Las verrugas son formaciones cutáneas sobreelevadas sobre la piel, de diferentes formas, coloraciones y tamaños. Pero no todas las formaciones exofíticas de la piel son verrugas ni todas las verrugas son de transmisión sexual. Desde el punto de vista dermatológico denominamos verruga a una lesión cutánea causada por alguno de los Virus del Papiloma Humano.
Las verrugas comunes o vulgares están causadas por los tipos 1,2, 4 y 7. Las verrugas genitales las causan son el 6 y el 11. Estas son las que se consideran de transmisión sexual pues el contagio se ha producido por contacto con una piel infectada en la zona genital. Se puede transmitir la infección incluso cuando no hay signos visibles de verrugas.
Las verrugas genitales causadas por los serotipos de VPH 6 y 11 suelen encontrarse en la piel o mucosa de la vulva, glande, periné o zona perianal, y se pueden localizar también en la mucosa oral por relaciones sexuales orogenitales. Suelen tener un contorno irregular, de consistencia dura, color variable rosado o blanco, a veces marrón, lesiones múltiples aisladas o confluyentes.
Factores de Riesgo y Transmisión
Tener muchas parejas sexuales es un factor de riesgo para la infección por VPH. Se considera la enfermedad de transmisión sexual más frecuente, cerca del 80 % de la población sexualmente activa sufrirá una infección por algún tipo de VPH en algún momento.
Aunque la mayoría de las infecciones por VPH desaparecen por sí solas sin causar ninguna anormalidad, la infección por los tipos de VPH de alto riesgo aumenta la posibilidad de que anormalidades leves se conviertan en más graves o en cáncer cervical. Sin embargo, entre las mujeres que sufren cambios anormales en las células por un tipo de alto riesgo de VPH, solo un pequeño porcentaje presentaría cáncer cervical si no se extirparan las células anormales.
Los estudios sugieren que el hecho de que una mujer padezca cáncer cervical depende de una variedad de factores que actúan juntos con los VPH de alto riesgo.
Es una de las pocas infecciones que no está protegida completamente por el preservativo (pero si se usa correctamente hay menos posibilidades de exposición), se puede trasmitir incluso de manera asintomática por prácticas sexuales (anales, orales y vaginales) y también por contacto directo entre genitales. Si hay sintomatología se presenta a través de lesiones llamadas verrugas o condilomas.
Cuando nuestro sistema inmunológico no puede controlar al VPH las células pueden degenerar en cáncer, como sucede con el de cuello uterino, causado en el 93% del total, según la OMS, por los genotipos de alto riesgo. Generalmente en las situaciones que la infección persiste en el tiempo y nuestro sistema inmunitario no puede con ella es cuando pueden manifestarse las cepas más graves como las que producen el cáncer de cuello uterino.
Con menos probabilidades el VPH también puede producir cáncer de vulva, vagina, ano y pene y desarrollarse en zonas no genitales como la boca y la garganta.
El VPH se contagia con el contacto piel con piel durante las relaciones sexuales (no por fluidos). Es por esta razón que los preservativos no ofrecen el 100% de protección frente a esta infección. Para protegerte aún más de esta enfermedad, existen vacunas que previenen algunas cepas de VPH.
Síntomas del VPH
La mayoría de las infecciones de VPH aparecen sin síntomas, y desaparecen sin tratamiento alguno en el transcurso de unos pocos años. Pueden aparecer verrugas genitales o salir como pequeñas protuberancias o grupos de ellas en la zona genital de varios tamaños y formas.
En el caso del cáncer no aparecen síntomas hasta que no se está en un periodo muy avanzado. En el de cuello uterino los síntomas que se manifiestan son:
- Sangrado vaginal anormal
- Dolor en la parte inferior del abdomen, la pelvis, la espalda y las piernas
- Pérdida de peso
- Dolor durante la relación sexual
Diagnóstico del VPH
El análisis de las muestras de células cervicales o de cuello uterino es una forma efectiva de identificar los tipos de VPH de alto riesgo que pudieran estar presentes. Existe una prueba para VPH que se realiza en las mujeres que tienen un resultado ambiguo en la citología rutinaria.
Consiste en la búsqueda en las células del cervix de ADN viral de 13 tipos de VPH de alto riesgo que están relacionados con la presencia de cáncer cervical. Por medio de esta prueba se puede detectar los VPH aun antes de que se haya producido cualquier cambio visible conclusivo en las células cervicales.
La citología cervical es la forma estándar para identificar cualquier cambio celular del cérvix. Se realiza generalmente como parte de un examen ginecológico. Ya que la prueba de VPH puede detectar los tipos de VPH de alto riesgo en las células del cérvix, es necesario decidir qué mujeres con alteraciones citológicas necesitan exámenes adicionales, tales como la colposcopia y biopsia de cualquier área anormal.
(La colposcopia es un procedimiento en el que se usa un instrumento luminoso, de aumento, llamado colposcopio para examinar la vagina y el cérvix. La biopsia es la extracción de un pedazo pequeño de tejido para diagnosticarlo).
Es importante recordar que por el momento para los hombres no hay pruebas diagnósticas para detectar este virus y por eso en cuanto apareciera algún tipo de lesión en cualquier zona genital hay que acudir al médico.
Las verrugas genitales o condilomas habitualmente surgen como pequeñas protuberancias, solas o agrupadas en la zona genital o anal. Pueden ser pequeñas o grandes, planas o elevadas, o tener forma de coliflor. En general no producen síntomas, pero en ocasiones puede aparecer prurito, sangrado o dolor.
Con respecto a las mujeres sí hay pruebas de detección precoz del cáncer de cuello uterino mediante una citología y la toma de muestras de células (test Papanicolaou).
Tratamiento del VPH y las Verrugas Genitales
Aunque actualmente no hay una cura médica para la infección por los virus del papiloma, las lesiones y verrugas causadas por estos virus se pueden tratar. Los métodos más usados son la criocirugía (congelamiento que destruye el tejido), la escisión electroquirúrgica y la cirugía convencional. Tratamientos similares pueden usarse para las verrugas genitales externas.
Si bien no hay un tratamiento específico para el VPH sí hay alternativas para eliminar las verrugas mediante congelación, quemaduras o extirparlas de forma quirúrgica. En los casos de las cepas de alto riesgo lo fundamental es el diagnóstico precoz para prevenir el desarrollo de cáncer. Pero si no se ha podido evitar los especialistas médicos aplicarán el tratamiento que más convenga según el estadio en que se encuentre la alteración celular.
En cuanto al tratamiento con medicamentos para erradicar totalmente la infección del virus del papiloma en mujeres, no existe un tratamiento especifico. Para los condilomas o verrugas genitales existen fármacos o medicamentos aplicados localmente mediante pomadas, cremas, tinturas, etc. Deben ser indicadas o aplicadas por el ginecólogo/a y será este quien comprobará si estás curada.
Desgraciadamente, el VPH no tiene cura, pero sí remedio. Las cepas 6 y 11 de esta infección causan verrugas genitales que salen en grupo o por separado en la vulva, vagina o ano (solo en raras ocasiones dan problemas). Pueden desaparecer por sí solas o aumentar de tamaño. Este problema se puede solucionar a través de crioterapia, tratamiento tópico o con láser.
Prevención del VPH
Para aquellas personas que optan por ser activas sexualmente, una relación a largo plazo, mutuamente monógama con una pareja no infectada es la estrategia con más posibilidades de prevenir la infección genital de VPH. Sin embargo, es difícil determinar si la pareja que ha sido sexualmente activa en el pasado está infectada o no con el virus.
El uso del preservativo ha sido asociado con una tasa más baja de incidencia de cáncer cervical, por lo que es una buena forma de prevenir la infección por virus del papiloma humano.
La vacuna protege contra algunos tipos de virus del papiloma humano que pueden producir cáncer del cuello uterino, verrugas genitales y alteraciones precancerosas del cuello uterino. Así, protege contra los tipos 6, 11, 16 y 18 del VPH y podría generar inmunidad cruzada contra otros serotipos oncogénicos. Si ya se contrajo la infección antes de ponerse la vacuna, ésta no protegerá del virus. No tiene efecto curativo, sólo preventivo.
Existen algunas vacunas, como la Gardasil 9, que nos protege de los siguientes genotipos: 6, 11, 16, 18, 31, 33, 45, 52 y 58. Lo ideal es aplicarla en niñas y niños entre los 12 y 13 años, antes del inicio de la vida sexual.
El preservativo como método anticonceptivo de barrera es el más recomendable para pre- venir la transmisión del VPH y los condilomas. Sin ninguna duda, el mejor método de prevención de la infección es la adminis- tración de vacunas frente al VPH. Con- cretamente, las vacunas que contienen los tipos de VPH 6 y 11. Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
Es esencial el uso del preservativo para evitar la infección del VPH. En cambio, en el cáncer del cuello uterino la prevención se basa en una vacuna, que es altamente eficaz. También se realiza un cribado periódico mediante una citología cervical (prueba de Papanicolau).
La mejor manera de prevenir la aparición de verrugas genitales es la vacunación contra el virus del papiloma humano (VPH) antes del inicio de la vida sexual. Esta protección sólo ha estado demostrada para aquellas personas que no se hayan contagiado. Sin esta vacunación, el único método con garantía total y absoluta de evitar la infección es la abstinencia sexual.
El uso del preservativo masculino y/o femenino es una medida excelente para prevenir un gran número de enfermedades e infecciones de transmisión sexual.
Recuerda, este artículo tiene un fin divulgativo y no sustituye la consulta médica.