La psoriasis es una enfermedad crónica de la piel que provoca la formación de placas secas, enrojecidas y escamosas que suelen aparecer en los pies y otras zonas del cuerpo. Un 3% de la población mundial padece esta afección. La psoriasis se relaciona con las enfermedades autoinmunes y, en numerosos casos, ni siquiera está diagnosticada. Por ello, en este artículo te damos algunos consejos prácticos para mantener la salud y el confort en los pies afectados por esta condición.
Fuente: clinicbarcelona.org
¿Qué es la Psoriasis Plantar?
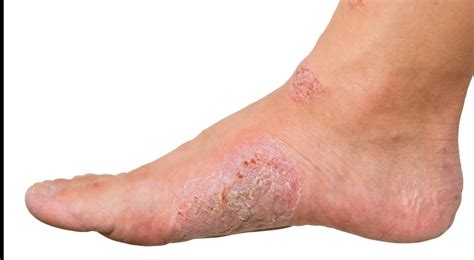
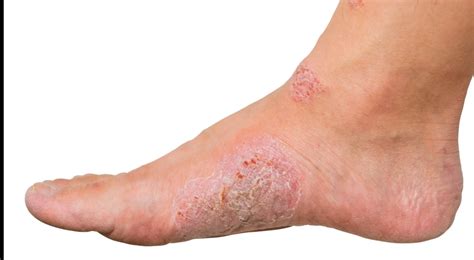
La psoriasis plantar o palmoplantar es una afectación cutánea que ocurre en las manos y en los pies. Provoca parches de piel escamosa y descolorida. En este artículo nos centraremos en la psoriasis plantar. Hablaremos de sus causas más comunes, síntomas y daremos respuesta a cómo tratar la psoriasis en la planta del pie. ¿Quieres conocer algunos remedios naturales para la psoriasis plantar? La psoriasis es una afectación cutánea amplia que provoca inflamación en la piel y causa descamación.
La psoriasis es una enfermedad inflamatoria crónica autoinmune que afecta a la piel y a las articulaciones, caracterizada por una fuerte proliferación e incompleta diferenciación de los queratinocitos. Histopatológicamente la epidermis está engrosada debido a la elongación y al engrosamiento de las crestas epidérmicas, y por un marcado infiltrado inflamatorio.
Su presentación más común es en forma de placas eritematodescamativas crónicas que afectan principalmente a codos, rodillas y cuero cabelludo, aunque existen diversas formas clínicas en las que también se ven afectadas, además de la piel, las uñas y las articulaciones. La prevalencia de psoriasis es variable, estimándose que afecta el 2-4% de la población occidental.
A principios de siglo, en España la prevalencia era del 1,4% con mayor afectación en personas de entre 20 y 50 años; más recientemente se han registrado cifras ligeramente superiores (2,3%), atribuibles a un mejor conocimiento y diagnóstico de la enfermedad.
El tratamiento ideal debe conseguir y mantener a largo plazo una afectación leve, localizada y controlable con medicación tópica. Hoy en día la elección del fármaco y su pauta de administración se realizan de forma individualizada atendiendo a las características de cada paciente, sabiendo que las lesiones en zonas visibles y de mayor gravedad afectan de manera considerable su calidad de vida.
Causas de la Psoriasis Plantar
La principal causa de la psoriasis plantar es un sistema inmunológico hiperactivo. Cuando una persona padece psoriasis, su sistema inmunológico confunde las células sanas de la piel con invasores extraños. Como resultado, hace que las células se dividan y se repliquen demasiado rápido. Entre sus causas encontramos la influencia genética. Esto significa que tendremos una mayor predisposición a padecerla si nuestros familiares la han tenido.
Se desconoce la causa exacta, pero se sabe que suele desencadenarse debido a una combinación de factores genéticos y ambientales. Si se presenta dicha tendencia, es importante prestar atención a estos cinco factores:
- Traumatismos: Una herida o rasguño puede desencadenar el problema.
- Infecciones: Las infecciones pueden provocar esta patología, especialmente las infecciones orofaríngeas. Por ejemplo, las faringitis agudas pueden desencadenar psoriasis.
- Factores endocrinos: Las terapias con hormonas o con corticoides pueden ser un factor desencadenante de la enfermedad.
- Factores psicológicos: El estrés puede hacer detonar la psoriasis y, sobre todo, provocar brotes en pacientes que ya la padezcan.
- Medicación: Dependiendo del estadio en el que se encuentre el paciente, el uso de algunos medicamentos favorece el fenómeno del efecto rebote, es decir, se cura la lesión pero reaparece con más gravedad en un futuro.
Síntomas de la Psoriasis Plantar
Los síntomas de la psoriasis plantar son diferentes para cada tipo. Los síntomas que indican psoriasis en los pies pueden variar dependiendo de la persona, pero los más frecuentes son:
- Enrojecimiento de la piel y aparición de manchas rojas o escamas.
- Dolor y molestias.
- Pies hinchados y ardor en la zona.
- Talones secos y agrietados que incluso pueden llegar a sangrar.
- Descamación de los pies.
- Rugosidad al tacto.
Las manchas de psoriasis son variables, desde unos pocos puntos de escamas hasta manchas que abarcan zonas muy grandes.
Tipos de Psoriasis
Existen diferentes manifestaciones de esta enfermedad, así como distintos tipos de clasificación según la gravedad (leve, moderada o grave) y según la forma y patrón de las escamas (placas, pliegues, gotular, eritrodérmica, pustular, etc.).
La psoriasis es una enfermedad crónica de la piel que se caracteriza por la aparición de zonas enrojecidas y escamosas.
- Psoriasis en placas: es la manifestación más frecuente. Es el más común y puede presentarse en cualquier parte del cuerpo, incluyendo los pies.
- Artritis psoriásica: los parches aparecen en las articulaciones. En algunos casos, afecta también a las articulaciones del pie, provocando dolor, rigidez y limitación del movimiento.
- Psoriasis pustulosa palmoplantar: es la que aparece únicamente en las plantas de manos y pies. Afecta específicamente a las palmas de las manos y a las plantas de los pies, pudiendo dificultar actividades cotidianas como caminar. Destaca la presencia de ampollas de pequeño tamaño, grietas, enrojecimiento y picazón o ardor.
- Psoriasis ungueal: aparece en las uñas y las vuelve blandas y quebradizas. Las uñas son más vulnerables a las infecciones por hongos u onicomicosis y a desarrollar otros problemas como la uña incarnada. La psoriasis ungueal puede afectar a una sola uña o a las de todos los dedos de los pies. En lesiones graves puede perderse la uña por completo.
Desde el punto de vista podológico, las que más nos interesan son estas tres categorías:
1. Psoriasis en la piel
La psoriasis en la piel de los pies es más fácil de tratar que en las uñas, ya que la vía tópica dérmica de absorción es más rápida, al igual que la regeneración de la piel (el crecimiento de las uñas es más lento).
El tratamiento ideal son las fórmulas magistrales y cremas recomendadas por el profesional. A su vez, se aconseja visitar al podólogo para hacer sesiones de quiropodia y eliminar el exceso de queratina en la piel, obligando al fármaco tópico a penetrar antes.
2. Psoriasis en las uñas
Las afecciones ungueales son muy incómodas ya que las uñas se vuelven blandas, quebradizas y arenosas.
El tratamiento es paliativo. No se ataja el problema de raíz, sino que se intentan atenuar los signos y síntomas a través de fórmulas magistrales elaboradas en farmacias con corticoides o derivados de la vitamina D.
Solo un 5% de la población presenta exclusivamente psoriasis ungueal. Es especialmente frecuente, hasta en el 80% de los casos, entre las personas con artritis psoriásica cuando ésta afecta a las articulaciones de los dedos de los pies y de las manos.
En los casos de psoriasis ungueal es muy importante conocer la historia clínica de cada paciente para detectar los antecedentes y su predisposición genética. Tanto en las afecciones en las uñas como en las de la piel se pueden tomar medicamentos vía oral, pero es mejor empezar por algo tópico.
Es muy importante no confundir la psoriasis ungueal con los hongos en las uñas, para evitar falsos diagnósticos. Existen diferentes tipos de onicomicosis dependiendo de la zona de la uña afectada (distal, proximal, superficial, etc.), el tipo de hongo que se instaure (dermatofitos, cándidas, etc.) o si es consecuencia de otra lesión (onicolisis por microtraumatismos, psoriasis, etc.).
Es esencial visitar al podólogo para diferenciar los hongos de las uñas de la psoriasis ungueal, con el objetivo de llevar a cabo el tratamiento adecuado y corregir el problema a tiempo.
3. Problemas en las articulaciones
En las afecciones articulares es indispensable el uso de fármacos orales, fisioterapia y terapias físicas. Realizando estiramientos y movimientos pasivos se puede evitar la rigidez de las articulaciones, según aconseje el profesional médico.
Tratamientos para la Psoriasis Plantar
El tratamiento para la psoriasis en manos y pies suele incluir una combinación de diferentes herramientas terapéuticas que podrán variar según cada caso concreto.
- Medicamentos tópicos como cremas con corticosteroides o calcipotrieno.
- La terapia con luz se aplica en la psoriasis plantar moderada-grave y requiere de sesiones repetidas.
- Según el estudio 📚 “Palmoplantar psoriasis”, el tratamiento sistémico de primera línea incluye acitretina en dosis de 10 mg a 50 mg por día, observándose un efecto máximo entre 3-6 meses después del inicio del tratamiento.
Recuerda que los tratamientos sistémicos afectan a todo el cuerpo.
- Infliximab: un anticuerpo monoclonal con potente acción antiinflamatoria. Al comenzar el tratamiento es posible sentir un alivio inmediato de la picazón de la piel.
En placas: se trata por vía tópica con cremas, que deben ir acompañadas de sesiones de quiropodia en consulta.
Artrítica: en este caso se recurre a fármacos modificadores de la enfermedad.
Pustulosa palmoplantar: se trata con medicamentos tópicos, medicación sistémica para el funcionamiento general del cuerpo y terapia con luz.
El tratamiento de la psoriasis debe ser siempre multidisciplinar, con el dermatólogo como especialista principal.
Remedios Naturales y Cuidados Adicionales
10 Tratamientos Naturales Para la Psoriasis
Es imprescindible escoger los productos y la temperatura adecuados.
- Agua de mar hipertónica en spray: SKIN HEALTH de Quinton Biotech Labs, spray de agua de mar dermatológico, aporta numerosos beneficios a la piel debido a su rica composición de minerales como el magnesio, el sodio, el calcio, entre otros.
- Vinagre de manzana: Aplicar directamente sobre la piel o diluir a partes iguales con agua. Se recomienda aplicar primero una pequeña cantidad sobre la piel para conocer cómo reacciona.
- Vitamina D: la exposición al sol es muy importante para el funcionamiento de nuestro organismo. La exposición a la luz solar ayuda a mejorar la apariencia de las placas psoriásicas en la piel, ya que se activa el metabolismo de la vitamina D. Por eso, durante el verano los pacientes mejoran.
La hidratación es esencial para reducir la sequedad y las escamas características de la psoriasis. Es importante utilizar cremas o lociones emolientes específicas para pieles sensibles y con psoriasis, preferiblemente sin fragancias ni aditivos que puedan causar irritación.
Los baños de pies en agua tibia con un poco de sal marina ayudan a suavizar la piel y eliminar escamas sin necesidad de frotar, lo que podría dañar la piel sensible. Se recomienda sumergir los pies durante unos 15 minutos, evitando el agua caliente que podría empeorar la irritación.
Un calzado adecuado es clave para evitar la fricción y la acumulación de humedad en los pies. Se recomienda optar por zapatos amplios, que no aprieten, y de materiales transpirables, como la piel natural.
Es común que aparezcan durezas en los pies con psoriasis, pero es fundamental evitar el uso de callicidas u otros productos químicos agresivos. Estos pueden irritar aún más la piel y agravar la condición.
Pustulosis Palmoplantar (PPP)
La pustulosis palmoplantar, también llamada pustulosis palmaris et plantaris (PPP), es una afección inflamatoria de la piel, crónica y no contagiosa poco frecuente, con una prevalencia estimada del 0,050% al 0,12%. Es una forma localizada de psoriasis pustulosa, y se caracteriza por la aparición reiterada de pústulas estériles dolorosas -pequeñas lesiones cutáneas que contienen pus- principalmente en las palmas de las manos y las plantas de los pies.
Aunque el área de afectación suele ser limitada, la PPP puede tener un impacto significativo en la calidad de vida y puede interferir en las actividades diarias de los pacientes, como caminar, trabajar o dormir.
Actualmente se desconoce la causa de la pustulosis palmoplantar, pero la hipótesis es que se trata de un trastorno de las glándulas sudoríparas ecrinas, que son más numerosas en las palmas de las manos y las plantas de los pies, y que es probable que en su desarrollo intervenga una combinación de factores genéticos (en concreto, una mutación en el gen IL36RN que aparece en alrededor del 5% de los pacientes con PPP), autoinflamatorios y ambientales.
En este sentido, esta enfermedad está fuertemente asociada al tabaquismo: la mayoría de los pacientes fuman o han fumado en el pasado (con una estimación del (65-90%). La aparición de pústulas en las palmas de las manos y las plantas de los pies suele ser el síntoma más prevalente de la pustulosis palmoplantar.
El diagnóstico suele ser fácil de realizar por los profesionales sanitarios mediante un examen visual.
La pustulosis palmoplantar no tiene cura, y su tratamiento es difícil, ya que actualmente no existe ningún tratamiento aprobado específicamente para esta enfermedad en EE. UU. o la UE. Sin embargo, existen varios tratamientos que pueden ayudar a aliviar sus síntomas.
- Corticosteroides tópicos: El uso de cremas y pomadas con corticoides tópicos, que son agentes antiinflamatorios, puede ser útil para tratar la enfermedad.
Diferencias entre Eczema y Psoriasis
El eczema y la psoriasis son dos patologías muy diferentes. La presencia de eczema implica una inflamación de la piel, reconocible por la aparición de placas rojas acompañadas de picor.
- Atópico: provocado por una reacción anormal de la piel a su entorno.
La psoriasis se manifiesta con placas de un color rojo más intenso y contornos más nítidos. Para determinar si se trata de una afección u otra, el profesional sanitario examinará los signos visibles y realizará una correcta entrevista con el paciente para detectar los posibles factores desencadenantes.
En el caso del eczema, el picor se trata con corticoides locales en forma de cremas. En el caso de la psoriasis, también se recurre al uso de corticoides locales para paliar la inflamación y el picor de la piel.
Fuente: podoactiva.com
Consejos Adicionales y Prevención
Para finalizar el artículo, recopilamos varias recomendaciones para reducir el impacto de la psoriasis:
- Reducción del estrés.
- Alimentación: Una buena dieta con alimentos saludables para los pies, ricos en omega-3 (como salmón, atún blanco, nueces, lino, semillas de chía y de cáñamo, etc.), frutas y verduras con coloración y betacarotenos (espinacas, zanahorias y arándanos).
- Estudio biomecánico de la pisada: Puede ayudarnos a evitar, en la medida de lo posible, el avance de la artritis psoriásica. Es conveniente realizar un estudio biomecánico de la pisada para intentar disipar todas las cargas y que las articulaciones sufran en menor medida.
- Quiropodia: Es recomendable acudir a sesiones de quiropodia (tratamiento podológico para tratar callos, durezas y alteraciones en las uñas de los pies) cada dos o tres meses.
Con estos sencillos cuidados, es posible aliviar los síntomas de la psoriasis en los pies y mejorar su bienestar general.
¿Es Contagiosa la Psoriasis Plantar?
No, la psoriasis en la planta de los pies no es contagiosa.
Conclusión
La psoriasis no tiene cura, pero sí puede prevenirse y tratarse. La mejor recomendación que podemos hacerte respecto a la psoriasis en los pies es que acudas a consulta podológica.
Cuidar los pies de forma regular es esencial cuando existe un diagnóstico de psoriasis.