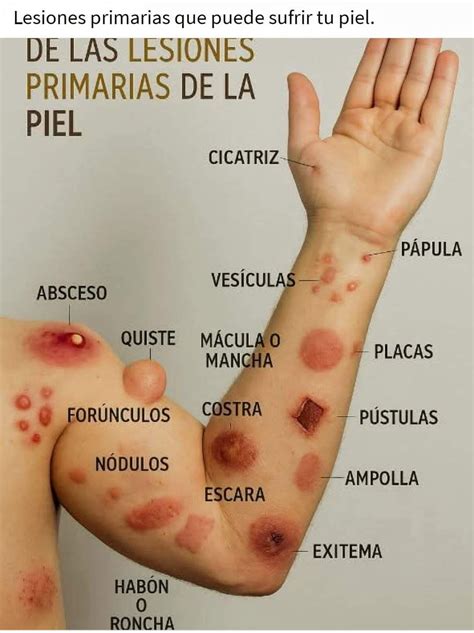
Las verrugas y los lunares son dos tipos de lesiones cutáneas comunes que a menudo se confunden. Aunque ambos pueden parecer similares a simple vista, tienen características distintas y requieren enfoques diferentes para su manejo y tratamiento. Conocer la diferencia entre verrugas y lunares es esencial para su identificación y tratamiento adecuados.
¿Qué son los lunares y las verrugas?
Los lunares, también conocidos como nevus, son crecimientos de células pigmentadas en la piel llamadas melanocitos. Las verrugas son pequeñas protuberancias en la piel causadas por el virus del papiloma humano (VPH).
Características de los Lunares
- Pueden ser planos o elevados.
- Varían en color desde marrón claro hasta negro.
- La mayoría se desarrollan en la infancia y adolescencia y cambian poco con el tiempo.
Es crucial conocer cuándo es necesario buscar atención médica. Los lunares son crecimientos de melanocitos y no son contagiosos, mientras que las verrugas son causadas por infecciones virales y son contagiosas.
Melanoma: Un Cáncer de Piel Peligroso
El melanoma cutáneo, conocido también como melanoma maligno, es un cáncer que se origina en los melanocitos, que son las células que dan color a la piel a través de la producción de melanina. Esta producción de melanina es un mecanismo de defensa de la propia piel ante el sol y sus radiaciones.
El melanoma puede aparecer en cualquier parte de la piel, especialmente en el pecho y la espalda en el caso de los hombres; y en las piernas, en el caso de las mujeres. También es común que aparezcan en el cuello y el rostro. Sin embargo, esto no significa que no puedan formarse en otras partes del cuerpo como los ojos, la boca o los genitales, pero no suele ser muy habitual.
Normalmente, este tipo de tumores tienen color café o negro, puesto que sus células continúan produciendo melanina, aunque, si han dejado de hacerlo, pueden ser de color rosado o incluso blancos. Se trata del cáncer de piel menos común, pero, al mismo tiempo, del más peligroso, porque es más propenso a propagarse a otras partes del cuerpo o tejidos.
Aunque el melanoma constituye menos del 2% de los casos de cáncer de piel, es la causa de la gran mayoría de muertes por este tipo de cáncer, de acuerdo a datos de la American Cancer Society. En concreto, provoca seis de cada siete muertes por cáncer de piel, según datos de la guía “Prevención y tratamiento del melanoma”, publicada por la Consellería de Salud de la Generalitat Valenciana.
El riesgo de padecerlo aumenta con los años, ya que la edad promedio al momento del diagnóstico es de 61 años, aunque se trata también de uno de los cánceres más comunes entre los menores de 30 años. Por otra parte, aunque afecta tanto a hombres como a mujeres, es más frecuente entre estas hasta la edad de 40 años y, posteriormente, afecta en mayor medida a los varones.
En España, se considera uno de los tumores emergentes y su incidencia se ha incrementado de forma progresiva durante las últimas décadas, llegando a ser considerada alta. Según la Academia Española de Dermatología y Venereología (AEDV), en los próximos veinte años el número de diagnósticos por esta enfermedad en España se habrá duplicado.
Prevención y Detección Temprana de Cáncer de Piel
Tipos de Melanoma
Las principales variantes del melanoma son las siguientes:
- Melanoma de extensión superficial: Es el más común en la raza blanca. Suele manifestarse como una mancha de color no homogéneo que aparece sobre un nevus (lunar) preexistente o sobre la piel normal.
- Melanoma nodular: Es el segundo más común en la raza blanca y aparece con más frecuencia en varones. Lo más habitual es que se desarrolle en el tronco, pero puede aparecer en cualquier parte del cuerpo con forma de nódulo sobreelevado que crece muy rápidamente, en semanas o meses.
- Melanoma sobre lentigo maligno: Afecta a las personas en torno a los 70 u 80 años y está relacionado con la exposición solar crónica (daño por el sol), por lo que aparece generalmente en la cara.
- Melanoma lentiginoso acral: Suele afectar a las personas de unos 60 años y es el melanoma más frecuente en la raza negra. Aparece en la palma de las manos o en las plantas de los pies e, incluso, existe una variedad que se manifiesta como una banda pigmentada en la uña.
Causas y Factores de Riesgo del Melanoma
Como afirman expertos de la Clínica Universidad de Navarra, la exposición excesiva al sol, la aparición de quemaduras solares, así como los factores genéticos constituyen las principales causas de desarrollo de melanoma. En concreto, la radiación solar daña el ADN de las células, y los cánceres de piel comienzan cuando ese daño se produce en los genes que controlan el crecimiento de las células de la piel, que se expanden sin control.
Por tanto, existen los siguientes factores de riesgo de desarrollar melanoma:
- El fenotipo cutáneo: Las personas de ojos claros, piel blanca y cabello rubio o rojizo tienen un mayor riesgo de padecer melanoma, así como aquellas con presencia de múltiples nevus comunes (conocidos como lunares) o atípicos.
- La exposición al sol: La luz ultravioleta produce cambios en el ADN celular y una estimulación de los melanocitos.
- La edad: El riesgo de melanoma aumenta con la edad, pero al mismo tiempo, es uno de los cánceres más comunes en los adultos jóvenes, sobre todo en las mujeres.
- Los antecedentes personales de melanoma u otros cánceres cutáneos: Una persona que ha padecido melanoma tiene un mayor riesgo de padecer melanoma nuevamente.
- Los antecedentes familiares: Ente el 8% y el 12% de los casos de melanoma presenta antecedentes familiares.
Síntomas del Melanoma
El melanoma suele presentarse como una lesión pigmentada previa (nevus o lunares), que empieza a crecer de forma incontrolada. Los expertos recomiendan prestar atención a los siguientes signos (criterios ABCDE) a la hora de detectar un melanoma que se parezca o asocie a un lunar.
- Asimetría: Cuando se compara una mitad del nevus con la otra y se ven diferentes.
- Bordes irregulares o escalonados.
- Color no-homogéneo: Puede variar de coloración, con partes marrones, negras o incluso azules o blancas.
- Diámetro superior a seis milímetros: Es poco frecuente lo contrario.
- Evolución: Se producen cambios en el tamaño, forma, color, relieve o síntomas del nevus como picor, dolor o sangrado.
Así mismo, también debe vigilarse la aparición de una lesión diferente a otras previas. Por ejemplo, que sea más negra o roja que otras que ya se tienen.
Estadios del Melanoma
La Clínica Universitaria de Navarra distingue cuatro estadíos de evolución del melanoma:
- Estadio I: En el estadio IA, el tumor no mide más de un milímetro de grosor, no presenta ulceración y se halla en la epidermis. En el estadio IB, el tumor es un poco más profundo o sigue siendo superficial, pero existe ulceración.
- Estadio II: El tumor ha superado los dos milímetros y se ha adentrado en el tejido subcutáneo. Puede presentar o no ulceración.
- Estadio III: El tumor puede ser de cualquier grosor, con ulceración o sin esta. Se ha extendido a un vaso linfático y existe la posibilidad de que se haya propagado también hacia los ganglios linfáticos más cercanos.
- Estadio IV: El cáncer se ha propagado a través de la sangre hasta otras partes del cuerpo como el intestino delgado, los huesos, el hígado, el pulmón o el cerebro
Tratamiento del Melanoma
Al igual que otros tipos de cáncer de piel, el melanoma suele ser curable en sus etapas iniciales, pero, si no se detecta de manera precoz, cuenta con más probabilidades de extenderse a otras partes del cuerpo que los otros tumores de la piel. En concreto, las tasas de curación se acercan al 90% en las fases iniciales del tumor, de acuerdo a la guía “Prevención y tratamiento del melanoma”, de la Consellería de Salud Valenciana. Por este motivo, es fundamental una detección precoz.
El propio paciente debe seguir una rutina de autoexploración de la piel cada uno o dos meses y acudir a su dermatólogo cuando observe lesiones sospechosas. De acuerdo con la Academia Española de Dermatología y Venerología (AEDV), el tratamiento fundamental y, a menudo, el único necesario, es una cirugía con la que se extirpa por completo el tumor con los márgenes adecuados.
La intervención, que también sirve para confirmar el diagnóstico, puede llevarse a cabo a menudo con anestesia local y sin ingreso posterior, aunque en ocasiones, dependiendo del tamaño y ubicación de la lesión, puede ser necesaria anestesia total y una estancia hospitalaria breve. Posteriormente, se analiza la pieza completa y, en ocasiones, pueden ser necesarias pruebas complementarias como análisis de sangre, una radiografía del tórax, una ecografía abdominal, una tomografía axial computarizada (TAC), una ecografía ganglionar, o una resonancia magnética cerebral, de cabeza y cuello.
Por último, puede realizarse también una biopsia selectiva del ganglio centinela (BSGC) para la estadificación del melanoma. En algunos casos, dependiendo de factores como el estadio del tumor en el momento del diagnóstico, pueden ser necesarios otros tratamientos como quimioterapia, radioterapia o inmunoterapia.
Así mismo, tras el tratamiento o intervención, y para asegurarse de que el cáncer no reaparezca, el paciente debe realizar un seguimiento continuo y acudir al dermatólogo de manera regular, para que este realice una exploración completa de la piel y, si fuera preciso, de los ganglios linfáticos.
10 Consejos para Prevenir el Melanoma
La mejor manera de luchar contra el melanoma es la prevención y protección frente al sol ( radiación ultravioleta A) y la detección precoz. Resulta crucial, por tanto, seguir las siguientes recomendaciones en nuestra vida diaria:
- Evita la exposición solar en las horas centrales del día.
- Utiliza fotoprotectores que te protejan frente a la radiación UVA, UVB e IR-A.
- Consulta los índices ultravioleta e infrarrojos.
- Cuidado al aire libre.
- Protege tu cuerpo con la ropa adecuada.
- Usa gafas de sol para evitar los daños oculares.
- Protege a los niños del sol.
- Huye de las salas de bronceado.
- Observa de cerca tu piel.
- Acude al dermatólogo periódicamente.

Lunares y Verrugas en Genitales: Consideraciones Estéticas y Médicas
Las populares manchas que aparecen en la piel del rostro o del cuerpo en general en forma de lunares y verrugas pudieran afectar también la piel de los genitales masculinos o femeninos, oscureciéndolos y alterando el aspecto estético de los mismos.
En las últimas décadas se ha evidenciado un claro aumento de las intervenciones estéticas destinadas a eliminar los lunares, las verrugas y las manchas del cuerpo. Especialmente las de las áreas genitales, tanto en mujeres como en hombres. La primera razón de este aumento tiene que ver fundamentalmente, con eso mismo, el aspecto estético de la región genital.
La mayoría de los pacientes detestan cómo ciertas imperfecciones en la piel de sus genitales, arruinan como se ven y les generan incomodidad a la hora de tener relaciones sexuales, especialmente el sexo oral (cunilingus, felación, etc.). Por no contar con el hecho de que en algunos casos, las verrugas y los lunares pueden ser molestos y causar dolor si son frotados durante unos minutos o con el roce de la ropa interior.
La segunda razón se relaciona con el aspecto médico. Existe evidencia médica que avala la hipótesis de que ciertos lesiones cutáneas (como lunares o verrugas) tienden a malignizarse con el paso de los años y producir síntomas mayores, poniendo en peligro la vida del paciente.
Tratamientos para Eliminar Lunares y Verrugas en Genitales
Existe otro conjunto de técnicas bastante vanguardistas para eliminar de forma permanente los lunares, las verrugas y las manchas de la piel genital.
Láser de Neodimio tipo YAG
Las longitudes de onda que utiliza el láser de neodimio tipo YAG van desde los 1064nm hasta los 532nm. El procedimiento consiste en aplicar haces de luz láser directamente sobre la lesión cutánea, en la piel previamente preparada con lociones humectantes y antisépticas.
El tratamiento se realiza entre 1 y 4 sesiones, separadas por un tiempo aproximado de tres semanas (para favorecer la reparación y la recuperación de la piel). El procedimiento se realiza en un consultorio médico, sin necesidad de ser internado hospitalariamente y por un profesional calificado de la dermatología o su equivalente.
Posterior a cada sesión de tratamiento láser, la piel se torna un poco más áspera y aparecen costras blanquecinas de piel descamativa, que irán cayendo por sí solas con el paso de los días.
Láser de Dióxido de Carbono (CO2) Fraccionado
El láser de dióxido de carbono (o CO2) fraccionado es un procedimiento estético algo más convencional y antiguo que el láser de neodimio. El láser de dióxido de carbono fraccionado se vale de un complejo sistema de emisión de iones tipo láser de CO2 para llegar a las capas más necesitadas de la piel y así eliminar manchas, lunares, cicatrices y favorecer la renovación de las células.
La piel de la zona a tratar recibe una preparación previa con cremas y lociones humectantes (lo que facilita la labor del láser). La emisión de ondas del láser se realiza de acuerdo a las necesidades específicas del área y al cabo de unos días, la piel se descama y las manchas van desapareciendo progresivamente. Las sesiones se realizan con un mínimo de tres semanas de tiempo entre ellas, para la reparación de la piel.
Fundamento Científico del Láser
La gran mayoría de las lesiones cutáneas antiestéticas (lunares, manchas…) se caracterizan por ser zonas de piel hiperpigmentada, lo que significa que existe una gran acumulación de melanina en una pequeña área de piel. La melanina es un pigmento natural de color café que es producido por las células del cuerpo humano. Su finalidad es la de proteger a las células de las capas más profundas de la piel de la peligrosa radiación ultravioleta.
La emisión de rayos láser sobre la piel hiperpigmentada lo que hace es destruir las células que acumulan ese pigmento (llamadas melanocitos) en la epidermis, haciendo que este último sea liberado a la matriz extracelular y reabsorbido por el sistema circulatorio y linfático.
Riesgos de Intentar Eliminar Verrugas Arrancándolas
Existen ciertas técnicas populares para remover verrugas. Estas van desde el corte completo de la lesión con una hojilla para rasurar (en casa) hasta atar la base de la verruga con una hebra de cabello hasta que este cae por sí solo. Estas técnicas pueden ser potencialmente peligrosas dado que extraer un elemento cutáneo como una verruga, sin supervisión médica y sin los debidos cuidados de antisepsia, puede acarrear un alto riesgo de infección.
Además, las verrugas son lesiones cutáneas de tamaños diversos que protruyen desde la piel. Están increíblemente vascularizadas y pueden sangrar abundantemente si son cortadas.
¿Cómo Saber si un Lunar es Maligno? ¿Cuándo Acudir al Dermatólogo?
En casi el 95 por ciento de los casos, los lunares (también llamados nevus melanocíticos) son lesiones cutáneas benignas, lo que quiere decir, que son completamente seguras, asintomáticas y que no generan riesgo de malignizarse. Evaluar si un lunar se ha malignizado o no, es trabajo del médico dermatólogo. El cual examinará minuciosamente la lesión, revisará la historia clínica del paciente y obtendrá una pequeña muestra de tejido para llevarlo a un laboratorio para un análisis de biopsia.
En otros casos, los lunares pueden producir comezón, doler, supurar pus o sangrar.
Diferencias entre Lunares y Verrugas: Tabla Comparativa
| Característica | Lunar (Nevus) | Verruga |
|---|---|---|
| Causa | Acumulación de melanocitos | Virus del Papiloma Humano (VPH) |
| Color | Marrón, negro, rojizo, color de la piel | Grisáceo, amarillento, color de la piel |
| Contagio | No contagioso | Contagioso |
| Riesgo de cáncer | Posible (melanoma) | Bajo (generalmente benignas) |
| Ubicación común | Cualquier parte del cuerpo | Manos, pies, codos, rodillas, genitales |
Recuerda que este artículo tiene un fin informativo y no sustituye la valoración médica profesional. Si notas cualquier anomalía o lesión en tu piel, no te quedes con la duda. No todos los lunares peligrosos son oscuros o grandes. Saber la diferencia entre un lunar y una verruga te permite actuar con criterio.