La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel. Esta patología puede afectar tanto a mujeres como a hombres. Afortunadamente, hemos llegado a una situación en el control de la psoriasis en la que podemos asegurar a casi todos los pacientes un control continuo y eficaz de la enfermedad, sin llegar a curarla.
Es importante que los pacientes con psoriasis sean conscientes de que existen tratamientos muy eficaces para su enfermedad, disponibles en el sistema sanitario oficial. Para una orientación correcta sobre su enfermedad, el paciente debe acudir a su dermatólogo y complementar su información con la de asociaciones de pacientes muy activas como Acción Psoriasis.
La prevalencia mundial varía en función de la población, pero se estima del 0,5 % al 11,4 % en adultos y del 0 % al 1,4 % en niños. En la mayoría de los países desarrollados, la prevalencia está entre el 1,5 % y el 5 %. La incidencia de la psoriasis varía según la región geográfica y es mayor en los países más distantes del ecuador.
La psoriasis afecta a ambos sexos por igual y aparece a cualquier edad, aunque es menos frecuente en niños que en adultos. La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo.
La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad. Se han identificado más de 70 genes asociados a la psoriasis. El principal determinante genético es el locus de susceptibilidad a la psoriasis 1 (PSORS1, también conocido como HLA-C), que contiene genes que codifican para el complejo mayor de histocompatibilidad (CMH).
El desequilibrio del sistema inmunitario es una alteración clave en la fisiopatología de la psoriasis. Los linfocitos T reclutados producen citocinas ―sobre todo, IL-17 e IL-22― que actúan sinérgicamente con otras citocinas para que los queratinocitos proliferen, lo cual está en la base de las lesiones típicas de la psoriasis.
El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad.
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización.
Tipos de Psoriasis
Las manifestaciones clínicas de esta enfermedad y cómo se experimentan son diferentes según el paciente.
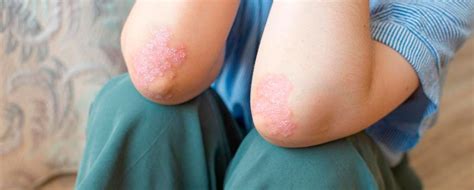
Psoriasis en Placas
También se conoce como psoriasis vulgaris o psoriasis vulgar. Es el tipo más frecuente de psoriasis (90 % de los casos). Se caracteriza por placas eritematosas bien delimitadas y cubiertas de una gruesa capa de escamas plateada. Las rodillas, codos, cuero cabelludo y zona sacra son las zonas que con más frecuencia se afectan.
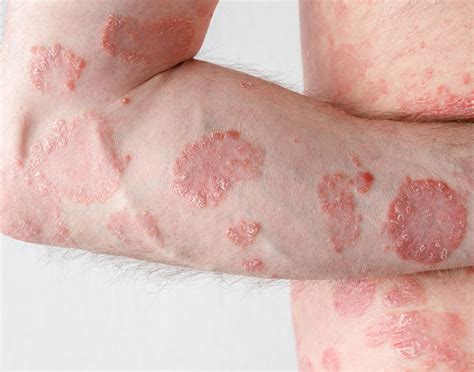
Psoriasis Guttata
También se denomina psoriasis infantil, ya que a menudo aparece por primera vez en niños o jóvenes sin antecedentes de psoriasis. No obstante, también puede aparecer en pacientes con psoriasis preexistente. Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm (de ahí el nombre «en gotas»). La psoriasis guttata puede desaparecer espontáneamente, persistir o convertirse en psoriasis crónica en placas.
Psoriasis Pustulosa
Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal.
Psoriasis Eritrodérmica
La psoriasis eritrodérmica es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea. Provoca un eritema generalizado y descamación de la piel en capas en todo o casi todo el cuerpo, lo cual causa un intenso picor y dolor.
Psoriasis Inversa
Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario. Se denomina inversa porque es la presentación contraria a la típica de la psoriasis en placas, en las superficies extensoras. Debido al aumento de humedad en estas zonas, las lesiones a menudo carecen de escamas. Se confunden con frecuencia con intertrigos micóticos o bacterianos.
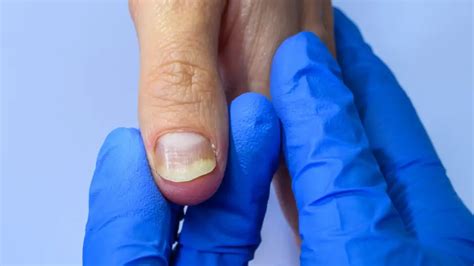
Psoriasis Ungueal
La psoriasis ungueal afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %. Es más frecuente en pacientes con artritis psoriásica (hasta el 90 %).
Psoriasis en el Cuero Cabelludo
En más del 80 % de los casos, la psoriasis del cuero cabelludo se asocia a una forma clásica de psoriasis, pero puede presentarse de manera aislada. Puede manifestarse en forma de caspa poco intensa, de placas eritematoescamosas bien delimitadas o de un verdadero casco costroso que afecta a la base del pelo. La alopecia es muy rara.
Psoriasis en la Cara
Es infrecuente (menos del 5 % de los pacientes). Puede ser una extensión de la del cuero cabelludo. La lesión de las mucosas es infrecuente y se observa más en la psoriasis pustulosa. Suele presentarte en forma de placas eritematosas lisas, bien delimitadas.
Artritis Psoriásica
La artritis psoriásica es una enfermedad inflamatoria articular que se asocia a la psoriasis. Las lesiones de la piel preceden a la artritis en el 85 % de los casos (en promedio, 10 años). Existe una débil relación entre la gravedad de la psoriasis cutánea y la afectación articular.
Las manifestaciones clínicas de la artritis psoriásica en el aparato locomotor no se limitan a la presencia de artritis, sino que también puede haber entesitis, dactilitis y afectación axial. La inflamación articular se manifiesta con dolor, hinchazón, calor y dificultad de movimiento. La dactilitis o «dedo en salchicha» es otro signo característico de la artritis psoriásica, aunque no patognomónico. Es la tumefacción difusa de todo el dedo.
Psoriasis debajo del pecho
Cuando el pecho es voluminoso y cae por gravedad apoyándose en la pared del tórax hay una franja de piel bajo el pecho que transpira mal, suda, está sometida a roce y humedad y puede favorecer las infecciones cutáneas y las enfermedades dermatológicas.
Causas de la erupción debajo del pecho
La principal causa de erupción y picor bajo el pecho son los hongos. En cualquier zona húmeda pueden proliferar los hongos, responsables de un cuadro llamado intertrigo, que puede afectar cualquier pliegue de la piel, donde la piel está enrojecida, descamativa y pruriginosa.
En cualquier zona de pliegue, y sobre todo bajo el pecho, en personas que sudan abundantemente se puede producir miliaria, un proceso cutáneo por el cual el sudor queda bloqueado bajo la piel formando unas pequeñas ampollitas pruriginosas, que eventualmente se pueden infectar.
La piel de debajo del pecho, como la de cualquier localización, puede verse afectada por patologías dermatológicas comunes, pero que en esa localización pueden exacerbarse por las características especiales que hemos comentado de humedad y roce. Por ejemplo, dermatitis atópica, psoriasis o enfermedades autoinmunes o sistémicas.
Otra opción que debemos descartar ante una lesión bajo el brazo es una alergia a algún producto aplicado en esa localización o algún tejido textil o material de la ropa o el sujetador.
Tratamiento para la erupción debajo del pecho
Una erupción bajo el pecho, a priori, no sugiere ninguna patología grave, por lo que podemos darnos un margen de tiempo con una serie de medidas paliativas para dar una oportunidad a que se resuelva espontáneamente. En caso de persistencia o de síntomas muy acusados conviene consultar al médico.
Las medidas que muy probablemente nos puedan ayudar:
- Mantener la zona aireada y seca, con la utilización de un sujetador de fibras naturales, de medida adecuada que no apriete demasiado y sin aros.
- Usar prendas de algodón, y evitar las fibras sintéticas, costuras y blondas.
- Mantener una higiene adecuada, con un jabón neutro sin perfumes ni desodorantes, diaria, secando completamente la zona después de haberla lavado.
- Evitar el rascado, aunque sintamos mucho picor el rascado favorece las infecciones y provoca engrosamiento de la piel que perpetúa el picor y cronifica la patología.
En la mayoría de los casos el aire y el sol serán útiles.
Si tras unos días siguiendo estos consejos no remite hay que valorarlo bien por un médico para que establezca el tratamiento más adecuado.
Prevención
Si se trata de un proceso recurrente, tras el tratamiento oportuno es importante tomar medidas preventivas:
- De nuevo mantener la zona aireada y seca, ropa de fibras naturales, higiene…
- Usar una crema hidratante adecuada para mantener la piel hidratada y en buenas condiciones
- Si se trata de hongos que se presentan estacionalmente podemos aplicar a la piel sustancias antifúngicas a modo de prevención, el aceite de coco y el aceite esencial del árbol del té son potentes antifúngicos. Los aceites esenciales no se pueden aplicar directamente sobre la piel pues son muy concentrados, hay que diluir unas gotas en un aceite básico, que puede ser el aceite de coco, o de almendras dulces o cualquier aceite vegetal. Y aplicar una fina capa de la dilución en la zona con un masaje que actuará a modo de barrera preventiva. Evitar siempre los aceites habituales de los supermercados pues son aceites minerales (petrolatum oil) que tapan el poro y perjudican la piel.
Y ante la duda consultar con el médico o especialista dermatólogo o ginecólogo.
Tratamientos clásicos de la psoriasis
La psoriasis puede tratarse con medicamentos aplicados sobre la piel (cremas, pomadas, lociones o geles) cuando no es muy extensa. Habitualmente se emplean corticoides, derivados de la vitamina D, derivados del alquitrán u otros.
Si la psoriasis es muy extensa o el tratamiento tópico no consigue controlarla, debe recurrirse a medicamentos administrados por vía oral o inyectados, como la ciclosporina, el metotrexato o el acitretino. También existe la posibilidad de tratarla mediante fototerapia, un tratamiento basado en distintos tipos de luz ultravioleta, que se administra en los hospitales.
Estos tratamientos se han empleado durante decenios, y son seguros, aunque no están exentos de provocar efectos secundarios como inflamación del hígado o el riñón, o aumento de la presión arterial.
El tratamiento de la psoriasis no es igual para todos los pacientes. Debe ser individualizado, y consensuado entre el paciente y su dermatólogo. Las formas leves que afectan a una superficie corporal escasa deben tratase con productos tópicos.
Si la extensión de la psoriasis aumenta, o aparece la artritis, hay que instaurar tratamientos que se administran por vía oral o parenteral (inyectados).
Cada tratamiento tiene un perfil de eficacia y de efectos secundarios determinado, por lo que no se administrará el mismo tratamiento a un paciente joven que anciano, a una persona que tenga enfermedades del hígado o el riñón, o que pueda padecer una infección.
Los pacientes ponen en la balanza el beneficio que pueden obtener, y la probabilidad de tener un efecto secundario con el tratamiento, y pueden elegir tratarse o no.
Medicamentos biológicos
La revolución en el tratamiento de la psoriasis la han traído los medicamentos biológicos de última generación.
Como la psoriasis se produce por una activación de las defensas de la piel y una inflamación, se han diseñado fármacos que pueden bloquear las vías por las que se produce esta inflamación. Son moléculas diseñadas mediante complejas técnicas de ingeniería genética, y por lo tanto muy caras. En general, se suelen administrar a través de los sistemas sanitarios públicos, que cubren los costes.
Algunos biológicos bloquean una molécula llamada factor de necrosis tumoral. Son el etanercept, el adalimumab y el infliximab. Otros bloquean otras vías de la inflamación, como ustekinumab, o secukinumab.
Además, está a punto de salir al mercado una nueva generación de moléculas más pequeñas que también bloquean algunos puntos del proceso de inflamación. Estos nuevos medicamentos incluyen el apremilast, el tofacinib, o la voclosporina, entre otros.
El perfil de efectos secundarios de todos estos nuevos tratamientos es muy aceptable, aunque pueden alterar el sistema inmunológico y desencadenar infecciones. Cualquier paciente que los tome deberá seguir controles estrictos en su dermatólogo.