La artritis psoriásica es una patología que suele estar infradiagnosticada o mal diagnosticada por las similitudes que presenta con la artritis reumatoide o la artrosis. Es una enfermedad crónica, que evoluciona irregularmente a lo largo de la vida, con épocas de inactividad y épocas de inflamación y dolor.
En el siglo XIX, específicamente en 1822, Alibert comunicó la asociación de artritis y psoriasis. No obstante, no fue hasta 1956 que Wright definió la artritis psoriásica (AP) como una entidad clínica diferente de otras enfermedades reumatológicas, como la artritis reumatoide (AR) o la espondilitis anquilosante (EA). Es evidente que la AP es una enfermedad claramente distinta de la AR, tanto clínicamente, como radiológica y patogénicamente.
La AP se define como la artritis que se asocia a psoriasis, y la mayoría de los pacientes son seronegativos para el factor reumatoide (FR). Este concepto data de 1960, cuando la American Rheumatism Association (ARA) consideró la AP como una entidad independiente y diferente de la AR. El diagnóstico es más fácil si el FR es negativo.
La afección de las articulaciones interfalángicas distales (IFD), la distribución asimétrica de la artritis, la presencia de dactilitis y de entesitis, así como la afección axial y la asociación con el antígeno de histocompatibilidad B27 que se describe en la AP, hace que se incluya a ésta dentro del grupo de las espondiloartropatías.
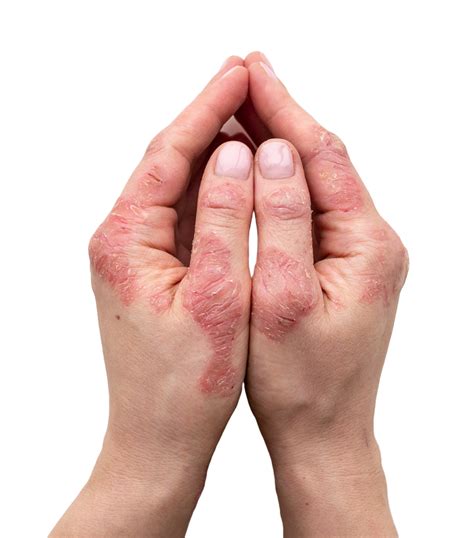
En definitiva, y simplificando, el diagnóstico de AP se realiza cuando un paciente con psoriasis presenta artritis. Para la práctica clínica y para la realización de estudios biomédicos es preciso intentar consensuar una clasificación de la enfermedad lo más parecida a la realidad asistencial y lo más sencilla posible, descartando técnicas complejas y costosas, y por qué no, incluyendo otras más sencillas, como la ecografía, que permitan detectar pacientes con artritis subclínica.
Recientemente, a partir de una iniciativa mundial se han propuesto criterios para clasificar la AP que suponen un gran paso adelante, pues permiten diagnosticar la AP en pacientes en los que hasta ahora no era posible hacerlo. Se trata de los criterios CASPAR, que luego se comentan, resultado de un arduo trabajo.
Etiología de la Artritis Psoriásica
El origen de la AP no se conoce, aunque se cree que en la etiología inflamatoria de la enfermedad coinciden factores genéticos, inmunológicos y ambientales. Hay una clara agrupación familiar tanto en la psoriasis cutánea como en la AP, y hay estudios que concluyen que determinados antígenos del HLA están presentes frecuentemente en los pacientes con AP. Por ejemplo, y entre otros, el HLA-DR7a se encuentra con mucha frecuencia en pacientes con psoriasis y AP.
Podría existir una heterogeneidad genética que explicaría la gran cantidad de expresiones clínicas de la AP. El antígeno de histocompatibilidad B27 está asociado a la forma axial de la enfermedad.
Existen cambios histológicos bien conocidos que confirman la naturaleza inflamatoria de la AP. Se describe una hiperplasia de la sinovial, igual que en la AR, pero con menos macrófagos y más vascularización; además, la actividad de los fibroblastos, tanto de la piel como de la sinovial, está aumentada.
Tanto las infecciones como los traumatismos parecen estar presentes en la patogénesis de la AP. La relación temporal entre algunas infecciones y el inicio de la AP hace pensar que ciertos virus o bacterias ejercen un papel patogénico en la AP. La artritis es en ocasiones inducida por un traumatismo, y ello respondería a un profundo fenómeno de Koebner. Dos ejemplos de este posible mecanismo patogénico podrían ser la fascitis plantar o la afectación de IFD.
Epidemiología de la Artritis Psoriásica
La primera descripción de un paciente con psoriasis que además presentaba artritis data de principios del siglo XIX, pero fue Wright el primero en informar de que existía una nueva forma de artritis asociada a una enfermedad cutánea llamada psoriasis.
La frecuencia de artritis en los pacientes con psoriasis es más elevada que en la población general y oscila entre el 10 y el 40%, y por otra parte la psoriasis es más frecuente en los pacientes con artritis; la prevalencia de la psoriasis en la población general es del 1-2%, frente al 20% en los pacientes con artritis seronegativa. La incidencia de AP en varones y mujeres es prácticamente la misma. La edad de inicio de la artritis se sitúa entre los 30 y los 40 años, normalmente de 10 a 20 años después del inicio de la psoriasis.
A pesar de que durante muchos años se ha discutido sobre si la AP era una entidad propia o si por el contrario se trataba de la coincidencia de 2 enfermedades (psoriasis y artritis), hoy se acepta que la AP es una entidad bien diferenciada. Se considera una artritis inflamatoria asociada a psoriasis cutánea seronegativa para el FR, claramente diferente de la AR. Es importante estudiar las diferentes poblaciones en el mundo para obtener datos acerca de la incidencia y la prevalencia de la AP, y para ello es imprescindible que haya criterios de clasificación consensuados, pues hay que cerciorarse de que se habla de la misma enfermedad.
Manifestaciones Clínicas de la Artritis Psoriásica
Cualquier forma de psoriasis puede acompañar a la artritis. La AP es una enfermedad inflamatoria articular y extraarticular. La mayoría de pacientes presenta mono, oligo o poliartritis de grandes o pequeñas articulaciones. Normalmente es una enfermedad asimétrica, a diferencia de la AR, y se distingue por la afectación de las articulaciones IFD. Menos del 5% de los pacientes presentan una forma grave, la artritis mutilante.
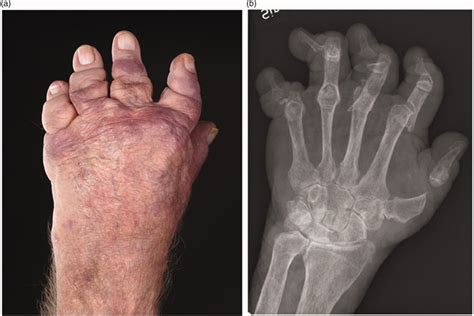
La dactilitis, la espondilitis y la entesitis son manifestaciones clínicas de la AP. La dactilitis o “dedo en salchicha” es la tenosinovitis de los flexores y es característica de las espondiloartropatías. Según las series, la espondilitis suele ir acompañada de artritis periférica en el 5 al 50% de los pacientes con AP, y se asocia al antígeno de histocompatibilidad B27. La entesitis es muy característica de todas las espondiloartropatías, y en la AP es muy frecuente la entesitis calcánea.
Desde el punto de vista extraarticular la manifestación más frecuente es, obviamente, la psoriasis vulgar. Además se describe onicopatía psoriásica hasta en el 90% de los pacientes con AP. También puede haber afectación ocular en forma de iritis, conjuntivitis o uveítis.
Pronóstico de la Artritis Psoriásica
La evolución de la AP es algo anárquica, con períodos aleatorios de empeoramiento y de remisión. Sólo una minoría de pacientes padece artritis deformante. Las series recogidas en centros monográficos o clínicas especializadas han aportado en muchas ocasiones datos sesgados de la AP. En ocasiones se cree que la AP es una enfermedad grave cuando, observada en su conjunto en nuestro medio, tiene un buen pronóstico.
Las formas poliarticulares y algunas formas axiales son las de peor pronóstico. Probablemente algunos antígenos HLA pueden ser marcadores pronósticos de la enfermedad. En la AP la mortalidad es menor que en la AR.
Tratamiento de la Artritis Psoriásica
El tratamiento va dirigido a frenar el proceso inflamatorio con la finalidad de evitar el daño derivado de la AP. No se debe perder de vista que hay que sincronizar el tratamiento dirigido a resolver la enfermedad cutánea y articular. Los antiinflamatorios no esteroideos y un tratamiento tópico para la piel suelen bastar en la mayoría de casos leves. Son útiles los glucocorticoides por vía oral y por vía local. Cuando la artritis es persistente se añaden tratamientos modificadores de la enfermedad, como antipalúdicos, metotrexato, sulfasalazina y ciclosporina A.
Hoy se dispone además de tratamientos con antagonistas del factor de necrosis tumoral alfa que se utilizan frecuentemente en casos rebeldes al tratamiento convencional: infliximab, etanercept y adalimumab. Estos tratamientos son también útiles en el tratamiento de la psoriasis cutánea.
La Unidad de Reumatología de Clínica DKF en El Viso (Chamartín) de Madrid cuenta con la Dra. Karin Freitag como especialista en el tratamiento de la artritis psoriásica.
Repaso Histórico de la Clasificación de la Artritis Psoriásica
La clasificación de la AP en subgrupos se ha debatido en los últimos 30 años por infinidad de autores. El motivo era mejorar los criterios de Moll y Wright, criterios que han sido tan criticados como utilizados.
Todavía hoy no existen criterios diagnósticos precisos para la AP, por lo que suelen utilizarse los criterios de Moll y Wright, con las limitaciones que esto comporta. La realidad es que la lesión cutánea es, en ocasiones, posterior a la afectación articular, o que nos encontramos con formas clínicas diferentes a la artritis: dactilitis o entesitis. La experiencia de cada uno ayuda a establecer el diagnóstico cuando no podemos apoyarnos en los criterios establecidos, y recientemente ha sido muy útil la aparición de los criterios CASPAR debido a su elevada especificidad.
Los criterios de clasificación de cualquier enfermedad tienen que ser capaces de identificar el mayor número posible de enfermos o, lo que es lo mismo, han de tener una elevadísima sensibilidad. Si lo que se pretende es detectar un gran número de casos para un estudio, se requieren criterios de reclutamiento con alta especificidad, para conseguir así una población altamente homogénea.
Es importante distinguir entre criterios de clasificación y criterios diagnósticos: los criterios de clasificación deben ser muy específicos para asegurar una población homogénea, mientras que los criterios diagnósticos requieren una alta sensibilidad para estar seguros de que incluimos a todos los pacientes con una determinada enfermedad.
Taylor et al compararon en un interesante estudio los diferentes criterios de clasificación de la AP. Concluyeron que los criterios con mayor sensibilidad para diagnosticar la AP fueron los de Vasey y Espinoza, los de McGonagle y los de Gladman. La especificidad de todos los criterios estudiados fue alta y estadísticamente similar. Los criterios de Fournie fueron los más difíciles de utilizar, mientras que los de Vasey y Espinoza y los de Moll y Wright resultaron ser los más fáciles de aplicar.
Concluyeron que, exceptuando los criterios de Bennett y los del Grupo Europeo (European Spondyloarthropathy Study Group), con una baja sensibilidad, el resto (Vasey y Espinoza, Gladman y McGonagle) son criterios útiles para distinguir la AP de la AR.
Criterios según Moll y Wright
En 1973 Moll y Wright definieron la AP como una artritis inflamatoria en pacientes con psoriasis y en ausencia de FR. Definieron 5 patrones clínicos generales que no tienen por qué ser permanentes en el tiempo en un mismo paciente. Estos patrones son:
- Artritis de las articulaciones IFD.
- Artritis destructiva o mutilante.
- Poliartritis simétrica.
- Oligoartritis asimétrica.
- Espondiloartropatía.
Seguramente ésta ha sido la clasificación más utilizada por todos los reumatólogos hasta la fecha. Estos patrones, tan diferenciados sobre el papel, no corresponden del todo a la realidad, o mejor dicho son poco aplicables en la práctica clínica, donde con frecuencia nos encontramos con varias de las manifestaciones a la vez y, por supuesto, con cambios en el tiempo.
Seguramente Moll y Wright, al querer simplificar al máximo la clasificación de una enfermedad tan compleja, no consideraban en su clasificación formas clínicas como la entesitis o la dactilitis.
Con el tiempo estos subgrupos han sido desplazados por 3 sencillas formas clínicas:
- Oligoarticular.
- Poliarticular.
- Espondilítica.
Esto permite simplificar la clasificación propuesta inicialmente por Moll y Wright.
Todas las modificaciones que han seguido a las de Moll y Wright han pretendido ser más específicas que los criterios originales. Helliwell o Veale son autores que han intentado proponer modificaciones a los criterios de Moll y Wright.
Torre Alonso consideró retirar la categoría de afectación de IFD, porque puede estar presente en cualquiera de las demás categorías, manteniendo los otros 4 criterios originales de Moll y Wright.
Ya hemos comentado que los 5 subgrupos no son estables en el tiempo, hecho que dificulta el tratamiento clínico de los pacientes y su pronóstico. Jones et al encontraron una frecuente progresión de las formas oligoarticulares en el inicio a formas poliarticulares, hecho corroborado por Marsal. Marsal sugirió en un estudio que la clasificación puede apurarse todavía más considerando únicamente 2 formas de AP: la forma periférica y la forma axial (cuando hay sacroileítis, haya o no artritis periférica).
Criterios según Bennett
Datan de 1979. Se exigen criterios clínicos obligatorios, como la presencia de psoriasis e inflamación articular, y además se añaden criterios complementarios que exigen un análisis del líquido sinovial y una muestra sinovial, por lo que la clasificación resulta complicada.
Criterios según Vasey y Espinoza
En 1984 se define la presencia de psoriasis como criterio obligatorio, con presencia de afectación articular periférica o central. La sensibilidad de estos criterios es de 0,972, y la especificidad, de 0,960.
Criterios según Gladman
En 1987 se mantienen los criterios de Moll y Wright, pero se añaden criterios de exclusión, como la ausencia de nódulos reumatoides, osteonecrosis de grado IV, artritis reactiva, artritis enteropáticas, gota y lupus eritematoso sistémico. Además, Gladman consideró ampliar los 5 subgrupos a 7:
- Afectación de IFD.
- Oligoartritis.
- Poliartritis.
- Espondilitis.
- Afectación distal con espondilitis.
- Oligoartritis con espondilitis.
- Poliartritis con espondilitis.
La artritis mutilante, dada su baja frecuencia, no se proponía como un grupo aparte.
Criterios según el Grupo de estudio europeo para las espondiloartropatías (GEEE)
En 1991 aparecen los primeros criterios de la historia que permiten una clasificación de la AP sin que haya psoriasis cutánea. En su conjunto tienen tanto una especificidad como una sensibilidad del 87%.
Se quisieron establecer criterios que pudiesen incluir pacientes con artropatía indiferenciada, y para ello se estudiaron 403 pacientes con espondiloartropatía y 674 controles con otras enfermedades reumáticas. Se incluyó a 168 pacientes con EA, 68 con AP, 41 con artritis reactiva, 17 con artritis asociada a enfermedad inflamatoria intestinal y 109 con espondiloartritis indiferenciada. Según el análisis estadístico realizado, se consensuaron criterios diagnósticos de espondiloartropatía fáciles de aplicar en la práctica clínica.
Diferencia de artritis psoriásica y artritis reumatoide - Dr. Marlon Arita.
Artritis Reumatoide vs. Artritis Psoriásica: Diferencias Clave
La artritis reumatoide (AR) y la artritis psoriásica (APs) son dos enfermedades inflamatorias con afectación de las articulaciones. Ambas se caracterizan por el dolor y la inflamación de las articulaciones y se acompañan de manifestaciones sistémicas, es decir, que afectan a todo el organismo.
Un diferencia fundamental es que la Artritis Psoriásica suele aparecer tras el diagnóstico de psoriasis cutánea en hasta el 85% de las ocasiones y, típicamente, lo hace 10 años después del mismo. Tanto la artritis reumatoide como la psoriásica se deben a la aparición de respuestas autoinmunes inflamatorias, sin que esté de todo claro el mecanismo de origen de las mismas.
Dependiendo del país y del estudio, la artritis reumatoide afecta a entre un 0,5% y un 1% de la población adulta, mientras que la prevalencia de la Artritis psoriásica en los países occidentales se estima entre el 0,1% y el 0,4%. La afectación articular es predominantemente simétrica en la AR y a menudo, pero no siempre, asimétrica en la APs. Tanto en la AR como en la APs, la mayoría de las personas presentan poliartritis (más de 5 articulaciones afectadas). La enfermedad monoarticular o de una sola articulación es menos frecuente en la APs; sin embargo, entre el 5% y el 10% de los pacientes pueden presentar una afectación articular aislada.
Normalmente, la AR afecta a las articulaciones del hombro, codo, muñeca, metacarpofalángicas, interfalángicas proximales, cadera, rodilla, tobillo y metatarsofalángicas. En la APs, suelen verse afectadas las articulaciones interfalángicas distales de manos y pies, las grandes articulaciones de las extremidades inferiores, la columna axial y las articulaciones sacroilíacas; también pueden verse afectadas las articulaciones metacarpofalángicas y metatarsofalángicas y la muñeca.
La APs, más que la AR, se incluye en el espectro de las espondiloartritis, ya que la APs puede afectar al esqueleto axial (por ejemplo, articulaciones sacroilíacas y columna vertebral). La entesitis (inflamación de las entesis en los lugares donde los ligamentos o tendones se insertan en el hueso) se produce en el 35% de los pacientes con APs, pero es poco frecuente en los pacientes con AR, su presencia puede ser especialmente valiosa para diferenciar la APs de la AR. La dactilitis (inflamación de todo un dedo) es una manifestación frecuente de la APs que afecta hasta al 50% de los pacientes, en comparación con aproximadamente el 5% de los pacientes con AR.
Las alteraciones de las uñas o distrofia ungueal, son una importante manifestación clínica de la APs. Los pacientes con APs suelen tener resultados seronegativos para el factor reumatoide (FR) y los anticuerpos contra el péptido cíclico citrulinado (PCC), mientras que aproximadamente el 80% de los pacientes con AR tienen resultados positivos para los anticuerpos contra el FR y el PCC.
Tabla Comparativa: Artritis Reumatoide vs. Artritis Psoriásica
| Característica | Artritis Reumatoide (AR) | Artritis Psoriásica (APs) |
|---|---|---|
| Prevalencia | 0.5% - 1% de la población adulta | 0.1% - 0.4% de la población adulta |
| Afectación Articular | Simétrica | Asimétrica (frecuentemente) |
| Articulaciones Comúnmente Afectadas | Hombro, codo, muñeca, metacarpofalángicas, interfalángicas proximales, cadera, rodilla, tobillo, metatarsofalángicas | Interfalángicas distales, grandes articulaciones de extremidades inferiores, columna axial, sacroilíacas, metacarpofalángicas, metatarsofalángicas, muñeca |
| Esqueleto Axial | Afectación menos común | Afectación común (espondiloartritis) |
| Factor Reumatoide (FR) y Anticuerpos anti-PCC | Positivo en el 80% de los pacientes | Negativo en la mayoría de los pacientes |
| Entesitis | Poco frecuente | Frecuente (35% de los pacientes) |
| Dactilitis | Rara (5% de los pacientes) | Común (hasta 50% de los pacientes) |
| Alteraciones en las Uñas | Raras | Comunes |
| Relación con Psoriasis | No relacionada | Asociada con psoriasis cutánea (85% de los casos) |
tags: #psoriasis #et #polyarthrite #rhumatoide