Las dermatosis inflamatorias comprenden un amplio grupo de enfermedades cutáneas caracterizadas por inflamación crónica o recurrente, que se manifiesta clínicamente con eritema, descamación, prurito, y en fases agudas, lesiones exudativas o costrosas.
El eccema o dermatitis es una afección inflamatoria cutánea que provoca un proceso descamativo asociado a picor. La dermatitis es una de las enfermedades ocupacionales más comunes, derivada de la exposición a sustancias en el lugar de trabajo.
En dermatología clínica, el término dermatitis se utiliza para describir una variedad de trastornos cutáneos diferentes que comparten el mismo patrón de reacción inflamatoria con manifestaciones clínicas similares. En el examen histológico, los linfocitos se extravasan hacia la dermis y luego migran hacia la epidermis, lo que desencadena edema epidérmico intercelular (espongiosis), hiperproliferación, engrosamiento e hiperqueratosis. El término dermatopatológico para este proceso es dermatitis espongiósica o eccematosa.
Aunque diferentes tipos de dermatitis pueden diferir en algunas características histológicas menores, no pueden diferenciarse claramente solo por las características histológicas. El eccema es sinónimo de dermatitis, pero a menudo es utilizado, sobre todo por profesionales no sanitarios, para referirse a dermatitis atópica (un tipo específico de dermatitis). La dermatitis liquenoide y la dermatitis interfásica son términos histológicos y no indican dermatitis clínica.
Los signos y los síntomas de los trastornos de dermatitis se deben a sus características histológicas:
- Eritema (debido a inflamación dérmica y aumento del flujo sanguíneo)
- Engrosamiento de la piel (debido a infiltrado epidérmico celular y edema)
- Escamas (debido a la hiperproliferación de la epidermis y la hiperqueratosis)
- Prurito (posiblemente debido a la liberación de histamina durante la inflamación)
- Erosiones y posiblemente exudación, costras e infección secundaria, todas secundarios al rascado inducido por el prurito
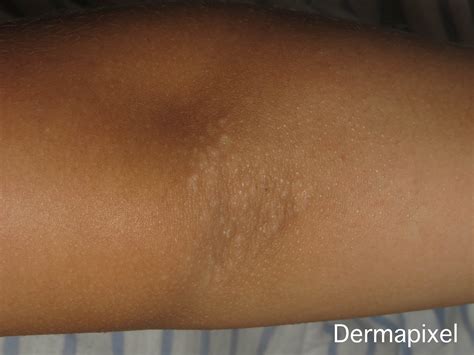
Dermatitis atópica en el codo.
Las manifestaciones más prominentes en la fase aguda de la dermatitis son eritema y descamación. Cada tipo de dermatitis tiene diferentes síntomas y tiende a ocurrir en diferentes partes del cuerpo. Es posible tener más de un tipo a la vez. La dermatitis también se conoce como eccema.
Tipos Comunes de Dermatitis
Dentro de este grupo, los eccemas representan una de las causas más frecuentes de consulta dermatológica y pueden tener origen multifactorial, como predisposición atópica, exposición a alérgenos, contacto con irritantes químicos o sobreinfecciones.
Entre los tipos más comunes de eccema se encuentran:
- Dermatitis atópica: Habitual en la infancia y asociada a disfunción de la barrera cutánea.
- Eccema de contacto: Ya sea irritativo (por sustancias como jabones o detergentes) o alérgico (por contacto con alérgenos como níquel o perfumes).
- Eccema numular: Con placas redondeadas y pruriginosas.
- Eccema dishidrótico: Caracterizado por vesículas en palmas y plantas.
- Eccema crónico de manos: Frecuente en personas expuestas a agresiones externas repetidas.
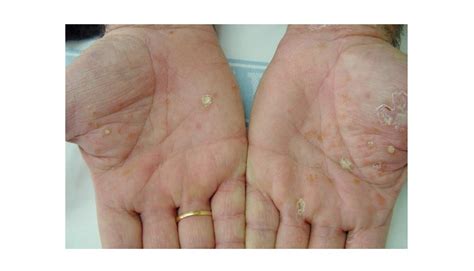
Eccema crónico de manos.
Estas variantes pueden coexistir y requerir enfoques terapéuticos combinados.
Dermatitis Atópica
La dermatitis atópica es una enfermedad inflamatoria crónica recidivante de la piel, intensamente pruriginosa, que afecta fundamentalmente las superficies flexoras de codos y rodillas, el cuero cabelludo, la cara y el torso. Se presenta a menudo en familias con enfermedades atópicas (dermatitis atópica, asma bronquial y/o rinoconjuntivitis alérgica).
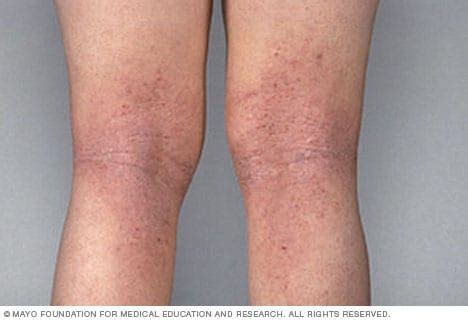
Dermatitis atópica en el pliegue interno de las rodillas.
La dermatitis atópica es ubicua, afecta a todas las razas y existe en todos los países. Esta enfermedad se inicia antes del primer año de la vida en más de 60 % de los pacientes, la frecuencia desciende con la edad hacia los 12 años en que apenas el 5 % de los pacientes la han visto iniciarse. En un 50 a 70 % de los pacientes con dermatitis atópica existen antecedentes de atopía personal o familiar. Se ha propuesto una herencia autosómica dominante con expresividad variable.
Se sabe que si uno de los padres es atópico hay una probabilidad de 60 % de ser atópico y de 80 % si ambos progenitores son atópicos. Aunque se ha encontrado una relación genética con la DA, esta teoría no puede explicar el aumento exponencial en el número de caso en los últimos 30 años. Aproximadamente el 90 % de los pacientes con lesiones intensas o en fase eccematosa presenta un aumento en el número de colonias de la bacteria S. aureus, cuyas toxinas contribuyen al empeoramiento del cuadro clínico. Alrededor de un 57 % de los pacientes presenta una reacción de tipo IgE frente esta bacteria, lo que provoca aumento del picor y empeoramiento de las lesiones.
Asimismo, entre un 15 y 65 % de los pacientes presenta reacción del tipo IgE frente a P. En una parte de pacientes, la aparición de las lesiones de la dermatitis atópica guarda relación con la presencia de una enfermedad celíaca o una sensibilidad al gluten no celíaca no reconocidas ni diagnosticadas.
El eccema es más común en los niños y mayores de edad, al menos la mitad de estos casos se resuelven a la edad de 36 meses. La dermatitis atópica suele retirarse a partir de la adolescencia. En la piel se presenta una reacción por hipersensibilidad (similar a la alergia), la cual produce una inflamación crónica que ocasiona picazón y descamación.
Dermatitis de Contacto
La dermatitis de contacto es una afección inflamatoria cutánea que se produce por el contacto directo con un agente, que puede ser de origen químico, biológico o sintético. Se clasifica en dos tipos principales:
- Dermatitis de contacto irritativa: La respuesta inflamatoria de la piel no tiene componente alérgico, sino que se produce por el contacto directo con un irritante, esto es, un agente físico o químico que puede producir daño celular en cualquier persona si se aplica en concentración suficiente durante un mínimo de tiempo. Es el tipo más frecuente de dermatitis de contacto.
- Dermatitis de contacto alérgica: Se produce tras una reacción inmunitaria denominada hipersensibilidad de tipo IV, o hipersensibilidad retardada, mediada por los linfocitos T, unas células del sistema inmune.
¿Qué es la dermatitis alérgica de contacto?
Los síntomas del eccema se manifiestan en la zona de piel que ha estado en contacto directo con el agente irritante. Las áreas afectadas más habitualmente son las manos y las muñecas, pero también es frecuente el eccema en la cara, los párpados, los brazos y las piernas. En ocasiones, endurecimiento de la piel con surcos y arrugas marcados (liquenificación).
La dermatis de contacto irritativa se debe a una respuesta inflamatoria inespecífica, sin proceso de sensibilización previo, que se produce cuando el agente irritante daña las células epidermicas (queratinocitos) de foma directa. Este daño desencadena una reacción inmunitaria que activa la acción de los linfocitos T contra el antígeno y la liberación de citoquinas encargadas de la respuesta inflamatoria. El eccema irritativo habitualmente tiene una manifestación progresiva, tras una exposición continuada de días o semanas. No obstante, si se trata de un irritante muy fuerte, la reacción puede aparecer de forma inmediata.
El principal factor de riesgo del eccema ocupacional es desempeñar un trabajo donde se produzca una exposición habitual a agentes alérgenos e irritativos. Tras entrar en contacto con un producto o material alergénico, la piel se enrojece y pica. Afortunadamente, existen soluciones para tratar el eczema de contacto y aliviar la piel.
El eccema alérgico aparece entre 12 y 48 horas después del contacto con el agente alergénico. "Retardado"Las lesiones aparecen una media de tres días después del contacto con los alérgenos. Este periodo puede ampliarse a 10 días si se trata del primer contacto de la piel con el alérgeno. La dermatitis de contacto alérgicaEl rostro y, más concretamente, las orejas y los párpados, las manos o el cuero cabelludo son zonas del cuerpo que pueden verse afectadas por el eczema de contacto. Están directamente vinculadas al contacto con el producto alergénico, pero existen diferentes formas de tratarlo, calmar el brote y reparar la piel. ¿Cómo tratar el eczema de contacto alérgico?
Otras Dermatosis Inflamatorias Relevantes
- Psoriasis: Enfermedad crónica de base inmunológica, con placas eritematosas y escamosas, bien delimitadas, en codos, rodillas, cuero cabelludo o zona lumbar.
- Dermatitis seborreica: Los síntomas comunes de la dermatitis seborreica son los siguientes: Caspa. Zonas de piel grasosa cubiertas con escamas blancas o amarillas, o costras en el cuero cabelludo, la cara, los costados de la nariz, las cejas, las orejas, los párpados, el pecho, las axilas, la zona de la ingle o debajo de las mamas. Sarpullido con picor. La dermatitis seborreica suele aparecer en las áreas grasosas del cuerpo. También puede aparecer en el cuero cabelludo, como una caspa que pica y que es difícil de quitar. En los bebés, este tipo de dermatitis se conoce como costra láctea.
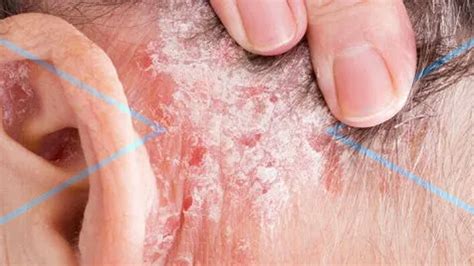
Dermatitis seborreica en el cuero cabelludo.
Complicaciones
El rascado y el frotado constante del eccema acaban causando su descamación y supuración, lo que favorece la entrada y diseminación de microorganismos, como hongos o bacterias, que pueden provocar una infección. Si la infección no se trata y se extiende a los tejidos bajo la piel o a los ganglios linfáticos regionales, puede ocasionar daños graves en el organismo.
Perforarse la piel por rascarse repetidamente puede causar llagas abiertas y grietas. Esto aumenta el riesgo de infección por bacterias y hongos. En las personas con piel de tono oscuro o negro, la dermatitis puede hacer que la piel afectada se oscurezca o se aclare. Estas afecciones se denominan hiperpigmentación posinflamatoria e hipopigmentación posinflamatoria.
Recomendaciones Generales para el Cuidado de la Piel
Desarrollar una rutina básica de cuidado de la piel también puede ayudar a prevenir la dermatitis:
- Toma baños y duchas por menos tiempo: Limita el tiempo de la ducha o del baño a unos 10 minutos. Utiliza agua tibia, no caliente.
- Usa un jabón suave o un limpiador sin jabón: Elige un limpiador que no contenga tintes, alcohol ni fragancias. Algunos jabones pueden secar la piel. En el caso de los niños pequeños, por lo general, solo se necesita agua tibia para bañarlos; no es necesario usar jabón ni baños de espuma.
- Sécate con toquecitos suaves: No frotes la piel con una toallita o esponja vegetal.
- Hidrata toda la piel: Mientras la piel aún esté húmeda, sella la humedad con aceite, crema o loción. Hay muchas cremas humectantes a la venta. Prueba diferentes productos hasta encontrar uno que sea adecuado para ti. La crema humectante ideal debe ser segura, sin perfume, eficaz, asequible y una que te guste utilizarla con regularidad.
tags: #que #es #dermatitis #inflamatoria