El melanoma es un tumor que se origina en los melanocitos de la piel y de las membranas mucosas. Comprende el 1% de todos los tumores malignos y se caracteriza por su alto potencial maligno.
Las metástasis de melanoma en el tracto genital son infrecuentes y los ovarios son los órganos más afectados (70-80% de los casos), mientras que el útero está sólo afectado en el 10% de los casos.
Cuando el endometrio presenta afectación metastásica, generalmente se manifiesta clínicamente con hemorragias uterinas anormales. Se aconseja que la hemorragia uterina anormal en pacientes con diagnóstico previo de melanoma, incluso en etapa premenopáusica, sea investigada mediante estudio anatomopatológico de tejido endometrial.
Presentamos un caso de afectación metastásica endometrial de melanoma primario cutáneo, diagnosticado en nuestro centro.
Estrategias más efectivas para la detección temprana del cáncer de cuello uterino en El Salvador
Introducción al Melanoma Uterino
El melanoma uterino es una forma rara de cáncer que se desarrolla en el útero. Es crucial diferenciar si el melanoma se originó en el cuello uterino (sitio primario) o si es una metástasis de otro lugar del cuerpo.
El melanoma maligno del cuello uterino es un tipo raro de melanoma extracutáneo que se desarrolla de manera agresiva y se asocia con un pronóstico sombrío.
El melanoma vulvovaginal es un tumor poco frecuente, localizado en zonas no expuestas al sol. Representa entre el 3 y el 5% de los cánceres vulvares.
El cáncer de vulva es también poco frecuente: 5% de los cánceres ginecológicos. Es más común en mujeres de edad avanzada y la mayoría se localiza en el tercio medio o inferior de la vagina, generalmente en la pared anterior.
El melanoma de vagina es mucho menos frecuente que el vulvar, pero la mayoría de los melanomas vulvares se extienden a la vagina.
La diseminación es por vía linfática y hematógena de forma precoz. Puede presentarse como un melanoma extensivo superficial o melanoma nodular.
En general, el melanoma superficial es multifocal, se ve como una zona pigmentada focal o diseminada, en piel o mucosa vulvar. El melanoma nodular aparece como un nódulo sobreelevado y pigmentado. En algunas ocasiones puede no ser pigmentado y el diagnóstico es a través de la biopsia.
Incidencia y Factores de Riesgo
Su incidencia se ha incrementado sustancialmente entre la población caucásica en las últimas décadas. El incremento anual de su incidencia oscila entre el 3 y el 7% y se ha estimado que ésta tiende a doblar cada 10-20 años, por lo que este incremento es más rápido que en otros tipos de cáncer.
Un análisis de los datos de España entre los años 1975 y 1998 ha demostrado un incremento de un 13% en el riesgo de muerte por melanoma maligno entre varones y un 33% entre mujeres.
Evidencias recientes han sugerido que este incremento en la incidencia se debe a la mejora en técnicas de vigilancia y diagnóstico precoz así como a cambios en el estilo de vida, como la excesiva exposición a la luz solar.
Aproximadamente, un 80% de los melanomas primarios se originan en la piel, aunque también se han descrito en los ojos, la orofaringe y el tracto genital. El melanoma primario del tracto genital inferior es extremadamente raro (2-3% del total de melanomas).
Las metástasis a ganglios regionales se producen por vía linfática; en cambio, las metástasis extrarregionales generalmente se producen por vía hematógena.
Únicamente el 2,5% de los casos de melanoma cutáneo metastatizan al tracto genital y los ovarios son los órganos más afectados (70-80% de los casos), mientras que el útero está sólo afectado en el 10% de los casos y en la mayoría de ellos también lo están los ovarios, como el caso que describimos.
Es más frecuente la afectación metastásica uterina de melanoma con origen en otros órganos del tracto genital inferior, como la vulva o la vagina, que de otra localización. Se ha descrito afectación metastásica de melanoma vulvar en el endometrio y éste es el primer caso descrito de metástasis endometrial de melanoma cuyo primario no se encontraba en el tronco ni en las extremidades.
Generalmente, la aparición metastásica se manifiesta varios años tras el diagnóstico de la lesión primaria y aproximadamente en el 4% de los casos se descubren las lesiones metastásicas antes del diagnóstico de la lesión primaria.
Kurman y Hart examinaron la distribución anatómica de metástasis uterina en 52 casos y demostraron que únicamente se encontraban afectados el miometrio en 33 (63,5%) casos, el miometrio y el endometrio en 17 (32,7 %) casos y únicamente en 2 (3,8%) casos se encontraba afectado el endometrio sin afectación miometrial.
Takeda et al manifiestan que el endometrio se afecta con menos frecuencia que el cérvix uterino como lugar de enfermedad metastásica.
Se ha especulado que la escasa frecuencia de diseminación metastásica endometrial se puede deber en mujeres premenopáusicas, al descamamiento endometrial periódico durante la edad reproductiva y en la etapa posmenopáusica al efecto inhibitorio del ovario senil.
En la melanosis vaginal se observa una hiperpigmentación difusa de la basal del epitelio escamoso, acompañada a veces de hiperplasia melanocítica. Los melanocitos se disponen de forma aislada, sin mostrar un crecimiento cohesivo ni formación de tecas y generalmente no presentan signos de anaplasia ni figuras de mitosis.
Sin embargo, han sido descrito casos aislados de melanosis vaginal con hiperplasia melanocítica atípica, que fueron interpretadas como lesiones precursoras del melanoma maligno primario de vagina. Igualmente, han sido publicados casos aislados de melanoma maligno vaginal desarrollado sobre un cuadro de melanosis vaginal preexistente. A partir de esto, algunos autores consideran que la melanosis vaginal debiera considerarse como una lesión premaligna.
El melanoma afecta a mujeres mayores de 60 años que consultan por prurito, sangrado genital o por notar una tumoración. El 25% de los casos es asintomático pudiendo ser diagnosticado solo en el examen de rutina ginecológico.
Factores de Riesgo Adicionales
- Varias parejas sexuales: a mayor que sea el número por alguna de las dos partes, mayor será la probabilidad de adquirir la infección por VPH.
- Actividad sexual precoz (menos de 18 años): las células inmaduras parecen ser más susceptibles a los cambios precancerosos que puede provocar el VPH.
- Sistema inmune deficitario: típico de personas trasplantadas o que padecen VIH u otras circunstancias.
- Exceso de exposición a estrógenos.
- Historia familiar.
- Dieta.
- Infertilidad.
- Menarquia (primera regla) precoz y menopausia tardía.
- Etnia.
- Región geográfica.
- Radioterapia pélvica previa por otra neoplasia.
Síntomas del Melanoma Uterino
Los síntomas del melanoma maligno del cuello uterino incluyen:
- Sangrado vaginal anormal.
- Dolor pélvico.
Cuando el endometrio presenta afectación metastásica, generalmente se manifiesta clínicamente con hemorragias uterinas anormales. En cambio, cuando la afectación es únicamente miometrial la paciente puede estar asintomática, o se puede manifestar como masa uterina y la paciente puede referir dolor abdominal bajo.
Algunas pacientes de edad avanzada con menopausia pueden experimentar sangrado vaginal debido al melanoma en el útero. El síntoma más común es el sangrado genital.
Se aconseja que la hemorragia uterina anormal en pacientes con diagnóstico previo de melanoma, incluso en etapa premenopáusica, se investigue mediante estudio anatomopatológico de tejido endometrial.
Es importante resaltar que la hemorragia uterina anormal en una paciente con historia previa de enfermedad tumoral puede representar el primer síntoma de enfermedad metastásica, incluso cuando el intervalo entre la enfermedad tumoral y la hemorragia uterina es de varios años.
Otros síntomas pueden incluir:
- Flujo vaginal inusual.
- Dolor o sangrado tras el coito.
- Dolor persistente en la parte baja del abdomen.
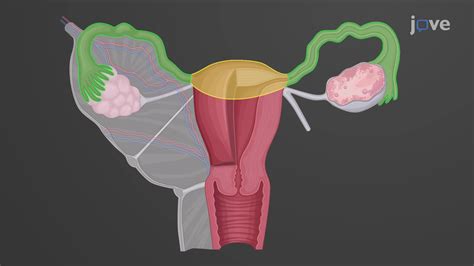
Anatomía del cuello uterino
Diagnóstico del Melanoma Uterino
El diagnóstico preoperatorio es muy dificultoso, puesto que los síntomas son superponibles a los de otras afecciones. La escasa sospecha hace que la mayoría de los casos se diagnostiquen en el estudio anatomopatológico posquirúrgico.
El diagnóstico se facilita por la presencia de pigmento melánico en alguna de las células neoplásicas presentes entre las glándulas tanto de la biopsia (legrado) como de la histerectomía.
El diagnóstico definitivo radica en la inmunohistoquímica. La positividad citoplasmática para S-100, vimentina y antígeno HMB-45, y la ausencia de queratina proporcionan el diagnóstico. S-100 se expresa tanto en el núcleo como en el citoplasma y se ha catalogado como el marcador más sensible, presente en el 95% de los casos. HMB-45 se expresa en el citoplasma.
En caso de sospecha de cáncer de útero, el especialista remite a la paciente a la consulta ginecológica para valoración.
En caso de que se produzca alguno de los signos y síntomas de sospecha anteriormente comentados, se remite a la paciente a la consulta ginecológica para valoración. Algunas de las pruebas a las que se somete son:
- Anamnesis dirigida.
- Exploración ginecológica.
- Ecografía transvaginal.
- Histeroscopia.
- Biopsia endometrial por aspiración.
- Biopsia endometrial.
En caso de confirmarse el diagnóstico de cáncer de endometrio, se solicitarán pruebas complementarias:
- Marcadores tumorales.
- Rectoscopia y cistoscopia.
- Pruebas de imagen: Resonancia magnética de pelvis (RM), Tomografía computarizada (TC) y PET-TC.
La estadificación inicial con imágenes de resonancia magnética (MRI) puede mostrar un tumor vaginal y uno o varios ganglios linfáticos agrandados en en la pelvis. Después, se debe realizar una PET / TC de tdoo el cuerpo, con la finalidad de buscar e identificar lesiones activas metabólicas en las áreas correspondientes a las observadas en la resonancia magnética. De esta forma, la paciente puede recibir una histerectomía radical, una vaginectomía total y una linfadenectomía pélvica.
Se utiliza el PET o la TC para complementar las modalidades de imágenes anatómicas convencionales, y proporcionar así, una nueva modalidad para el cribado de todo el cuerpo. La visualización de la actividad metabólica de las lesiones indeterminadas puede ayudar en la puesta en escena, re-estadificación, la planificación del tratamiento, y la predicción pronóstica para los pacientes con esta enfermedad rara.
Si resulta ser un melanoma debes someterte a una prueba de mutación y saber si los tumores contienen mutaciones c-kit o BRAF.
Tratamiento del Melanoma Uterino
El tratamiento primario del melanoma es la resección quirúrgica, siendo actualmente menos radical y preservando la función del órgano.
Hay controversia sobre el valor de la linfadenectomía. Hay quienes postulan que los ganglios positivos tienen poco valor en el pronóstico, otros en cambio postulan lo contrario. La principal razón para realizar la linfadenectomía es pronóstica.
Si se realiza se practicará una linfadenectomía pélvica si la lesión está en el tercio medio o superior de vagina y linfadenectomía inguinal si está presente en el tercio inferior. Actualmente se puede realizar la biopsia selectiva del ganglio centinela y si esta es negativa se puede obviar la linfadenectomía.
En pacientes con enfermedad recurrente o avanzada se utiliza el interferón. Es recomendado para lesiones mayores de 4mm de profundidad o en aquellos con compromiso ganglionar.
La radioterapia después de la escisión local reduce las recurrencias locales, pero no a distancia. También puede proporcionar alivio sintomático en el caso de metástasis cerebrales, óseas y viscerales.
La quimioterapia tampoco se ha visto efectiva para incrementar la surpervivencia.
El melanoma avanzado es resistente a la mayoría de las terapias sistémicas estándares, y todos los pacientes recién diagnosticados pueden ser considerados candidatos para pruebas clínicas. A pesar de que el melanoma avanzado es relativamente resistente a la terapia, se ha informado de que varios modificadores de respuesta biológica y agentes citotóxicos producen respuestas objetivas.
Después de las cirugías correspondientes, la paciente debe recibir radioterapia dirigida.
Hay medicamentos dirigidos que pueden ayudar en este caso. También hay dos medicamentos que gozan de un mejor historial contra los melanomas generales, IL-2 y Yervoy. También hay ensayos para otros tratamientos tales como MEK y PD-1 que pueden ser beneficiosos.
El tratamiento del cáncer de útero o cérvix depende del tamaño, localización y tipo de tumor. Un equipo multidisciplinar integrado por facultativos de distintas especialidades (Ginecología, Oncología Médica, Radioterapia, Anatomía Patológica, Radiología y Laboratorios centrales) decidirán conjuntamente con la paciente la mejor estrategia de tratamiento.
El tratamiento quirúrgico recomendado anteriormente para los estadios precoces (IA2 y IB1), tumores que infiltran más de 3 mm o tienen hasta 4 cm de diámetro era la histerectomía radical y la linfadenectomía pélvica.
En pacientes jóvenes con deseos de fertilidad, si el tumor es igual o menor de 2 cm de tamaño se puede realizar un tratamiento conservador que extirpa sólo la parte del cuello uterino afectada (traquelectomía) así como los ganglios linfáticos.
En el cáncer invasor, se requiere un tratamiento más extenso o radical. La histerectomía puede ser suficiente cuando la invasión es de hasta 3 mm. Si la invasión es mayor, se recomienda la histerectomía radical, que además extirpa parte de la vagina y de los tejidos de alrededor, así como los ganglios de la pelvis.
La radioterapia también se puede emplear como tratamiento curativo de estos estadíos precoces, pero por sus efectos secundarios se prefiere el tratamiento quirúrgico.
Cuando el tamaño del tumor es mayor de 4 cm. Cuando tras la radioterapia aparece una recidiva en la pelvis, el tratamiento puede ser la exenteración pélvica que implica la extirpación de los genitales internos junto a la vejiga o al recto.
En aquellas circunstancias en que la enfermedad pudiera estar avanzada, afectando a otros lugares del cuerpo, la quimioterapia es la opción de tratamiento más frecuente.
Clasificación por Estadios
El estadio de un tumor permite definir con claridad su tamaño, localización, extensión local y a distancia (metástasis). Esto, a su vez, permite el diseño de la estrategia terapéutica para tratar la enfermedad. En el cáncer de útero podemos distinguir esta clasificación de estadios:
- Estadio I. El tumor queda confinado en el cuerpo uterino.
- Estadio II. El tumor invade el estroma cervical, pero no se extiende más allá del útero.
- Estadio III. Extensión local-regional del tumor.
- Estadio IV. El tumor invade la mucosa vesical y/o rectal, y/o metástasis a distancia.
| Estadio | Descripción |
|---|---|
| I | El tumor está confinado al cuerpo uterino. |
| II | El tumor invade el estroma cervical, pero no se extiende más allá del útero. |
| III | Extensión local-regional del tumor. |
| IV | El tumor invade la mucosa vesical y/o rectal, y/o metástasis a distancia. |
Pronóstico
El pronóstico de la enfermedad está influido por la profundidad de invasión del tumor, lo que se refleja en la clasificación de Breslow.
El riesgo de metástasis se relaciona con el espesor del tumor primario, de forma que si es superior a 0,76mm, el pronóstico es poco favorable.
En pacientes en los que la diseminación metastásica se produce por vía hematógena, el pronóstico es peor que cuando la diseminación es por vía linfática.
El pronóstico de estas pacientes es pobre con una supervivencia a los 5 años de menos del 15%.
Apoyo al paciente
Tanto si se recibe la noticia del diagnóstico inicial de cáncer como de una recaída, afrontar el hecho de padecer esta enfermedad es algo que puede provocar un impacto emocional abrumador. Cada persona tiene su propia forma de hacer frente a un diagnóstico de cáncer de útero o cérvix, pero existen algunas recomendaciones que pueden ayudarle en este proceso:
- Mantener la comunicación y la compañía de familiares y amigos, el entorno más cercano al paciente, capaz de proporcionarle una red de apoyo en todo el proceso
- Hablar con otras personas que hayan sobrevivido al cáncer o que se encuentren en la misma situación. Existen multitud de asociaciones o grupos de apoyo de ámbito local y nacional.