La queratosis actínica (QA), también conocida como queratosis solar, es una lesión que aparece en la piel tras años de exposición solar acumulada. Se considera una lesión precancerosa: en la mayoría de los casos permanece estable, pero en algunos puede evolucionar hacia un carcinoma epidermoide, un tipo de cáncer cutáneo. Comprender qué son, cómo se manifiestan y qué opciones existen para tratarlas es dar un paso hacia una relación más consciente con la propia piel.
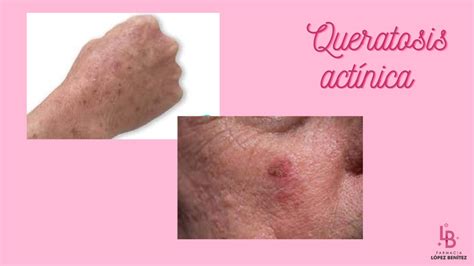
Imagen de una Queratosis Actínica en la piel.
¿Qué es la Queratosis Actínica?
La queratosis actínica (QA), también conocida como queratosis solar, es una lesión dérmica que aparece en personas adultas expuestas de forma crónica a la radiación ultravioleta (UV) y producida por la proliferación de queratinocitos epidérmicos atípicos. Es difícil conocer con exactitud la incidencia y prevalencia exactas de la QA, y es probable que los datos de los que disponemos al respecto estén subestimados.
No obstante, la población afectada por al menos una lesión es mayor en los países más cercanos al ecuador, y el riesgo de desarrollar QA aumenta a medida que avanza la edad. En personas de piel clara mayores de 60 años, la prevalencia puede alcanzar el 60 %. La prevalencia es mayor en hombres que en mujeres y se ha observado que las personas con piel clara son 6 veces más propensas al desarrollo de estas lesiones que las personas con piel oscura.
Causas y Factores de Riesgo
- La causa principal es la radiación ultravioleta que daña el ADN de las células cutáneas.
- Un factor etiológico clave para el desarrollo de QA es la exposición crónica a los rayos UV, principalmente a UVB (290 a 320 nanómetros).
- Las personas con historia de exposición prolongada al sol o que trabajan al aire libre, así como aquellas que tienen antecedentes personales de 6 o más quemaduras solares a lo largo de su vida, tienen un riesgo mayor de sufrir QA.
- La ausencia de cabello es otro factor de riesgo para el desarrollo de QA, ya que este tipo de lesiones se observan con frecuencia en hombres con calvicie.
- Los pacientes inmunosuprimidos tienen más riesgo de cáncer de piel.
- Otros factores de riesgo incluyen la exposición a rayos X, radioisótopos y arsénico.
Tipos de Queratosis Actínica
- Común.
- Hiperqueratósica.
- Pigmentada.
- Verrucosa.
- Atrófica.
- Liquen plano (liquenoide).
- Queilitis actínica.
Además de estas manifestaciones, con frecuencia la piel que rodea a la QA muestra signos de daño solar: es el llamado campo de cancerización. Habitualmente la piel está atrófica y ha adquirido una coloración pálido-amarillenta, con despigmentación e hiperpigmentación irregular, telangiectasias dispersas y textura de papel de lija.

Campo de cancerización alrededor de una queratosis actínica.
Diagnóstico de la Queratosis Actínica
El diagnóstico de QA suele ser clínico, de forma que para realizarlo suele ser suficiente una historia clínica característica y la exploración física. Aunque en la práctica clínica, distinguir entre lesiones pigmentadas de QA y lentigo maligno puede ser todo un reto, en la dermatoscopia las primeras suelen aparecer como puntos de color gris pizarra a marrón alrededor de los orificios foliculares y como estructuras anulares-granulares y romboidales.
Ciertas características, como la presencia de pigmentación intensa, líneas romboidales grises y la pérdida de folículos identificables, sugieren que puede tratarse de lentigo maligno. En los casos en los que la exploración clínica y los resultados de la dermatoscopia no son típicos de QA y existe sospecha de malignidad, también puede estar indicada una biopsia de la lesión y su estudio histopatológico.
Queratosis actínica - Causas y diagnóstico
Tratamiento de la Queratosis Actínica
El tratamiento de las QA persigue eliminar las lesiones clínicas para evitar que evolucionen a un CCE, tratar el campo de cancerización para evitar que se sigan desarrollando nuevas QA, y reducir el número de recaídas. En general, las lesiones de QA pueden erradicarse con seguridad y eficacia. Es cierto que la tasa de malignización es baja, pero existe, y aunque existe un potencial de regresión, este es bajo y las recidivas frecuentes.
Las opciones terapéuticas para pacientes con QA son diversas e incluyen cirugía, crioterapia, medicamentos tópicos, dermoabrasión o terapia fotodinámica (TFD), entre otros. A esta complejidad en la variedad terapéutica se añade la gran cantidad de agentes terapéuticos en cada grupo, sus modos de aplicación y la flexibilidad con la que se pueden utilizar.
Las opciones de tratamiento también se pueden dividir en función de si van dirigidas a tratar lesiones clínicamente visibles o palpables o si, por el contrario, pretenden tratar zonas subclínicas de queratinocitos atípicos situadas en áreas de piel con daño solar crónico (el campo de cancerización) y no solo las zonas con manifestaciones clínicas de QA.
Tratamientos Tópicos
El tratamiento tópico es de elección cuando las lesiones de QA son delgadas, especialmente las situadas en cuero cabelludo, orejas, nariz, mejillas, frente y zona perioral.
- 5-fluorouracilo (5-FU): Es un antimetabolito quimioterapéutico que elimina la lesión al interferir con la síntesis de ADN.
- Imiquimod: Es un modulador de la respuesta inmunitaria. La tasa de remisión depende de la concentración y la pauta.
- Diclofenaco al 3 % en gel de ácido hialurónico al 2,5 %: Tiene acción antiinflamatoria y antineoplásica, mediante la inhibición de la ciclooxigenasa-2.
- Tirbanibulina: Fármaco en pomada que disgrega los microtúbulos celulares, lo que provoca la interrupción del ciclo celular y la apoptosis de las células proliferativas.
| Tratamiento | Eficacia | Efectos Secundarios | Indicaciones |
|---|---|---|---|
| 5-Fluorouracilo | Alta tasa de eliminación inicial (50-96%) | Reacción inflamatoria local | Lesiones delgadas en cuero cabelludo, orejas, etc. |
| Imiquimod | Tasa de curación variable (45-84%) | Dermatitis grave, riesgo de infección local | Depende de la concentración y la pauta |
| Diclofenaco | Remisión clínica completa en 41-50% | Leves | QA leves y áreas extensas |
| Tirbanibulina | Resolución completa en 44-54% | Eritema, descamación, edema, costras | Lesiones no hiperqueratósicas ni hipertróficas |
Otros Tratamientos
- Crioterapia: Es una terapia dirigida a la lesión, que consiste en la aplicación de nitrógeno líquido.
- Terapia Fotodinámica (TFD): Consiste en la administración de un agente fotosensibilizante, que se acumula en las células cancerígenas y se activa cuando se hace incidir sobre la lesión la luz con la longitud de onda adecuada.
Prevención de la Queratosis Actínica
La mejor estrategia es clara: proteger la piel todos los días del año. Los labios también necesitan protección con bálsamos con filtro solar. La protección solar es muy importante para prevenir el desarrollo de la queratosis actínica.
Aplicar a diario un protector solar, con un FPS 30 o superior y resistente al agua, en toda la piel expuesta limpia 30 minutos antes de la exposición. Reaplicar cada 2 horas. Para obtener una protección adicional se recomienda el uso de ropa, así como sombreros y gafas de sol.

Medidas de protección solar para prevenir la queratosis actínica.
tags: #queratosis #actinica #pigmentada #tratamiento