La exposición solar excesiva puede generar importantes problemas en la piel. La queratosis actínica (QA), también conocida como queratosis solar, es una lesión dérmica que aparece en personas adultas expuestas de forma crónica a la radiación ultravioleta (UV) y producida por la proliferación de queratinocitos epidérmicos atípicos. Se caracteriza por producir lesiones ásperas y duras en la piel.
Queratosis actínica en la frente
La queratosis actínica es uno de los motivos más frecuentes de consulta a los dermatólogos y está considerado como un carcinoma "in situ". Se manifiesta en zonas que han recibido un exceso de exposición a los rayos UV del sol, y se presentan en forma de lesiones escamosas y ásperas. Aunque el nombre puede llevar a confusión, la queratosis actínica no debe confundirse con la queratosis seborreica. La primera surge por daño solar acumulado y se considera una lesión precancerosa, mientras que la segunda es una proliferación benigna de la piel con aspecto ceroso o verrugoso, sin relación con el sol ni con el cáncer.
Con la ayuda de la Dra. Puig: “La protección diaria frente al sol nos ayuda a disminuir el riesgo de cáncer de piel”. Y no hay mejor forma de prevenir la queratosis actínica -y otras lesiones solares- que adoptar hábitos de fotoprotección constantes y conscientes.
Cómo tratar las queratosis actínicas por el dermatólogo José Luis López Estebaranz
¿Qué es la Queratosis Actínica?
La queratosis actínica (QA) o queratosis solares son lesiones que aparecen en la piel como consecuencia de la exposición frecuente o intensa a los rayos UV procedentes del sol o de fuentes artificiales como las cabinas de bronceado. Estas manchas son una de las manifestaciones típicas del fotoenvejecimiento cutáneo.
Muchas de nuestras actividades favoritas se disfrutan al aire libre y bajo el brillo del sol. Con el paso del tiempo, esta exposición repetida puede dar lugar a lesiones como la queratosis actínica, una afección cutánea silenciosa pero muy frecuente. ¿Qué es, cómo reconocerla y qué hacer si aparece? Comprender qué son, cómo se manifiestan y qué opciones existen para tratarlas es dar un paso hacia una relación más consciente con la propia piel.
Prevalencia de la Queratosis Actínica
Es difícil conocer con exactitud la incidencia y prevalencia exactas de la QA, y es probable que los datos de los que disponemos al respecto estén subestimados. No obstante, la población afectada por al menos una lesión es mayor en los países más cercanos al ecuador, y el riesgo de desarrollar QA aumenta a medida que avanza la edad.
En personas de piel clara mayores de 60 años, la prevalencia puede alcanzar el 60 %. La prevalencia es mayor en hombres que en mujeres y se ha observado que las personas con piel clara son 6 veces más propensas al desarrollo de estas lesiones que las personas con piel oscura.
En Europa, el 34% de los hombres y el 18% de las mujeres mayores de 70 años tienen QA. En nuestro país, un estudio realizado recientemente en el que están representadas las diferentes áreas geográficas sobre una población de 3.877 personas, refleja que la tasa de prevalencia fue del 28,6%, incrementándose al 60,4% en los mayores de 80 años. Esta prevalencia fue mayor en hombres que en mujeres. La región geográfica donde se observó una mayor incidencia fue la costa mediterránea, seguido de la región Sur y el Norte. La ubicación más común para QA fue la cara (77,3%), por delante del cuero cabelludo (32%).
Causas de la Queratosis Actínica
Sus causas no son conocidas, pero se relacionan claramente con la exposición al sol. En pocas palabras: el sol es el principal responsable, pero el problema no es una sola quemadura, sino el daño acumulado a lo largo del tiempo. Con los años, ese daño se acumula y puede alterar el funcionamiento normal de las células cutáneas.
Un factor etiológico clave para el desarrollo de QA es la exposición crónica a los rayos UV, principalmente a UVB (290 a 320 nanómetros). Esta exposición produce daños en el ADN de los queratinocitos. Por este motivo, las personas con historia de exposición prolongada al sol o que trabajan al aire libre, así como aquellas que tienen antecedentes personales de 6 o más quemaduras solares a lo largo de su vida, tienen un riesgo mayor de sufrir QA.
Factores de Riesgo
Existen diferentes factores de riesgo a la hora de desarrollar queratosis actínicas:
- Edad: tener más de 40 años.
- No protegerse adecuadamente del sol.
- Ser pelirrojo o rubio y tener los ojos azules o verdes.
- Tener la piel clara -fototipo I o II- y tendencia a las pecas o a las quemaduras.
- Trabajar o practicar deporte de manera habitual al aire libre o vivir en un lugar soleado.
También influye en la probabilidad de padecer esta patología el tener un sistema inmunológico debilitado debido a enfermedades como la leucemia, el linfoma o el VIH, a un trasplante de órganos o al uso de algunos medicamentos inmunosupresores. A su vez, aquellas personas con antecedentes personales de queratosis actínica o cáncer de piel tienen más probabilidades de volver a padecerla.
Además, en el desarrollo de QA también pueden estar implicados otros factores de riesgo:
- Factores constitucionales: se trata de características biológicas que no se pueden modificar. Por ejemplo, aquellas que han tenido un trasplante.
- Fenotipo: el color claro de la piel constituye un factor de riesgo de QA, ya que la melanina epidérmica absorbe la radiación UV y protege a los queratinocitos contra el daño de la luz UV. La ausencia de cabello es otro factor de riesgo para el desarrollo de QA, ya que este tipo de lesiones se observan con frecuencia en hombres con calvicie.
- Género.
- Edad.
- Ubicación geográfica.
La QA es menos frecuente en Estados Unidos y el norte de Europa, donde la exposición al sol suele ser menor. Los pacientes inmunosuprimidos tienen más riesgo de cáncer de piel. Los enfermos receptores de trasplante de órgano sólido -que requieren una inmunosupresión mantenida- tienen mayor riesgo de presentar QA, que a menudo se manifiestan con una clínica atípica.
Otros factores de riesgo incluyen la exposición a rayos X, radioisótopos y arsénico. También el virus del papiloma humano (VPH) se ha asociado a un aumento del riesgo, especialmente en pacientes inmunodeprimidos y trasplantados, así como en pacientes con epidermodisplasia verruciforme.
Síntomas de la Queratosis Actínica
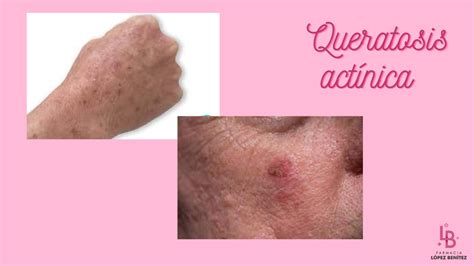
La queratosis actínica suele presentarse en adultos de piel clara en forma de manchas, placas o bultos rugosos y escamosos. Las lesiones pueden ser de color variable, solitarias o múltiples, y aparecen en zonas expuestas al sol. La piel de alrededor también puede estar afectada y verse de un color diferente o con pequeños vasos sanguíneos rotos.
Al principio puede pasar desapercibida. Con el tiempo puede verse como una mancha rojiza o blanquecina, plana o ligeramente elevada, con escamas persistentes que no desaparecen al rascar. La queratosis actínica casi siempre se siente rugosa al tacto, como si fuera un pequeño parche áspero.
La apariencia y color de estas lesiones es variable: pueden ser del mismo color de la piel, amarillentas o eritematosas; la forma puede ser irregular y mal definida o, en algunos subtipos, bien definida.
- Común.
- Hiperqueratósica.
- Pigmentada.
- Verrucosa.
- Atrófica.
- Liquen plano (liquenoide).
- Queilitis actínica.
Además de estas manifestaciones, con frecuencia la piel que rodea a la QA muestra signos de daño solar: es el llamado campo de cancerización. Aunque no existe un consenso para su definición, habitualmente la piel está atrófica y ha adquirido una coloración pálido-amarillenta, con despigmentación e hiperpigmentación irregular, telangiectasias dispersas y textura de papel de lija.
Aunque no suele dar ningún síntoma, la queratosis actínica a veces produce picor o sangrado. La QA suele ser asintomática, aunque algunos pacientes refieren notar un aumento de sensibilidad, sensación pruriginosa en la zona afectada o, incluso, sangrado si hay rascado de la lesión.
Si notas una mancha áspera, persistente o con cambios de color o textura, sobre todo en zonas expuestas al sol, acude al dermatólogo.
¿Dónde Aparece la Queratosis Actínica?
Por esa razón, suelen aparecer en las zonas que han estado expuestas al sol como:
- La cara (en cualquier zona de ésta incluso en los párpados).
- Las orejas.
- Los labios (queilitis actínica, si aparece en el inferior).
- El cuello.
- Los hombros.
- Los antebrazos.
- El dorso de las manos.
- Las piernas.
- El escote.
- Las zonas del cuero cabelludo afectadas por la alopecia.
Manchas: suelen ser de color rosa, rojo o marrón. Habitualmente salen en las zonas donde más da el sol (cara, orejas, labios, dorso de las manos, antebrazos, cuero cabelludo o cuello).
Labios: una queratosis actínica en los labios se conoce como queilitis actínica, y puede presentarse como un parche blanco, rugoso o agrietado que no cicatriza.
Diagnóstico de la Queratosis Actínica
Ante la sospecha de una lesión relacionada con la queratosis actínica, especialmente si esta persiste, cambia de tamaño o sangra, hay que acudir cuanto antes al médico. La detección precoz es vital.
El diagnóstico de QA puede realizarse en atención primaria o especializada, bien como parte de una exploración general de la piel o bien en el contexto de la valoración del daño solar, de lesiones focales queratósicas o de cáncer de piel. El diagnóstico de QA suele ser clínico, de forma que para realizarlo suele ser suficiente una historia clínica característica y la exploración física.
Por lo general, el médico solo necesitará examinar las lesiones para diagnosticar la queratosis actínica. El diagnóstico se realiza analizando a fondo el aspecto de las lesiones con procedimientos como la dermatoscopia, que permite visualizar en profundidad las lesiones.
Aunque en la práctica clínica, distinguir entre lesiones pigmentadas de QA y lentigo maligno puede ser todo un reto, en la dermatoscopia las primeras suelen aparecer como puntos de color gris pizarra a marrón alrededor de los orificios foliculares y como estructuras anulares-granulares y romboidales.
En los casos en los que la exploración clínica y los resultados de la dermatoscopia no son típicos de QA y existe sospecha de malignidad, también puede estar indicada una biopsia de la lesión y su estudio histopatológico.
Tratamiento de la Queratosis Actínica
El tratamiento de la queratosis actínica varía, entre otras cosas, dependiendo de si se trata de una lesión aislada o en conjunto. La mayoría de las QA pueden diagnosticarse y tratarse en atención primaria, aunque existen una serie de situaciones en las que se recomienda la derivación del paciente a atención especializada.
El tratamiento de las QA persigue eliminar las lesiones clínicas para evitar que evolucionen a un CCE, tratar el campo de cancerización para evitar que se sigan desarrollando nuevas QA, y reducir el número de recaídas. En general, las lesiones de QA pueden erradicarse con seguridad y eficacia.
Las opciones terapéuticas para pacientes con QA son diversas e incluyen cirugía, crioterapia, medicamentos tópicos, dermoabrasión o terapia fotodinámica (TFD), entre otros. Las opciones de tratamiento también se pueden dividir en función de si van dirigidas a tratar lesiones clínicamente visibles o palpables o si, por el contrario, pretenden tratar zonas subclínicas de queratinocitos atípicos situadas en áreas de piel con daño solar crónico (el campo de cancerización) y no solo las zonas con manifestaciones clínicas de QA.
Es muy importante identificar y tratar las lesiones de la queratosis actínica para reducir o evitar su progresión a cáncer de piel. Detectar y tratar la queratosis actínica a tiempo es invertir en salud y en calidad de piel. Con fotoprotección constante y terapias personalizadas, podemos eliminar lesiones y mejorar la textura y el aspecto de la piel dañada por el sol.
Tratamientos Comunes
En el caso de las lesiones múltiples, estas se suelen tratar con la combinación de técnicas como la crioterapia y el uso de fármacos tópicos. En el caso de que haya una o más lesiones aisladas, pueden llevarse a cabo los siguientes tratamientos para extirpar la lesión cutánea o una combinación de alguno de ellos:
- Crioterapia: Aplicación de un spray con nitrógeno líquido sobre la lesión, que la quema. Es una de las opciones terapéuticas más utilizadas y de preferencia en el caso de pacientes con 1-6 lesiones aisladas en diferentes localizaciones anatómicas. Es el tratamiento más común y consiste en la congelación de la zona con nitrógeno líquido, lo que provoca la descamación de la piel. Posteriormente, las células dañadas se desprenden y emerge piel sana.
- Electrocoagulación.
- Curetaje: Raspado (legrado). Este procedimiento requiere anestesia local, ya que el especialista utiliza un dispositivo llamado legra para raspar la lesión. Posteriormente, puede llevarse a cabo una electrocirugía en la que se corta y destruye el tejido afectado con una corriente eléctrica.
- Cirugía con láser: Esta técnica consiste en la aplicación de un rayo láser que vaporiza la lesión y permite que aparezca la piel sana. En lesiones más gruesas o en zonas sensibles como los labios, el láser CO₂ se convierte en una herramienta valiosa. Su precisión permite vaporizar la lesión y al mismo tiempo estimular que la piel se regenere más lisa y uniforme.
- Terapia fotodinámica: Esta terapia se utiliza para las lesiones ubicadas en el rostro o el cuero cabelludo. Se aplica una sustancia química sensible a la luz y después se expone la piel a una luz especial azul o roja que destruye la queratosis. La TFD es el tratamiento de elección en pacientes con lesiones individuales no hiperqueratósicas y numerosas que afectan a zonas faciales y del cuero cabelludo. El paciente tipo para este tipo de terapia es aquel que presenta lesiones de QA grado 1-3 múltiples, especialmente aquellos con afectación amplia en áreas fotoexpuestas (cara y cuero cabelludo). Constituye un tratamiento especialmente adecuado en pacientes con campo de cancerización, ya que permite el tratamiento tanto de las lesiones clínicamente visibles como de las subclínicas.
- Exfoliación química: Se aplica una sustancia química en la cara que hace que las capas superiores de la piel se desprendan y regeneren al cabo de unas semanas.
Tratamiento Tópico
El tratamiento tópico es de elección cuando las lesiones de QA son delgadas, especialmente las situadas en cuero cabelludo, orejas, nariz, mejillas, frente y zona perioral.
- 5-fluorouracilo al 5 %: El fluorouracilo al 5 % (5-FU) (no comercializado en España) es un antimetabolito quimioterapéutico que elimina la lesión al interferir con la síntesis de ADN mediante la inhibición de la timilidato-sintetasa. En menor medida, interfiere con la transcripción del ARN. Puede usarse como tratamiento dirigido a la lesión o como tratamiento de campo (hasta 500 cm2). Presenta una alta tasa de eliminación clínica inicial (del 50 al 96 %), aunque la tasa de recidivas a los 12 meses también es alta (55 %).
- 5-fluorouracilo al 4 %: Fármaco de reciente comercialización en España. Su novedad radica en que está formulado en un vehículo acuoso que contiene aceite de cacahuete. En un estudio de no inferioridad frente a 5-FU al 5 % se vio que la eficacia no era inferior, y que además los efectos secundarios eran menores.
- 5-fluorouracilo al 0,5 % con ácido salicílico al 10 %: El ácido salicílico está indicado en la fase previa a la aplicación del 5-FU para eliminar la queratina que cubre la lesión. Actualmente, existe una combinación de ácido salicílico al 10 % con 5-fluorouracilo, para incrementar la penetración cutánea de este compuesto.
- Imiquimod: Se usa al 3,75 % y al 5 %. El imiquimod es un modulador de la respuesta inmunitaria. La tasa de remisión depende de la concentración y la pauta. Por ejemplo, al 5 %, aplicado 2-3 veces por semana durante 12-16 semanas, la tasa de curación varía entre el 45 % y el 84 %. La tasa de recurrencia es del 10 % al año y del 20 % a los 2 años. Consigue buenos resultados estéticos, ya que mantiene la calidad cutánea del paciente. Al 3,75 %, la tasa de remisión completa de todas las QA se consigue en el 36 % de los pacientes, y la eliminación parcial (≥75 % de las lesiones) en el 59 % de los pacientes.
- Diclofenaco al 3 % en gel de ácido hialurónico al 2,5 %: El diclofenaco tiene acción antiinflamatoria y antineoplásica, mediante la inhibición de la ciclooxigenasa-2. La tasa de respuesta parcial (≥75 % de las lesiones) está en torno al 85 % a los 90 días de tratamiento, y la remisión clínica completa en el 41-50 % de los pacientes. Está indicado en pacientes con QA leves y se puede aplicar en zonas extensas (múltiples lesiones). Se aplica 2 veces al día durante 60-90 días.
- Tirbanibulina: Fármaco en pomada aprobado por la Agencia Europea del Medicamento en julio de 2021. Tiene un mecanismo de acción novedoso: disgrega los microtúbulos celulares, lo que provoca la interrupción del ciclo celular y la apoptosis de las células proliferativas. Su eficacia en lesiones no hiperqueratósicas ni hipertróficas fue probada en dos ensayos clínicos de fase III, con eficacia mayor que el placebo, tanto en las lesiones de la cara como en las del cuero cabelludo. La resolución fue completa en el 44 % de los pacientes del ensayo 1 y en el 54 % de los pacientes del ensayo 2. La posología es de una aplicación al día, en capa fina, durante 5 días consecutivos. Cada día se debe aplicar el contenido de un sobre y desechar el contenido sobrante. La superficie máxima que se puede tratar es de 25cm2. Se trata de un fármaco seguro que no precisa ajuste de dosis por edad, insuficiencia renal ni hepática, y tiene bajo riesgo de interacciones.
Prevención de la Queratosis Actínica
Para evitar la aparición de queratosis actínicas y frenar su evolución, protegerte del sol es fundamental. La prevención empieza con algo tan sencillo como proteger tu piel del sol cada día. La mejor estrategia es clara: proteger la piel todos los días del año. Los labios también necesitan protección con bálsamos con filtro solar.
Seguir las siguientes recomendaciones puede contribuir a prevenir y detectar de manera precoz la queratosis actínica:
- Protégete adecuadamente de los rayos ultravioleta: Es la forma más eficaz de reducir el riesgo de desarrollar queratosis actínica y, si ya ha aparecido, de que desaparezca por sí sola. Sea cual sea tu fototipo, debes aplicar las medidas de fotoprotección adecuadas cuando te expongas al sol. Es importante emplear como mínimo factores de protección 30 e incluso superiores en caso de piel clara. Si ya has sufrido con anterioridad estas lesiones, deberías optar por la protección total. Reduce la exposición al sol todo lo que puedas y usa gafas de sol dado que esta patología también puede afectar al área de piel que rodea al ojo.
- Revisa tu piel mensualmente: Sobre todo, si en tu caso existen factores de riesgo como tener la piel y/o los ojos claros o vivir en un lugar soleado. A menudo, la queratosis actínica es más fácil de sentir que de ver: la piel puede estar seca o áspera y puede haber dolor, sensibilidad, sensación de ardor, picor o pinchazos.
- Acude una vez al año a tu dermatólogo: El especialista revisará tu piel minuciosamente en busca de manchas o lesiones sospechosas que puedan revelar un crecimiento anormal de la piel. Es importante esta revisión especialmente si tienes un tipo de piel muy clara o antecedentes personales o familiares de lesiones dermatológicas por el sol.
Consejos Adicionales
- Usar protector con un factor de protección solar (FPS) de, al menos, 50 y reaplicarlo las veces que sea necesario durante la exposición.
- No exponerse al sol muchas horas y evitar los momentos del día en los que la radiación ultravioleta es más intensa. Es en el periodo que abarca desde las doce de la mañana hasta las cuatro de la tarde, cuando la incidencia de la radiación solar es mayor.
- Controlar el estado de la piel y acudir al médico si se detectan manchas, bultos o lunares sospechosos o si su aspecto ha cambiado.
- Observa con regularidad tu cuerpo y lleva un registro de cualquier mancha nueva, zona áspera o escamosa. Si ya tienes alguna lesión, fíjate si cambia de tamaño, forma, textura o color. Haz fotos con tu teléfono móvil y toma notas.
Preguntas Frecuentes
¿La queratosis actínica siempre vuelve a aparecer?
En algunos casos sí, sobre todo con buena protección solar, pero lo más común es que vuelva a aparecer o que surjan nuevas.
¿Se puede confundir con otras afecciones cutáneas?
Debe de distinguirse de otras lesiones de aspecto similar, como la dermatitis seborreica, la psoriasis, el lentigo solar, y algunas verrugas.
¿Existen remedios caseros para la queratosis actínica?
No. No existen remedios seguros en casa que eliminen estas lesiones.
¿Es doloroso el tratamiento?
En manos expertas, lo habitual es que no.
¿Tener queratosis actínica significa que voy a tener cáncer de piel?
No necesariamente, pero sí indica un mayor riesgo.
Aunque esta información ha sido redactada por un especialista médico, su edición ha sido llevada a cabo por periodistas, por lo que es un contenido meramente orientativo y sin valor de indicación terapéutica ni diagnóstica.
tags: #queratosis #actinica #que #es