El cáncer de piel es un tipo de cáncer que comienza como una proliferación de células en la piel. Las células pueden invadir y destruir los tejidos sanos del cuerpo. Existen muchos tipos de cáncer de piel. Los más comunes son el carcinoma basocelular y el carcinoma de células escamosas. Si bien son los más comunes, suelen tener cura.
El tipo más peligroso de cáncer de piel es el melanoma. La mayoría de los tipos de cáncer de piel se producen en pieles que reciben mucha luz solar. Se cree que la luz que proviene del sol es la causa de la mayoría de los tipos de cáncer de piel. Algunos tipos de cáncer de piel aparecen en la piel que no suele recibir luz solar. Es probable que esto signifique que hay algo más que lo causa. A fin de reducir el riesgo para estos tipos de cáncer de piel, revísate la piel regularmente para detectar cualquier cambio.
Actividades para la prevención y detección temprana del cáncer de piel
Dónde se presenta el cáncer de piel
La mayoría de los tipos de cáncer de piel se producen en partes del cuerpo que reciben mucho sol. Esto incluye el cuero cabelludo, el rostro, los labios y las orejas. El cáncer de piel también puede aparecer en la piel que no suele recibir la luz del sol. Esto incluye las palmas de la mano, los genitales y debajo de las uñas de las manos y los pies.
La mayoría de los tipos de cáncer de piel se deben a la exposición a la luz solar. La luz que proviene del sol es un tipo de luz ultravioleta. Ese tipo de luz también puede proceder de las camas y lámparas bronceadoras. No todos los tipos de cáncer de piel se producen en pieles que suelen recibir mucho sol. Esto significa que hay algo más que también lo causa. Las causas del cáncer de piel no siempre están claras.
Causas del cáncer de piel
El cáncer de piel comienza cuando las células de la piel presentan cambios en su ADN. El ADN de una célula contiene las instrucciones que le informan lo que debe hacer. En las células sanas, el ADN da las instrucciones a las células para que proliferen y se multipliquen a un determinado ritmo. En el caso de las células cancerosas, los cambios en el ADN hacen que las instrucciones sean diferentes. Los cambios les indican a las células cancerosas que se proliferen y se multipliquen rápidamente. Las células cancerosas pueden seguir viviendo más allá de lo que vivirían las células sanas.
Las células cancerosas pueden invadir y destruir tejidos sanos del cuerpo. Con el tiempo, las células cancerosas pueden desprenderse y diseminarse a otras partes del cuerpo.
Factores de riesgo
- Piel que se quema con facilidad con el sol.
- Toda persona puede contraer cáncer de piel, independientemente del color de piel. No obstante, el riesgo es más alto en personas que tienen una piel que se quema con facilidad con el sol.
- Luz del sol. La luz ultravioleta del sol aumenta el riesgo de cáncer de piel.
- Luz de las camas bronceadoras. Las personas que utilizan camas bronceadoras de interior tienen un riesgo más alto para cáncer de piel.
- Antecedentes de quemaduras por el sol. Haber sufrido una o más quemaduras por el sol que causaron ampollas aumenta el riesgo de cáncer de piel.
- Antecedentes de cáncer de piel.
- Antecedentes familiares de cáncer de piel.
- Un sistema inmunitario debilitado. Si el sistema inmunitario del cuerpo, que combate los gérmenes, está debilitado por medicamentos o enfermedades, puede haber un riesgo más alto para presentar cáncer de piel. Entre las personas con un sistema inmunitario debilitado se incluyen las que toman medicamentos para controlar el sistema inmunitario, como después de un trasplante de órganos.
Prevención
La mayoría de los tipos de cáncer de piel se puede prevenir si te proteges del sol.
- Mantente lejos del sol durante las horas del mediodía. En la mayor parte de Norteamérica, los rayos solares son más fuertes entre las 10:00 y las 15:00. Planea estar al aire libre en otros momentos del día.
- Utiliza protector solar durante todo el año. Aunque el día esté nublado, utiliza un protector solar de amplio espectro con un factor de protección solar de, al menos, 30. Aplica una buena cantidad de protector solar.
- Utiliza ropa protectora. Usa ropa oscura y ajustada que cubra los brazos y las piernas. Usa un sombrero de ala ancha que te dé sombra en la cara y las orejas.
- No utilices camas bronceadoras. Las luces de las camas bronceadoras emiten radiación ultravioleta.
- Revísate la piel a menudo e informa los cambios al equipo de atención médica. Obsérvate la piel a menudo en busca de nuevos tumores. Busca cambios en lunares, pecas, protuberancias y marcas de nacimiento. Mírate el pecho y el tronco, y la parte superior e inferior de los brazos y las manos. Mira la parte delantera y trasera de las piernas y los pies. Fíjate en la planta de los pies y en los espacios entre los dedos.
Tipos de cáncer de piel
Los principales tipos de cáncer de piel son:
- Queratosis actínicas: Se manifiestan como manchas ásperas, rosadas o escamosas, que suelen salir en la cara, el cuero cabelludo, el escote o las manos. Son lesiones precancerosas que deben tratarse porque pueden progresar a carcinoma escamoso.
- Carcinomas queratinocíticos:
- El carcinoma escamoso se presenta como una protuberancia, tumor o verruga de crecimiento rápido, en zonas expuestas al sol. Puede extenderse a otros órganos si no se trata.
- El carcinoma basocelular tiene un crecimiento más lento y menos agresivo, aparece como una placa o bulto de bordes de apariencia perlada y brillante que puede ulcerarse o sangrar. Se origina por el crecimiento anormal y descontrolado de células basales, generalmente en zonas del cuerpo expuestas al sol. Aunque aparece con mayor frecuencia en la cara, cabeza y cuello, puede desarrollarse en cualquier parte. Puede manifestarse como llagas abiertas, manchas rojas, crecimientos rosados, protuberancias brillantes, cicatrices o lesiones con bordes enrollados y ligeramente elevados, a veces con una hendidura central.
- Melanoma: Se presenta como una mancha de color marrón oscuro o negro, un “lunar nuevo” o un cambio en un lunar previo. Es menos frecuente, pero más agresivo que los anteriores. Es un tipo agresivo de cáncer de piel que se origina en los melanocitos, células encargadas de producir el pigmento que da color a la piel. Es particularmente peligroso debido a su alta capacidad de diseminarse a otros órganos si no se detecta y trata de manera precoz.
- Solo el 25% de los melanomas proviene de lunares existentes; el 75% restante se desarrolla en zonas de la piel sin lunares previos.
- Es el tipo más común de melanoma y puede surgir a partir de un lunar existente o como una lesión nueva. Se presenta con mayor frecuencia en el torso de los hombres, las piernas de las mujeres y la parte superior de la espalda en ambos sexos. Puede aparecer como una mancha asimétrica, plana o ligeramente elevada y descolorida, con bordes irregulares y variación de colores, que pueden incluir tonos marrón, negro, rojo, rosa, azul o blanco.
- Se presenta principalmente en personas mayores y suele desarrollarse en piel dañada por el sol, en especial en la cara, las orejas, los brazos o la parte superior del torso. Puede aparecer como una mancha plana o ligeramente elevada, con bordes irregulares.
- Es el tipo de melanoma más frecuente en personas de raza negra o afrodescendientes. Suele desarrollarse en zonas difíciles de detectar, como debajo de las uñas (subungueales), en las plantas de los pies o en las palmas de las manos.
- Es el tipo de melanoma más agresivo y representa entre el 10 y el 15% de todos los casos. Crece más rápidamente y en mayor profundidad que otros tipos de melanoma. Se localiza con mayor frecuencia en el torso, las piernas, los brazos y el cuero cabelludo, especialmente en hombres mayores.
- Otros cánceres menos comunes, como el dermatofibrosarcoma protuberans, el carcinoma de células de Merkel, el sarcoma de Kaposi o los linfomas cutáneos. Es un tipo poco frecuente de cáncer de piel que se origina en las células que recubren los vasos sanguíneos o linfáticos. Está asociado a la infección por el virus herpes humano tipo 8. Puede presentarse como lesiones de color rojo, morado o marrón en la piel, mucosas, ganglios linfáticos u otros órganos.
El papel del dermatólogo
El dermatólogo es el especialista encargado del diagnóstico, tratamiento y seguimiento del cáncer de piel. Su labor es clave para:
- Diferenciar lesiones benignas de malignas.
- Escoger el tratamiento más adecuado según el tipo de tumor.
- Coordinarse con otros especialistas en los casos más complejos.
Tipos de tratamiento
El tratamiento depende del tipo de cáncer cutáneo y de su extensión:
- Queratosis actínicas: tratamientos tópicos (cremas), crioterapia (frío aplicado en consulta) o terapia fotodinámica.
- Carcinomas basocelulares y escamosos: cirugía dermatológica, tratamientos tópicos o intralesionales, o radioterapia en casos seleccionados. Los casos más avanzados pueden requerir tratamientos sistémicos de administración oral o intravenosa.
- Cirugía de Mohs: es una técnica especializada que permite extirpar el tumor con un control microscópico inmediato de los márgenes, conservando al máximo la piel sana. Es una técnica reservada para tumores de alto riesgo localizados en la cara u otras zonas delicadas, donde la precisión y el resultado estético son fundamentales. Es el tratamiento estándar para muchos carcinomas de células basales y carcinomas de células escamosas, especialmente en áreas delicadas como la cara, donde es crucial preservar tanto la función como la apariencia del tejido. En este procedimiento se eliminan capas del tumor y se examinan de inmediato bajo un microscopio para verificar si quedan células cancerosas (“raíces” del cáncer). De ser necesario, se extraen más capas hasta eliminar el tumor por completo.
- Melanoma: cirugía del tumor cutáneo, en uno o dos tiempos, y del ganglio centinela (en casos seleccionados). En los casos de alto riesgo o avanzados, se requiere además cirugías más complejas o tratamientos oncológicos sistémicos (inmunoterapia, terapias dirigidas).
- Otros tumores raros: tratamientos quirúrgicos y/o sistémicos en función del tipo.
En los casos más graves o complejos, la decisión terapéutica se toma en el Comité de Tumores Cutáneos, formado por dermatólogos, oncólogos, patólogos, cirujanos y otros especialistas.
La consulta de cáncer de piel: qué esperar
Si usted es remitido a la consulta especializada de cáncer de piel, debe saber que:
- El dermatólogo le pedirá que se quite la ropa para realizar una exploración completa de la piel, con el ojo desnudo y un dermatoscopio, y una palpación de los territorios ganglionares (cuello, axilas e ingles).
- Puede ser necesario realizar una biopsia cutánea, que consiste en extraer una pequeña muestra de piel bajo anestesia local, siempre con su consentimiento.
- Se suelen tomar fotografías clínicas para documentar la lesión, valorar su evolución y, en algunos casos, con fines docentes o de investigación.
- Si cumple criterios, puede ser remitido a una consulta de registro digital de imágenes (Fotofinder) para seguimiento especializado.
- A veces se realiza una ecografía cutánea en la propia consulta o se solicitan pruebas de imagen en Radiología (TC, RNM, PET…).
Una vez confirmado el diagnóstico, se explicará el tratamiento más adecuado y se planificará el seguimiento.
Pacientes trasplantados
Las personas que han recibido un trasplante de órgano sólido y toman medicación inmunosupresora tienen un riesgo mucho mayor de cáncer de piel que la población general. Este riesgo aumenta con los años desde el trasplante. Aunque todos los tumores de piel son más frecuentes en esta población que la población general, el carcinoma escamoso es el tipo más frecuente.
La importancia de la autoexploración
La detección precoz salva vidas. El paciente trasplantado debe revisar toda su piel al menos una vez cada 3 meses, en una habitación bien iluminada y con ayuda de un espejo o de un familiar.
Debe explorarse:
- Cara, labios, orejas (incluido detrás).
- Cuero cabelludo, sobre todo en personas con calvicie.
- Cuello, tórax, abdomen, espalda y glúteos.
- Brazos, manos, uñas, axilas.
- Piernas, pies, plantas y espacios entre los dedos.
- Genitales y mucosa oral.
Trucos para sospechar un cáncer de piel
Solicite cite de forma preferente al dermatólogo si observa:
- Una herida o costra que no cura en un mes.
- Una lesión que sangra espontáneamente o se ulcera.
- Una protuberancia de crecimiento rápido.
- Una mancha áspera o rugosa en la cabeza, manos u otra zona expuesta.
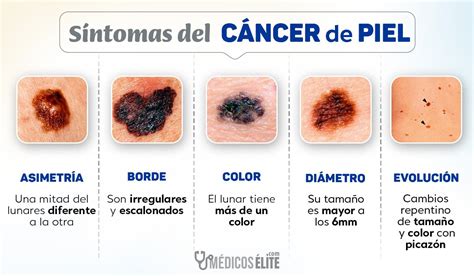
- Una mancha oscura nueva o un lunar que cambia de forma, tamaño o color (regla ABCDE del melanoma: Asimetría, Bordes irregulares, Color variado, Diámetro >6 mm, Evolución - cambios en el tiempo-).
Prevención del cáncer de piel
La prevención es fundamental y está al alcance de todos:
- Evitar la exposición solar en las horas centrales del día (11-16 h).
- Usar ropa protectora: sombrero de ala ancha, gafas de sol, camisas de manga larga, pantalones o faldas largas.
- Aplicar protector solar de amplio espectro (UVA y UVB) a diario: SPF ≥30 en la población general, SPF ≥50 en trasplantados si va a estar expuesto al sol.
Sarcomas de tejidos blandos
Cuando la palabra sarcoma es parte del nombre de una enfermedad, esto significa que el tumor es maligno (canceroso). Un sarcoma es un tipo de cáncer que se origina en tejidos como los huesos o los músculos. Los sarcomas de tejidos óseos y blandos son tipos principales de sarcoma. Los sarcomas de tejidos blandos se pueden originar en tejidos blandos, como los tejidos adiposos, musculosos, nerviosos y fibrosos, así como en los vasos sanguíneos o los tejidos profundos de la piel. Estos pueden encontrarse en cualquier parte del cuerpo.
La mayoría de los sarcomas se originan en los brazos o en las piernas. Además, se pueden encontrar en el tronco, la cabeza y el área del cuello, los órganos internos y el área trasera de la cavidad abdominal (conocida como retroperitoneo). Hay más de 50 tipos diferentes de sarcomas de tejidos blandos.
| Tipo de Sarcoma | Descripción |
|---|---|
| Fibrosarcoma del adulto | Afecta el tejido fibroso en las piernas, los brazos o el tronco. |
| Sarcoma alveolar de partes blandas | Afecta predominantemente a los adultos jóvenes. |
| Angiosarcoma | Se origina a partir de los vasos sanguíneos (hemangiosarcomas) o de los vasos linfáticos (linfangiosarcomas). |
| Sarcoma de células claras | A menudo se origina en los tendones de los brazos o las piernas. |
| Tumor desmoplásico de células pequeñas y redondas | Afecta a los adolescentes y a los adultos jóvenes. |
| Sarcoma epitelioide | Se origina con más frecuencia en los tejidos situados debajo de la piel de las manos, los antebrazos, los pies o la parte inferior de las piernas. |
| Sarcoma fibromixoide de bajo grado | Cáncer de crecimiento lento que se origina más frecuentemente como un crecimiento sin dolor en el tronco o en los brazos y las piernas. |
| Leiomiosarcoma | Tipo de cáncer que comienza en el tejido muscular liso. |
| Liposarcomas | Tumores malignos del tejido conformado por grasa. |
| Tumores malignos de vaina de nervio periférico | Incluyen neurofibrosarcomas, schwannomas malignos y sarcomas neurogénicos. |
| Mixofibrosarcomas de bajo grado | Se encuentran con más frecuencia en los brazos y las piernas de los pacientes de edad avanzada. |
| Sarcoma sinovial | Tumor maligno del tejido que rodea las articulaciones. |
| Sarcoma pleomórfico indiferenciado | Por lo general se descubre en los brazos o las piernas. |
| Dermatofibrosarcoma protuberans | Cáncer de crecimiento lento del tejido fibroso debajo de la piel, por lo general en el tronco o las extremidades. |
Signos y síntomas del sarcoma de tejido blando
El sarcoma puede aparecer como un bulto que no duele, debajo de la piel, con frecuencia en un brazo o una pierna. Los sarcomas que comienzan en el abdomen a veces no causan signos y síntomas hasta que están muy grandes. Otras afecciones quizás causen los mismos signos y síntomas.
Diagnóstico del sarcoma de tejido blando
Si el médico piensa que usted tiene un sarcoma de tejido blando, realizará una biopsia. El tipo de biopsia dependerá del tamaño del tumor y su localización en el cuerpo.
- Biopsia por punción con aguja gruesa: extracción de tejido mediante una aguja ancha. Se toman varias muestras de tejido. A veces se utiliza una ecografía, una TC o IRM para guiar este procedimiento.
- Biopsia por incisión: extracción de parte de una masa o de una muestra de tejido.
La planificación cuidadosa de la biopsia incluye la participación del cirujano, un radioncólogo y un radiólogo intervencionista que usa pruebas con imágenes médicas para guiar el diagnóstico. Se tomarán muestras del tumor primario, los ganglios linfáticos y otras áreas sospechosas. Un patólogo observa el tejido al microscopio para detectar células cancerosas y determinar el grado del tumor. El grado del tumor depende de qué tan anormales se ven las células cancerosas al microscopio y con qué rapidez se multiplican.
Pruebas de laboratorio para el diagnóstico
- Prueba inmunohistoquímica: prueba de laboratorio por la que se usan anticuerpos para determinar si hay ciertos antígenos (marcadores) en una muestra de tejido de un paciente.
- Citometría de flujo: prueba de laboratorio para medir el número de células de una muestra, el porcentaje de células vivas de una muestra y determinar ciertas características de las células, como el tamaño, la forma y la presencia de marcadores tumorales (o de otro tipo) en la superficie celular.
- Prueba de biomarcadores: técnica de laboratorio en el que se usa una muestra de tejido, sangre o líquido corporal para verificar si hay ciertos genes, proteínas u otras moléculas que quizás sean signo de una enfermedad o afección, como el cáncer.
- Análisis citogenético: prueba de laboratorio en la que se cuenta el número de cromosomas en las células de una muestra de tejido y se observa si hay algún cambio, como cromosomas rotos, en otro orden, faltantes o sobrantes.
- Hibridación fluorescente in situ (FISH): prueba de laboratorio que se usa para observar y contar los genes o los cromosomas en las células y los tejidos.
Tratamiento del sarcoma de tejido blando
Existen tratamientos para todos los pacientes con sarcoma de la piel.
Cirugía
La cirugía es el tratamiento más común para el sarcoma de la piel.
- Cirugía micrográfica.
- Electrodesecación y curetaje.
- Criocirugía.
- Escisión simple.
La cirugía puede dejar una cicatriz en la piel. Dependiendo del tamaño del cáncer, se puede tomar piel de otra parte del cuerpo para ponerse en el área donde se extrajo el cáncer. Este procedimiento se denomina un injerto de piel.
Radioterapia
La radioterapia consiste en el uso de rayos X para eliminar células cancerosas y reducir tumores.
Quimioterapia
La quimioterapia consiste en el uso de medicamentos para eliminar células cancerosas.
El tratamiento de quimioterapia a menudo se administra por medio de una crema o loción aplicada en la piel para eliminar las células cancerosas (quimioterapia tópica). La quimioterapia también puede ser a base de pastillas, o puede introducirse en el cuerpo a través de una aguja en una vena o músculo. La quimioterapia administrada de esta manera se denomina un tratamiento sistémico ya que el medicamento se introduce en el torrente sanguíneo, viaja a través del cuerpo y puede destruir las células cancerosas situadas fuera de la piel.
Terapia biológica
El propósito de la terapia biológica es el de tratar de que el cuerpo mismo combata el cáncer. En la terapia biológica se emplean sustancias producidas por el propio cuerpo o fabricadas en un laboratorio para impulsar, dirigir o restaurar las defensas naturales del cuerpo contra la enfermedad.
Es importante que cada paciente reciba un tratamiento personalizado según el tipo y la extensión de su cáncer de piel.