Con frecuencia, la psoriasis y la dermatitis seborreica se confunden debido a sus similitudes. Ambas son inflamaciones de la piel no contagiosas que tienen síntomas en común, como el enrojecimiento, la piel seca, la comezón, la descamación o las costras. También son dolencias que tienden a tener ciclos, con brotes que duran semanas o meses y que luego disminuyen o incluso entran en remisión. Sin embargo, existen diferencias cruciales que permiten distinguirlas.
¿Qué es la psoriasis?
La psoriasis es crónica, de naturaleza autoinmune. Se diferencia por sus manchas rojas en forma de parches, que pueden ser más grandes o pequeñas según el tipo de psoriasis del que se trate. Además, en ocasiones los brotes se extienden y pueden atacar también a las articulaciones (causando artritis psoriásica) o al sistema cardiovascular.
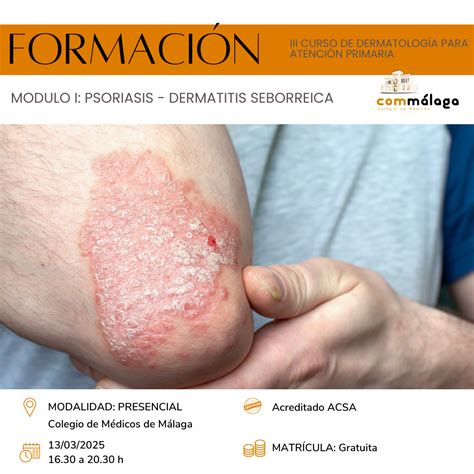
Las manchas de psoriasis son rojas (eritematosas) y están cubiertas de escamas gruesas y blanquecinas. Están muy claramente definidos en comparación con una piel sana. Las áreas más afectadas tradicionalmente son los codos y las rodillas (áreas que se ven afectadas por microtraumatismos), pero cualquier parte del tegumento puede verse afectada.
El cuero cabelludo es un área frecuentemente afectada (particularmente el área occipital). Cuando la psoriasis llega a los pliegues de la piel (ingle, axilas, etc.), esto se llama psoriasis inversa, que es mucho menos escamosa. Se pueden sentir sensaciones de picazón o incluso ardor en los pliegues de la piel.
La psoriasis puede tener un gran impacto en la calidad de vida, especialmente si está muy extendida o se encuentra en áreas particularmente vergonzosas u ocultas. Afecta la piel pero también puede causar problemas reumáticos. Afecta a alrededor del 25% de las personas con una afección de la piel.
Localmente en la piel, la renovación epidérmica acelerada hace que aparezcan parches. Ciertas enfermedades y hábitos tóxicos, aunque no sistemáticos, a menudo se encuentran en pacientes con psoriasis: síndrome metabólico (varios signos que incluyen sobrepeso, hiperlipidemia, hiperglucemia y presión arterial alta), consumo excesivo de alcohol y tabaquismo.
La psoriasis es una enfermedad crónica de la piel de carácter inflamatorio y una de sus principales manifestaciones es la hiperqueratosis (engrosamiento) de la epidermis. La lesión característica es una placa de color rojo oscuro, con escamas no adherentes, de un peculiar tono blanco-nacaradas y con borde bien delimitado. Se manifiesta habitualmente de forma bilateral, siendo las localizaciones más frecuentes las superficies de extensión articular (codos y rodillas), la zona sacra y el cuero cabelludo.
Psoriasis ungueal
La clínica que presentan los pacientes aquejados de psoriasis ungueal puede ser similar a otras enfermedades o factores que afectan a las uñas: la humedad, la manipulación de productos químicos, el roce, los hongos... La psoriasis ungueal puede afectar a una sola uña o a las de todos los dedos de las manos o de los pies. En ocasiones las lesiones son tan graves que puede perderse la uña por completo.
¿Qué es la dermatitis seborreica?
Por su parte, la dermatitis puede tener muchas causas y formas. Los dos tipos más comunes de esta dolencia son la dermatitis atópica (eccema) y la dermatitis seborreica.
La dermatitis seborreica es una afección inflamatoria escamosa que afecta principalmente al rostro y el cuero cabelludo. Las áreas afectadas del rostro son principalmente las áreas grasas (ricas en glándulas sebáceas) a ambos lados de la nariz, los pliegues de las fosas nasales, los pliegues nasolabiales, el área entre las cejas y las cejas mismas, y los canales auditivos externos.
El cuero cabelludo es el área principal donde se encuentra la enfermedad y desencadena la caspa inflamatoria que se extiende más allá del cuero cabelludo. En el cuero cabelludo, las escamas son generalmente amarillentas y aceitosas y no se adhieren al cuero cabelludo. Es posible que se extiendan más allá de la línea del cabello hacia la frente.
La dermatitis seborreica progresa en episodios intercalados con períodos de remisión total o parcial. Los brotes inflamatorios pueden estar determinados por las estaciones y el estrés. Es una afección frecuente en adultos (afecta al 3% de la población), especialmente a los adultos jóvenes, pero también afecta comúnmente a los bebés (71% de ellos), aunque solo temporalmente.
La naturaleza crónica y recurrente de la dermatitis seborreica que causa enrojecimiento en el rostro con o sin escamas y/o caspa es una fuente importante de malestar para las personas afectadas. Estas molestias son tanto sociales como funcionales (picor, sensación de ardor, etc.).
Diferencias clave entre psoriasis y dermatitis seborreica
La diferencia entre la psoriasis y la dermatitis seborreica reside básicamente en el aspecto de las lesiones. En la dermatitis seborreica, las escamas que cubren las placas son más amarillas y más grasas que en la psoriasis.
También hay una diferencia en lo que respecta a los picores, que suelen estar menos presentes que en la psoriasis, aunque pueden ser intensos en algunos pacientes. Cuando una persona tiene al mismo tiempo psoriasis en el cuerpo y dermatitis seborreica en la cara se habla de sebopsoriasis.
La psoriasis y la dermatitis seborreica suelen causar un problema de “piel roja”, especialmente en la cara. Ante este problema, el maquillaje representa una verdadera oportunidad para afrontar la mirada de los demás con más serenidad. ¡No hay que dudar en recurrir al maquillaje con la excusa de que se padece una enfermedad de la piel!
Si nos remitimos a la definición de la dermatitis seborreica, las lesiones se distinguen por su aspecto eritematoso (rojeces) y escamoso (caída de células muertas), mientras que las lesiones de la psoriasis son más secas, más gruesas, más blancas y están mejor delimitadas.
Sin embargo, cuando las lesiones de psoriasis de la cara aparecen en zonas ricas en sebo, puede ser difícil distinguirlas. Este fenómeno se conoce como sebopsoriasis. Se parece a la dermatitis seborreica porque las lesiones son casi idénticas, con pequeñas escamas grasas en la frente, las cejas y las alas de la nariz.
El médico procederá a realizar un reconocimiento clínico exhaustivo y la búsqueda de lesiones en otras partes del cuerpo le ayudará a concretar el diagnóstico. Por ejemplo, la presencia de signos clínicos en los codos o las rodillas permitirá establecer un diagnóstico de psoriasis.
La tabla siguiente resume las principales diferencias entre ambas afecciones:
| Característica | Psoriasis | Dermatitis Seborreica |
|---|---|---|
| Naturaleza | Autoinmune, crónica | Inflamatoria, puede ser crónica o recurrente |
| Escamas | Gruesas, blanquecinas, secas | Amarillentas, grasosas |
| Picazón | Común, puede ser intensa | Menos común, pero puede ser intensa |
| Localización | Codos, rodillas, cuero cabelludo, zona lumbar, uñas | Rostro (áreas grasas), cuero cabelludo |
| Tratamiento | Inmunosupresores, retinoides, tratamientos tópicos | Antifúngicos, champús medicinales, corticosteroides tópicos |
Diferencia entre dermatitis atópica y psoriasis
La dermatitis atópica, también denominada «eccema«, se caracteriza por sus manchas rojas con bordes menos definidos que en el caso de la psoriasis. Además, estas manchas pueden tener pequeñas ampollas, algo poco común en el caso de la psoriasis.
Este tipo de dermatitis es crónica y aparece sobre todo en:
- Dobleces cutáneas
- Párpados
- Manos
- Cuello
- Cara
Es más común en niños y en muchos casos suele desaparecer con la edad, aunque puede permanecer en la edad adulta o incluso comenzar en ella.
Eczema vs. Psoriasis
La psoriasis y el eczema son dos enfermedades de la piel distintas. Ambas se consideran un tipo de dermatitis (inflamación de la piel) y sus síntomas pueden resultar similares a simple vista. En una piel sana, las células se regeneran cada mes aproximadamente. En este caso, hay una alteración de la barrera cutánea, que pierde su capacidad para retener agua y protegerse frente a agentes externos. Esta afección cutánea también puede afectar a cualquier zona corporal.
La psoriasis y el eczema suelen manifestarse con la aparición de placas rojas en la piel. Sin embargo, las particularidades de las lesiones permiten identificar de qué condición se trata.
Las causas exactas del eczema y la psoriasis se desconocen. También suelen estar cubiertas de escamas plateadas, blancas o rojizas. En pieles claras, sí suele manifestarse con áreas enrojecidas. Por ejemplo, en el caso de los codos y las rodillas, la psoriasis suele localizarse en la parte exterior. En caso de que se trate de un eczema o dermatitis de contacto, la lesión se limita al área que ha estado expuesta la sustancia, el producto o factor en cuestión.
Por lo general, el eczema suele generar un picor intenso. La psoriasis, en cambio, produce más bien una sensación de ardor, escozor o picor leve.
Estas afecciones cutáneas tienden a afectar a ambos sexos por igual, con posibles diferencias por grupos de edad. El eczema y la psoriasis pueden aparecer a cualquier edad. Además, la ansiedad puede contribuir al picor en el cuerpo por estrés, lo que favorece aún más el rascado y, con ello, un aumento de la picazón. No obstante, este puede complicarse cuando la psoriasis o el eczema aparecen en ciertas zonas. Entre ellas, el cuero cabelludo, las uñas, las palmas de las manos, las plantas de los pies o la zona genital.
Esto se debe a que, en estas partes del cuerpo, las lesiones pueden parecerse a las de otras afecciones cutáneas.
Prevención de la psoriasis y dermatitis
A pesar de haber una gran diferencia entre la psoriasis y las dermatitis, hay ciertos cuidados comunes que ayudan a prevenirlas. Como son dos problemas de salud asociados a la piel, la hidratación es esencial. Por eso, te aconsejamos que bebas bastante agua para una piel saludable y evitar la aparición de cualquier tipo de mancha en la piel.
Debes tener en cuenta también que los baños deben ser rápidos y con agua tibia para que no desgasten la capa exterior de la piel. Usa el mínimo de productos cosméticos posible e intenta que sean lo más suave y natural posible.
Además, la ropa que vistes puede afectarte a la piel. Como tal, te sugerimos que optes por ropas de algodón poco ajustadas y así evitar la fricción.
Hay una serie de medidas generales higiénicas, como evitar las duchas con agua muy caliente, los ambientes con calefacciones centrales o aire acondicionado o las situaciones de mayor estrés emocional o fatiga.
Para las formas del cuero cabelludo, se indica champús sulfonados suaves con ciclopiroxolamina, con o sin ácido salicílico al 2%. Los glucocorticoides de baja potencia, utilizados únicamente los primeros días, son útiles.
La piel, como territorio sensible y complejo, suele manifestar las tensiones internas del cuerpo y la mente.
Muchas personas recurren en primer lugar a champús anticaspa, cremas de venta libre o remedios caseros, especialmente cuando la afección se localiza en el cuero cabelludo o el rostro. Sin embargo, el uso inadecuado de corticoides, antifúngicos o cosméticos agresivos puede empeorar el cuadro, generar efectos rebote o enmascarar temporalmente los síntomas sin resolver el problema de base.
Ambas condiciones -la psoriasis y la dermatitis seborreica- pueden mantenerse en estado crónico o recidivante, es decir, con brotes intermitentes a lo largo del tiempo. Pero eso no significa que no tengan solución.
Identificar con precisión si se trata de psoriasis, dermatitis seborreica, o incluso una combinación de ambas, permite diseñar un plan de acción realista, seguro y efectivo. En ese sentido, el seguimiento dermatológico constante es tan importante como el tratamiento inicial.
La piel puede responder de forma distinta con el tiempo, y lo que funcionó en un momento puede requerir adaptación.
Más allá de lo clínico, hay una dimensión emocional que no puede pasarse por alto. Injustamente, las enfermedades dermatológicas visibles generan muchas veces vergüenza, inseguridad, ansiedad o retraimiento social en los pacientes. Por eso, el rol del dermatólogo no debe ser únicamente técnico, sino también humano y empático. Un buen profesional no sólo receta, sino que escucha, acompaña y adapta el tratamiento a la realidad emocional, económica y cotidiana del paciente. Se trata de un proceso que exige confianza mutua, paciencia y un enfoque integral.
Si estás lidiando con síntomas persistentes, si probaste múltiples productos sin éxito o si tu diagnóstico anterior no fue claro o efectivo, es momento de dar el siguiente paso: consultar con un dermatólogo.
¿Cómo diferenciar hongos, dishidrosis, dermatitis seborreica o intertrigo de la psoriasis?
tags: #seborrheic #dermatitis #psoriasis #on #face