Entre los cánceres cutáneos, el melanoma es uno de los más agresivos, aunque no el más frecuente. Si no se diagnostica a tiempo, es probable que invada los tejidos cercanos y se disemine a otras partes del cuerpo. Afortunadamente, la supervivencia de los pacientes con melanoma, tanto en la enfermedad temprana como en aquellos con melanomas avanzados, ha mejorado de forma significativa en la última década gracias a la detección precoz y a los avances en tratamientos como la inmunoterapia y las terapias dirigidas.
El objetivo principal de la terapia dirigida es lograr el mejor tratamiento personalizado para el melanoma en función de las características genéticas del tumor de cada paciente. Estos tratamientos se centran en la codificación de las señales que hacen que las células cancerosas crezcan y se diseminen, causando la muerte de esas células. La investigación ha identificado una serie de vías moleculares y genes mutados que se activan en el melanoma, permitiendo el desarrollo de fármacos específicos para bloquear estas vías.
El número de casos de melanoma está aumentando cada año. Para 2025, en España se estima un total de 4.336 casos nuevos en varones y 5.072 casos nuevos en mujeres, lo que asciende a 9.408 casos estimados, según el informe de SEOM "Las cifras del cáncer en España 2025". No obstante, hay que tener en cuenta que estos datos infraestiman la situación real de la patología dado que muchos casos de buen pronóstico no se incluyen en los registros académicos oficiales. El diagnóstico precoz es una labor que llevan a cabo los equipos expertos en lesiones pigmentadas de dermatología.
La supervivencia a cinco años desde el diagnóstico ha mejorado de forma muy significativa en las últimas décadas, superando el 90% de los pacientes diagnosticados en estadios tempranos de la enfermedad. También el pronóstico en fases avanzadas de diseminación ha cambiado por completo. Los avances en el tratamiento del melanoma se han producido desde las técnicas quirúrgicas, al poder reducirse los márgenes quirúrgicos necesarios, y, sobre todo, con la incorporación del ganglio centinela (extirpación únicamente de los primeros ganglios de drenaje linfático), reduciendo de forma significativa la morbilidad de los pacientes, al reducir los casos de linfedema.
Sin embargo, el gran cambio se ha producido en los tratamientos adyuvantes, dirigidos a prevenir las recaídas. Hasta 2016, el único tratamiento disponible en esta situación era el interferón alfa a dosis altas, que aunque demostró un beneficio, éste era a costa de una toxicidad muy elevada. A partir de 2016 se ha producido un cambio en el paradigma de tratamiento de estos pacientes, tras objetivarse beneficios tanto de la supervivencia libre de enfermedad como de la supervivencia global de los pacientes con la inmunoterapia, y, en especial, con los inhibidores de PD-1 nivolumab y pembrolizumab, aprobados por la FDA en 2017 y 2019 respectivamente. A estos fármacos se suma la combinación de dabrafenib y trametinib, aprobada como tratamiento adyuvante por la FDA para el de los pacientes con melanomas BRAF mutados en estadio III operados. Es importante tener en cuenta que estos tratamientos conllevan un riesgo de toxicidad no desdeñable para pacientes potencialmente curados, lo que debe considerarse a la hora de pautarlos en la práctica clínica diaria.
En los últimos años ha ganado interés el escenario neoadyuvante para la administración de inmunoterapia, ya que se ha objetivado un mayor beneficio con este tratamiento cuando se administra antes de la cirugía en vez de tras la misma, con una reducción significativa en las recidivas. A pesar de los avances realizados en el tratamiento adyuvante del melanoma hoy en día continúa siendo fundamental la detección precoz, que incrementa de modo muy considerable la posibilidad de curación definitiva de esta enfermedad.
Tipos de Terapias Dirigidas
Los nuevos tratamientos del cáncer, llamados terapia dirigida, se han centrado en la codificación las señales que hacen que las células cancerosas crecen y se diseminan, y causar la muerte de esas células cancerosas. Muchos de estos agentes terapéuticos nuevos dirigidos han sido éxito en el tratamiento de varios tipos de cáncer.
Inhibidores de BRAF y MEK
Aproximadamente el 50% de los pacientes con melanoma tiene mutaciones en BRAF que resultan en una activación de MEK. En estos pacientes la inhibición combinada de BRAF y MEK puede detener la progresión de la enfermedad, con respuestas rápidas. A día de hoy tres combinaciones de inhibidores de BRAF y MEK (dabrafenib/ trametinib, vemurafenib/cobimetinib y encorafenib/binimetinib) están aprobadas por la FDA y forman parte de la terapia de elección en primera línea en melanoma metastásico BRAF mutado. Con estos tratamientos pueden lograrse respuestas sostenidas en el tiempo aunque el principal problema es la aparición de resistencias.
En la práctica habitual se utilizan sobre todo de entrada en pacientes con elevada carga tumoral o en aquellos que están muy sintomáticos ya que la respuesta se produce de una forma más rápida que a la inmunoterapia. De cualquier forma, lo habitual es que los pacientes con mutaciones de BRAF V600E acaben recibiendo tanto terapia dirigida como inmunoterapia a lo largo de su evolución. Finalmente, en julio de 2020 la FDA aprobó el tratamiento de atezolizumab asociado a vemurafenib y cobimetinib, que demostró ser superior al tratamiento exclusivo con la combinación de terapias dirigidas.
Algunos de los fármacos investigados y aprobados en el tratamiento del melanoma incluyen:
- Vemurafenib (Zelboraf): Debe ser utilizado solo por pacientes que tienen una mutación del BRAF V600E. Hasta un 50-60% de todos los pacientes con melanoma tienen esta mutación, relacionada con la progresión del melanoma a partir de los melanocitos en la piel.
- Dabrafenib: Similar a vemurafenib, muestra un grado de actividad comparable en ensayos clínicos.
- RAF-265: Un potente inhibidor de la Raf que inhibe las tres isoformas de la RAF, así como BRAF mutante, con alta potencia. Actualmente en ensayos clínicos de fase I y II.
- Trametinib: Un inhibidor potente y altamente selectivo de la activación de MEK y la actividad quinasa.
Es importante destacar que no todos los melanomas tienen la mutación BRAF, por lo que es fundamental realizar pruebas moleculares del tumor para determinar si este tratamiento es apropiado. Las terapias dirigidas solo funcionan cuando el melanoma presenta la alteración genética específica que el medicamento está diseñado para bloquear.
| Fármaco | Objetivo | Indicación |
|---|---|---|
| Vemurafenib | BRAF V600E mutado | Melanoma metastásico BRAF positivo |
| Dabrafenib | BRAF V600E mutado | Melanoma metastásico BRAF positivo |
| Trametinib | MEK | En combinación con inhibidores de BRAF |
Inmunoterapia
El cambio de paradigma en el tratamiento del melanoma metastásico se produce con los avances realizados en el campo de la inmunoncología tras el descubrimiento por Allison y Honjo de los receptores implicados en los puntos de control inmune CTLA-4 y PD-1, hallazgo que les valió el Premio Nobel.
La inmunoterapia ha transformado radicalmente el panorama del tratamiento del melanoma en la última década. Este tipo de tratamiento funciona de una manera fundamentalmente diferente a la quimioterapia tradicional: en lugar de atacar directamente las células cancerosas, ayuda al propio sistema inmunológico del paciente a reconocerlas y destruirlas. Los inhibidores de puntos de control inmunológico son el tipo más importante de inmunoterapia utilizada actualmente. Estos medicamentos bloquean proteínas específicas que funcionan como “frenos” del sistema inmune.
Las células cancerosas del melanoma frecuentemente utilizan estas proteínas para evitar ser atacadas. Los principales grupos de estos medicamentos incluyen los inhibidores de PD-1, como pembrolizumab y nivolumab, y los inhibidores de CTLA-4, como ipilimumab.
Cuando el melanoma reaparece después de que el paciente ya había recibido inmunoterapia como tratamiento adyuvante (es decir, después de la cirugía inicial para prevenir recurrencias), los médicos deben tomar decisiones cuidadosas. Uno de los factores más importantes a considerar es cuánto tiempo transcurrió entre el final del tratamiento previo y la reaparición del melanoma. Si la recurrencia ocurre más de seis meses después de completar la inmunoterapia, los médicos pueden considerar volver a utilizar el mismo tipo de tratamiento, ya que existe la posibilidad de que vuelva a funcionar.

Infografía: Mecanismos de evasión del sistema inmune por las células cancerosas.
Los efectos secundarios de la inmunoterapia son diferentes a los de la quimioterapia tradicional. Dado que estos medicamentos activan el sistema inmune, a veces este puede volverse hiperactivo y atacar tejidos sanos del cuerpo, causando lo que se conoce como efectos adversos inmunorrelacionados. Estos pueden afectar diversos órganos, incluyendo la piel (erupciones, picazón), el sistema digestivo (diarrea, colitis), el hígado, los pulmones, las glándulas endocrinas (como la tiroides o la hipófisis), e incluso el sistema nervioso. La mayoría de estos efectos son manejables, especialmente si se detectan tempranamente, pero algunos pueden ser graves y requerir tratamiento con corticosteroides u otros medicamentos inmunosupresores.
Los principales fármacos utilizados en inmunoterapia incluyen:
- Ipilimumab: Un tratamiento inmunoterápico indicado para pacientes con melanoma metastásico no operable.
- Nivolumab y Pembrolizumab: Fármacos inmunoterápicos de nueva generación también indicados en pacientes con melanoma metastásico.
Virus Oncolíticos
La utilización de virus oncolíticos también ha demostrado ser eficaz en el tratamiento del melanoma. Los virus oncolíticos representan una fascinante estrategia terapéutica que utiliza virus modificados genéticamente para atacar selectivamente las células cancerosas. El talimogén laherparepvec (T-VEC) es un virus oncolítico basado en el virus del herpes simple que ya está aprobado para el tratamiento de melanoma localmente avanzado o recurrente. Este virus se inyecta directamente en los tumores accesibles, donde infecta preferentemente las células del melanoma, se multiplica dentro de ellas causando su destrucción, y además estimula una respuesta inmunitaria contra el tumor.
Melanoma Recurrente
Cuando el melanoma reaparece después del tratamiento inicial, los médicos se enfrentan a una situación que requiere decisiones cuidadosas y personalizadas. El melanoma recurrente es aquel que vuelve a aparecer después de haber sido tratado, y puede manifestarse en el mismo lugar donde se encontraba originalmente o en zonas cercanas. La elección del tratamiento depende fundamentalmente de varios factores importantes: dónde exactamente ha reaparecido el melanoma, qué tan extendido está, qué tratamientos recibió el paciente anteriormente y cómo respondió a ellos, y el estado general de salud de la persona.
No existe un enfoque único que funcione para todos los pacientes. Algunos melanomas recurrentes se presentan localmente, es decir, cerca del tumor original, mientras que otros pueden haberse diseminado a ganglios linfáticos cercanos o incluso a órganos distantes. Las sociedades médicas especializadas han desarrollado guías clínicas que ayudan a los oncólogos a seleccionar las mejores opciones de tratamiento basándose en evidencia científica. Estas guías se actualizan regularmente conforme surgen nuevos conocimientos.
Además del tratamiento estándar aprobado y utilizado durante años, existe actualmente un campo muy activo de investigación dedicado a probar nuevas terapias. Muchos pacientes con melanoma recurrente tienen la oportunidad de participar en ensayos clínicos, que son estudios de investigación diseñados para evaluar si un nuevo tratamiento es seguro y eficaz.
La cirugía continúa siendo el pilar fundamental del tratamiento cuando el melanoma ha reaparecido de forma localizada. Cuando es técnicamente posible extraer completamente el tumor recurrente mediante una intervención quirúrgica, esta opción suele ser la primera que los médicos consideran. El procedimiento más común se denomina escisión local amplia, también conocida como resección quirúrgica. Durante esta operación, el cirujano extirpa no solo el tumor visible en la piel, sino también una cantidad de tejido sano alrededor de él, lo que se conoce como margen quirúrgico.
En muchos casos de melanoma recurrente localizado, los médicos recomiendan realizar también una biopsia del ganglio linfático centinela, especialmente si este procedimiento no se realizó durante el tratamiento del melanoma original. El ganglio centinela es el primer ganglio o grupo de ganglios al que drena el área donde está el tumor. Cuando los exámenes confirman que el melanoma ha llegado a los ganglios linfáticos regionales, puede ser necesaria una disección completa de ganglios linfáticos. Este procedimiento más extenso implica extraer quirúrgicamente todo un grupo de ganglios linfáticos de la zona afectada.
Cuando el melanoma reaparece en una extremidad (brazo o pierna) sin haberse diseminado a otras partes del cuerpo, existen tratamientos especializados que administran medicamentos directamente en la zona afectada. La perfusión aislada de extremidad es un procedimiento complejo en el que los cirujanos temporalmente separan la circulación sanguínea de la extremidad del resto del cuerpo, y luego administran altas dosis de quimioterapia (generalmente melfalán) directamente en esa extremidad. Una alternativa menos invasiva es la infusión aislada de extremidad, que funciona de manera similar pero es un procedimiento más sencillo. Estas terapias regionales pueden ser muy efectivas para controlar el melanoma recurrente localizado en una extremidad cuando hay múltiples tumores o cuando la cirugía no sería práctica.
Los investigadores están explorando constantemente formas de mejorar y ampliar las opciones de inmunoterapia para el melanoma recurrente. Una de las áreas más prometedoras es el desarrollo de nuevos inhibidores de puntos de control inmunológico que bloquean objetivos diferentes a PD-1 y CTLA-4. Estos nuevos medicamentos apuntan a otras moléculas que las células cancerosas utilizan para evadir el sistema inmune, como LAG-3, TIM-3 y TIGIT.
La terapia con linfocitos infiltrantes de tumor (TIL) es un enfoque innovador de inmunoterapia personalizada. Este tratamiento implica extraer quirúrgicamente una muestra del tumor del paciente, aislar las células inmunitarias que ya están presentes dentro del tumor (los linfocitos infiltrantes), cultivarlas en el laboratorio para multiplicarlas en grandes cantidades, y luego reinfundirlas al paciente después de una preparación especial. La idea es que estas células inmunitarias ya han demostrado cierta capacidad de reconocer el melanoma, y al aumentar su número significativamente, pueden atacar el tumor de manera más efectiva.
Otro enfoque en investigación son las vacunas terapéuticas contra el melanoma. A diferencia de las vacunas preventivas que conocemos para enfermedades infecciosas, estas vacunas están diseñadas para tratar el melanoma que ya existe, entrenando al sistema inmune para que reconozca y ataque las células cancerosas. Algunas de estas vacunas se basan en proteínas específicas del melanoma o en ARN mensajero que codifica estas proteínas.
Para los melanomas que no tienen la mutación BRAF pero presentan otras alteraciones genéticas, se están desarrollando terapias dirigidas específicas. Por ejemplo, aproximadamente el 15-20% de los melanomas tienen mutaciones en el gen NRAS, otra proteína de la misma familia que BRAF. Los melanomas que tienen mutaciones en el gen KIT, que son más comunes en melanomas de tipo acral (que aparecen en palmas, plantas o debajo de las uñas) o melanomas de mucosas, pueden responder a inhibidores específicos de KIT como imatinib. Estos medicamentos ya están aprobados para otros tipos de cáncer, y se están evaluando más formalmente en melanoma a través de ensayos clínicos.
Los ensayos clínicos se desarrollan en varias fases secuenciales, cada una con objetivos específicos. Los ensayos de fase I son los primeros estudios en humanos de un nuevo tratamiento, y su objetivo principal es determinar si el medicamento es seguro, identificar la dosis adecuada y observar cómo el cuerpo procesa el fármaco. Generalmente incluyen un número pequeño de pacientes que ya han probado otros tratamientos sin éxito.
Los ensayos de fase II incluyen un mayor número de pacientes y tienen como objetivo principal evaluar si el nuevo tratamiento es efectivo contra el melanoma, es decir, si logra reducir tumores o frenar su crecimiento. También continúan monitorizando la seguridad y los efectos secundarios. Si un tratamiento muestra resultados prometedores en fase II, avanza a la siguiente etapa.
Los ensayos de fase III son estudios grandes que comparan el nuevo tratamiento con el tratamiento estándar actual, generalmente asignando a los pacientes aleatoriamente a uno u otro grupo. Los ensayos clínicos para melanoma recurrente se llevan a cabo en múltiples centros médicos especializados alrededor del mundo, incluyendo instituciones en Estados Unidos, Europa y otros continentes.
Participar en un ensayo clínico es una decisión personal importante que debe tomarse después de hablar detalladamente con su equipo médico. Los ensayos clínicos tienen beneficios potenciales, pero también conllevan incertidumbres y posibles riesgos. Es fundamental comprender completamente en qué consiste el estudio, qué tratamientos se compararán, qué procedimientos se realizarán, cuáles son los posibles efectos secundarios, y qué alternativas de tratamiento existen fuera del ensayo.
Una vez que se completa el tratamiento para el melanoma recurrente, el seguimiento médico regular es crucial. Los pacientes necesitan realizarse exámenes físicos periódicos que incluyen una revisión cuidadosa de toda la piel y la palpación de los ganglios linfáticos. La frecuencia de estas visitas depende de múltiples factores, incluyendo el estadio del melanoma, el tipo de tratamiento recibido y el riesgo individual de nueva recurrencia. Además de los exámenes físicos, muchos pacientes requerirán estudios de imagen periódicos, como tomografías computarizadas, resonancias magnéticas o tomografías por emisión de positrones (PET), para detectar tempranamente cualquier signo de que el melanoma pueda estar reapareciendo nuevamente. El tipo y frecuencia de estos estudios se personaliza según las características específicas de cada caso.
Como ya hemos visto, los pequeños avances, tomados de forma conjunta sí son relevantes. De aquí el lema de la campaña de comunicación que SEOM inició en 2013 "En Oncología, cada avance se escribe con mayúsculas".
Si has notado cambios inusuales en tu piel, como manchas oscuras o lesiones que crecen rápidamente, es crucial prestar atención. Estos pueden ser signos de melanoma, un tipo de cáncer de piel serio, pero tratable. En MultiLaser, tu clínica dermatológica en Madrid, nos dedicamos a tu salud cutánea con tratamientos avanzados y un enfoque personalizado.
El melanoma es un tipo de cáncer de piel que surge de los melanocitos, células responsables del color de la piel. A diferencia de otros tipos de cáncer de piel, el melanoma es menos común, pero más peligroso debido a su alta probabilidad de propagarse a otras partes del cuerpo si no se trata oportunamente. Los melanocitos, ubicados en la epidermis, producen melanina, un pigmento que protege la piel de los daños solares.
Detectar y tratar el melanoma a tiempo es crucial para mejorar las perspectivas de tratamiento y supervivencia.
Signos de Alerta (ABCDE del Melanoma):
- Asimetría: Las lesiones melanocíticas benignas como los lunares suelen ser simétricas.
- Bordes Irregulares: Los bordes de un lunar normal suelen ser suaves y regulares.
- Diámetro Mayor a 6 mm: Los lunares benignos suelen ser más pequeños que el borrador de un lápiz.
Si se diagnostica melanoma, el tratamiento debe comenzar lo antes posible. Es vital actuar rápidamente en cada uno de estos momentos para mejorar las posibilidades de un resultado favorable. El melanoma de piel es una forma seria de cáncer cutáneo que, si se detecta temprano, puede tratarse con éxito.
Melanoma avanzado: Inmunoterapia
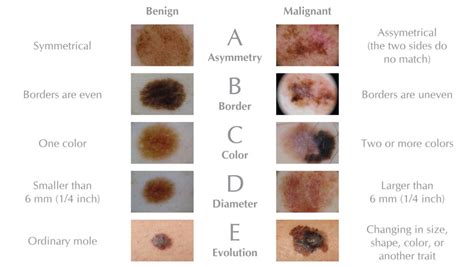
Infografía: ABCDE del Melanoma