El melanoma subungueal es un tipo de cáncer de piel que aparece debajo de las uñas de las manos o de los pies, en la matriz ungueal. Aunque no se describen demasiados casos de este tipo de melanoma cutáneo, en realidad es una afección que puede generar graves consecuencias. En el día a día de la consulta, no es infrecuente que nos consulten por alguna mancha en la uña. La preocupación que podemos tener ante tal situación es si se tratará de un melanoma. A pesar de que el melanoma ungueal es uno de los melanomas menos frecuentes, es importante reconocerlo para su correcto diagnóstico y tratamiento precoz, ya que todos conocemos el mal pronóstico del melanoma en caso de tratamiento tardío.
Las lesiones por cáncer de piel que aparecen debajo de las uñas son difíciles de detectar en sus primeras fases, ya que suelen atribuirse erróneamente a golpes, hematomas en la uña, o a infecciones por hongos. El melanoma in situ ungueal es un tumor maligno que podemos ver en consulta en casos con lesión hiperpigmentada en uña de manos o de pies. El diagnóstico puede demorarse entre uno y dos años si el paciente no va a consulta por no atribuirle importancia al proceso.
Este artículo presenta un caso clínico y aborda los aspectos esenciales del melanoma ungueal, incluyendo su diagnóstico diferencial y las opciones de tratamiento disponibles.
¿Cuál es la diferencia entre melanoma y carcinoma? #MediConsultas
Presentación de Caso Clínico
Se presenta el caso de una mujer de 49 años de origen rumano sin antecedentes personales de interés, salvo hipotiroidismo en tratamiento sustitutivo, que acude a consulta porque, desde hacía un año, tenía la uña del primer dedo de la mano izquierda con coloración negruzca, tacto rugoso y aspecto frágil. La paciente contaba que, al principio, se notó una banda única longitudinal desde hacía dos años, que fue aumentando de extensión y evolucionó hasta tener el aspecto que aparece en la imagen (fig. 1). Lo relacionaba con que se ponía uñas postizas. Como antecedente familiar, refirió que su padre había fallecido por melanoma.
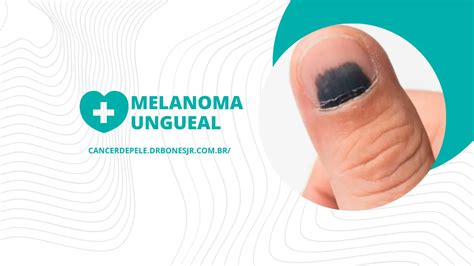
Ejemplo de melanoma subungueal.
En la exploración física se observó que la uña del primer dedo de la mano izquierda presentaba melanoniquia que afectaba a la totalidad de la lámina ungueal, con bandas longitudinales heterogéneas en amplitud y coloración, con tonalidad marrón de fondo y signo de Hutchinson por afectación del pliegue proximal. Se apreciaban áreas de onicosquisis y onicolisis distal, sin dolor a la palpación. La movilidad y la exploración neurovascular distal del dedo afectado estaban conservadas. No presentaba afectación en ninguna otra uña ni otras lesiones dérmicas de interés en la exploración.
Con los antecedentes familiares y dada la clínica de presentación de la lesión, se sospechó un posible melanoma ungueal. Derivamos el caso a la consulta especializada como paciente con sospecha de malignidad. Esta fue valorada por el dermatólogo después de pocos días en el hospital de referencia, donde se llevó a cabo una cirugía tridimensional con resección completa de la uña y matricectomía asociada.
La anatomía patológica confirmó un melanoma lentiginoso acral in situ, con bordes de resección libres. En la segunda y en la tercera revisión, se realizaron ampliaciones de los bordes quirúrgicos, sin evidencia de melanoma residual en el análisis histopatológico. El seguimiento durante dos años no necesitó ningún estudio complementario.
Diagnóstico Diferencial
Es crucial diferenciar el melanoma ungueal de otras condiciones que pueden presentar síntomas similares. Algunas de estas condiciones incluyen:
- Pigmentación exógena, inducida por tóxicos (utilización de uñas postizas)
- Onicomicosis, con la uña hipertrófica desde el lecho ungueal
- Nevus ungueal
- Hiperpigmentación ungueal postinflamatoria
- Melanoniquia por hiperplasia melanocítica
- Hematoma subungueal, suele haber antecedente traumático
- Nevus juntural, lesión única sin patrón rayado
- Enfermedad de Peutz-Jeghers, con lesiones hiperpigmentadas en varias uñas y cara palmar y dorsal de la mano, así como en la región perioral y las mucosas
- Enfermedad de Addison, hiperpigmentación en la epidermis que se extiende a las uñas sin patrón rayado
¿Cómo Reconocer el Melanoma Ungueal?
Afortunadamente, es sencillo reconocer el melanoma ungueal, siempre que conozcamos la respuesta a las siguientes preguntas:
- ¿Qué es una melanoniquia? Es una mancha marrón y/o negra EN LA UÑA. Para que la mancha sea considerada una melanoniquia, tiene que cumplir lo siguiente: extenderse del pliegue ungueal proximal al borde libre distal, siendo los bordes laterales de la mancha paralelos y rectos.
- ¿Qué es el signo de Hutchinson? Es una mancha marrón y/o negra EN LA PIEL que rodea la uña. Este signo de Hutchinson podemos observarlo en el pliegue proximal, distal o laterales.
- ¿Qué es una erosión ungueal? Es una muesca en el borde distal de la uña. Vemos una desaparición de la uña que equivale a una ulceración ungueal. Esta muesca puede ser más o menos grande, hasta el punto de observar una desaparición total de la uña.
El algoritmo nos indica que debemos sospechar un melanoma ungueal si la mancha cumple la descripción de melanoniquia, y además presenta una o más de las siguientes características: afecta a más de media uña o presenta varias tonalidades de marrón/negro (es decir, heterocromía), u observamos el signo de Hutchinson o erosión ungueal.
En ocasiones, el melanoma ungueal no presenta melanoniquia, pero en estos casos observaremos cualquiera de los dos siguientes: signo de Hutchinson o erosión ungueal (sin un antecedente claro de hematoma o traumatismo). Ante una erosión ungueal sin antecedentes de hematoma/traumatismo, debemos plantearnos el diagnóstico diferencial entre carcinoma escamoso (CE) y melanoma. Si no hay otros datos para sospechar melanoma, la biopsia será la que nos va a resolver el misterio.
Estrategias de Diagnóstico: La Regla ABCD
Para facilitar la identificación del melanoma subungueal in situ, Lee et al. publicaron una estrategia basada en los criterios ABCD:
- «A» significa edad adulta (edad > 18 años).
- «B» para bandas marrones en fondo marrón.
- «C» para color en periungueal de la piel.
- «D» para un dígito.
Se debe sospechar que es un melanoma ungueal in situ cuando hay melanoniquia longitudinal solitaria en adultos, con criterio «B» o «C». La regla ABCD de uñas puede ser una herramienta clínica simple, sensible y específica para el cribado de melanoma ungueal in situ.
Tratamiento del Melanoma Ungueal
Hasta hace tiempo se había optado por la amputación del dedo según el nivel de afectación anatómica del tumor, pero últimamente se tiende a realizar cirugías más conservadoras que aseguren los bordes quirúrgicos resecados libres de tumor. No se demostró un beneficio significativo en términos de pronóstico o de supervivencia, cuando los bordes quirúrgicos están libres, respecto a la amputación digital. La mayoría de los estudios avalan que, a largo plazo, el pronóstico es bueno y sin recurrencias, y se da preferencia a la cirugía sin amputación porque tiene mejor resultado estético y funcional.
Se debe propiciar un margen quirúrgico libre de 5 a 10 mm. Las complicaciones que pueden aparecer son quistes de inclusión y espículas ungueales, aunque se evita la amputación digital.
El tratamiento es quirúrgico y consiste en una cirugía para extirpar la uña afectada y posteriormente el tumor con las células cancerígenas. En el caso de tumores malignos, el tratamiento principal es la extirpación de todo el aparato ungueal, en el que se quita la uña y el tejido de alrededor, cubriéndolo después con un injerto de piel.
Técnicas de Diagnóstico Avanzadas
La dermatoscopia revela el depósito de pigmento en forma de bandas longitudinales marrones o negras, irregulares, con coloración heterogénea, con amplitud y espaciado irregular, habitualmente asociada con pigmentación marronácea de fondo. En ocasiones, puede detectarse el signo de micro-Hutchinson (pigmentación de la cutícula del pliegue proximal que no se evidencia solo por la clínica). Se recomienda realizar una biopsia incisional de la matriz ungueal con márgenes ajustados, y en los casos en los que esta no sea posible, por el tamaño o la localización de la lesión, se sugiere una biopsia parcial de la zona afectada, incluyendo el espesor total de la matriz ungueal.
Es importante valorar no solo la profundidad de la lesión sino también los márgenes laterales y establecer los criterios histopatológicos para completar la escisión de estos tumores, y el empleo de marcadores inmunohistoquímicos: factor de transcripción de la cresta neural crucial para la diferenciación, maduración y mantenimiento de melanocitos (SOX-10), anticuerpo monoclonal dirigido contra una glicoproteína componente del premelanosoma (HMB-45) y gen que origina un componente de la membrana de premelanosoma (MART-1), para una evaluación precisa del margen quirúrgico.
Melanoniquia Longitudinal: Causas y Diagnóstico Diferencial
La Melanoniquia es la pigmentación de la lámina ungueal en diferentes tonos de gris, marrón o negro. Una forma muy frecuente es la Melanoniquia longitudinal que consiste en la distribución del pigmento de forma lineal a lo largo del eje mayor de la uña. Y aunque en la mayor parte de las ocasiones no implica nada de riesgo, su presencia toma gran relevancia por ser uno de sus diagnósticos diferenciales el temido Melanoma ungueal. El abordaje clínico de la Melanoniquia longitudinal consiste en evaluar si hay antecedentes familiares de melanoma, la exposición ocupacional del paciente, el tipo de actividad física que realiza, enfermedades, la toma de fármacos y por supuesto, el tiempo de evolución. Más importante aún es la valoración de la distribución del pigmento (homogéneo o irregular), el color y las bandas (diámetro).
Hay muchas causas que pueden originar Melanoniquia longitudinal:
- Racial: no es infrecuente que personas de piel oscura presenten bandas de pigmento oscuro en las uñas, éstas progresan lentamente con el paso de los años.
- Traumática: el traumatismo repetido sobre las uñas o bien un traumatismo fuerte sobre alguna de ellas pueden ocasionar hemorragias lineales e incluso hematomas que deben diferenciarse del Melanoma. Suelen ir desapareciendo conforme va creciendo la uña.
- Por enfermedades cutáneas: diversas enfermedades cutáneas como la psoriasis, el liquen plano, la amiloidosis, entre otras, pueden cursar con alteraciones en la superficie de las uñas que simulen bandas de pigmento.
- Asociada a enfermedades: algunas enfermedades pueden asociar Melanoniquia longitudinal. Entre ellas algunas alteraciones endocrinas (enfermedad de Addison, síndrome de Cushing, el hipertiroidismo, acromegalia), infecciones como el VIH, el síndrome de Laugier Hunziker...
- Embarazo: durante el embarazo y de forma fisiológica las hormonas producen aumento de la pigmentación en varias zonas del cuerpo, una de ellas las uñas.
- Onicomicosis: hay una variedad de hongos (Trichophyton rubrum) que pueden producir melanina y por lo tanto bandas de pigmento en las uñas. En este caso suele asociar alteraciones en las uñas como engrosamiento, resquebrajamiento etc. Además las bandas de pigmento suelen ser más anchas en el borde distal respecto al proximal.
- Pigmento exógeno: a veces se introducen sustancias debajo de las uñas que pueden originar bandas lineales de pigmento.
- Fármacos: gran variedad de medicamentos (quimioterápicos, inmunosupresores, antiinflamatorios, etc) pueden originar una melanoniquia longitudinal. Esta suele ser reversible una vez que se suspende la toma del medicamento (aunque la desaparición es lenta) y suele afectar a varios dedos a la vez.
- Nevus y Melanoma: la melanoniquia longitudinal puede ser consecuencia de la presencia de un nevus e incluso de un melanoma. Lo más habitual es que sea lesión benigna (banda de pigmento marrón claro a negro longitudinal, regular, homogénea) pero debemos tener siempre presenta la pequeña posibilidad de que se trate de un melanoma. El melanoma podemos sospecharlo ante la aparición súbita de una banda de pigmento, no homogénea, especialmente en adultos de 40-60 años.
Presentamos este tema por la importancia que tiene el hacer un correcto diagnóstico diferencial de la Melanoniquia longitudinal, sobre todo porque una de sus causas más temidas es el Melanoma maligno.
Tumores Ungueales Más Frecuentes
En conclusión, la mayoría de las lesiones pigmentadas en las uñas no son melanomas. A la hora de elaborar un diagnóstico y tratamiento correctos, el Dr. Juan Jiménez Cahué, nuestro especialista en onicología , indica que “es frecuente confundir las verrugas, los callos y la exóstosis”.
La mayoría de los tumores de las uñas son benignos. A veces, estos tumores no requieren tratamiento. Es el caso del onicopapiloma, un tumor benigno infradiagnosticado y muchas veces se confunde con la presencia de hongos en las uñas. Otros, como la enfermedad de Bowen, necesitan un diagnóstico certero. En este caso se trata de un cáncer “in situ” (en una fase muy inicial) frecuente en la piel, que también puede aparecer en la uña. Lo más frecuente es que se presente como una especie de verruga en el lateral de la uña. “En numerosas ocasiones se trata durante meses o años como una verruga, sin mejoría” indica el Dr. Jiménez.
El melanoma ungueal es menos frecuente que en la piel y es más común en personas de origen afromericano. Se manifiesta como una banda longitudinal, desde la lúnula hasta el borde libre de la uña, de color marrón oscuro-negro. Es muy importante que acudas a tu dermatólogo si presentas este tipo de lesión desde hace tiempo. Por ejemplo, el quiste mixoide se puede tratar en consulta con punción y drenaje (con una aguja o con láser CO2). Las verrugas podemos tratarlas con crioterapia, con láser PDL o con ácidos antiverrugas. Otros tumores benignos podemos extirparlos mediante cirugía en caso de que molesten al paciente. Es un procedimiento sencillo que dura unos 15-20 minutos.
En la siguiente tabla se resumen las características y el abordaje de los tumores ungueales más comunes:
| Tumor | Características | Tratamiento |
|---|---|---|
| Onicopapiloma | Tumor benigno, a menudo confundido con hongos. | Generalmente no requiere tratamiento. |
| Enfermedad de Bowen | Cáncer "in situ", se presenta como una verruga en el lateral de la uña. | Diagnóstico certero y tratamiento adecuado. |
| Melanoma Ungueal | Banda longitudinal de color marrón oscuro-negro. | Extirpación del aparato ungueal y posible injerto de piel. |
| Quiste Mixoide | Quiste que puede aparecer cerca de la uña. | Punción y drenaje (aguja o láser CO2). |
| Verrugas | Pueden aparecer en la piel alrededor de la uña. | Crioterapia, láser PDL o ácidos antiverrugas. |
Hematoma Subungueal vs. Melanoma Subungueal: Un Caso Clínico
El melanoma subungueal (MS) es una patología rara que, debido a su diagnóstico tardío, tiene mal pronóstico. A veces se confunde con un hematoma subungueal (HS), que es una patología frecuente y banal.
Caso clínico
Varón de raza blanca, de 30 años de edad, que acude a consulta por la aparición reciente de una mancha rojo-pardusca en la uña del pulgar en contacto con la cutícula , sin que hubiera notado traumas previos. No presenta sintomalogía, salvo una ansiedad debida a sus antecedentes personales de melanoma cutáneo (MC). Se le remitió a consulta de dermatología donde se diagnosticó un HS y fue revisado a las 2 semanas. Pasado dicho tiempo, la mancha se había separado del rodete ungueal proximal y en los meses siguientes fue avanzando por la uña hasta desaparecer.
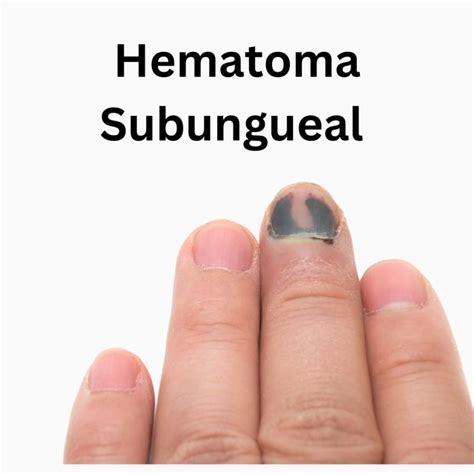
Evolución de un hematoma subungueal.
Discusión y conclusiones
Casi todos los MS son melanomas lentiginosos acrales (MLA). En individuos blancos suponen un 5-10% del total de melanomas. Sin embargo, en individuos asiáticos o negros constituyen los melanomas más frecuentes. La edad y la raza del paciente hacían poco probable el diagnóstico de MLA, pero los pacientes que han tenido un MC tienen mayor riesgo de desarrollar un segundo melanoma.
Aunque en este caso el paciente no había notado traumatismos previos, se han propuesto relaciones entre el MS y el trauma, que van desde la simple coincidencia (el trauma atrae la atención sobre la uña o causa hemorragia del MS) hasta una supuesta transformación maligna de un melanocito secundaria al trauma.
El 58% de los MS de la mano se localiza en el pulgar y el 86% de los MS del pie también se producen en el primer dedo, seguramente por el mayor tamaño del lecho ungueal (más melanocitos) y por ser los dedos más expuestos a traumatismos.
La morfología puede ser muy variable, desde una simple banda longitudinal marrón claro (melanoniquia longitudinal) hasta la destrucción total del aparato ungueal o, lo que pudo ser el caso de nuestro paciente, lesiones maculosas en el lecho ungueal extendiéndose desde la matriz; todo ello sin olvidar que hasta el 20% de los MS son amelanóticos, lo que dificulta tremendamente el diagnóstico.
El diagnóstico diferencial incluye: paroniquia, queratoacantoma, HS, granuloma piogénico, tumor glómico, nevus, fibroma, exostosis, onicotilomanía, radiodermitis, onicomicosis y carcinomas.
Ante un dudoso hematoma, podemos observarlo durante 4-6 semanas para comprobar si se desplaza con el crecimiento de la uña, sin extenderse en la superficie. Si no es así, debe ser biopsiado.
El pronóstico del MS es peor que el de MC por su diagnóstico tardío. Así, el diagnóstico precoz tiene mayor importancia porque posibilita un tratamiento curativo. El médico de atención primaria debe conocer las características del MS para poder identificarlo, especialmente ante el aumento de una población inmigrante más susceptible de padecerlo.
tags: #tratamiento #melanoma #ungueal