Las verrugas son lesiones cutáneas benignas muy comunes que pueden aparecer en cualquier parte del cuerpo. Son proliferaciones benignas de la piel o mucosas producidas por la infección de los papilomavirus. Constituyen una causa muy frecuente de consulta al médico de atención primaria. La prevalencia de las verrugas cutáneas ha sido estimada en un 0,8-22% de la población adolescente.
Por tanto, el médico generalista debe estar preparado para diagnosticarlas adecuadamente y, además, debe conocer las diversas modalidades terapéuticas disponibles. Asimismo, debe saber aplicar aquellas terapias sencillas, que no requieren aparatos costosos y que, por tanto, son susceptibles de ser aplicadas dentro del primer escalón del marco sanitario público.
🧄 ELIMINA VERRUGAS Con Estos INGREDIENTES Y Tratamientos - Oswaldo Restrepo RSC
Etiopatogenia de las Verrugas
Antes de considerar el diagnóstico y el tratamiento de las verrugas conviene conocer su etiopatogenia. Cuanto mayor sea el conocimiento de ésta, tanto más científico será el tratamiento de esta infección. Existen innumerables remedios caseros para las verrugas, que se diferencian de los aplicados por la medicina académica, por el sustento científico de los últimos.
Las verrugas son producidas por la infección cutaneomucosa de los papilomavirus. Estos virus contienen ADN de doble cadena dispuesto de forma circular. Su genoma está compuesto de unos 8.000 pares de bases, lo que supone un doceavo del tamaño del genoma de un herpesvirus. Los papilomavirus son específicos de especie.
Se han secuenciado, total o parcialmente, 80 tipos de papilomavirus humanos (PVH) aunque el número real debe de oscilar entre 100-150. Los tipos de PVH más importantes son los que tienen capacidad oncogénica. PVH 16 y 18 son los hallados con más frecuencia en el carcinoma del cuello uterino; PVH 5 y 8 son los que predisponen al carcinoma epidermoide en los pacientes afectados de epidermodisplasia verruciforme, una genodermatosis en la que hay una inmunodeficiencia selectiva para los PVH y que suele ser heredada de forma autosómica recesiva.
Al ser los PVH selectivos de especie, su fuente de infección sólo puede ser humana. En estudios experimentales se ha observado que el período de latencia tras la inoculación es de 2-9 meses. Por otra parte, análisis con la reacción en cadena de la polimerasa (PCR) han demostrado la presencia de PVH en piel de aspecto normal.
La defensa frente la infección por PVH está mediada por la inmunidad humoral y celular. Por ello, esta infección es más frecuente y grave en pacientes inmunodeprimidos y más común en niños que no han desarrollado defensas inmunitarias frente a estos virus.
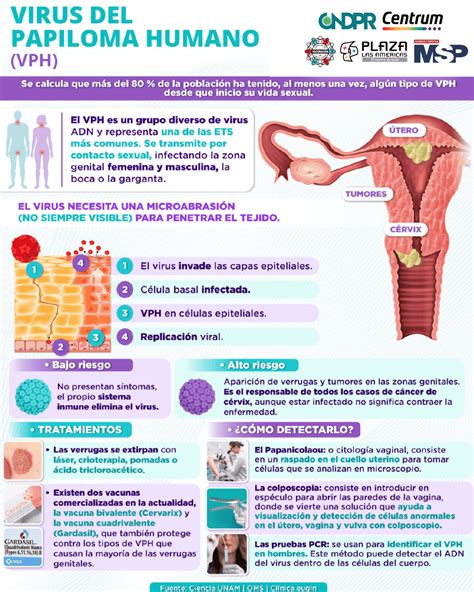
Estructura del Virus del Papiloma Humano (VPH)
Manifestaciones Clínicas de las Verrugas
Las verrugas se clasifican según su aspecto clínico y según su localización en la piel o en las mucosas.
Tipos de Verrugas
- Verruga Común: Pápulas redondas u ovaladas de bordes netos, superficie rasposa y color grisáceo. Pueden aparecer en cualquier área cutánea, aunque las manos constituyen la zona más común. Habitualmente son lesiones múltiples o de gran tamaño, sobre todo en pacientes que padecen inmunodeficiencias.
- Verrugas Planas: Pápulas aplanadas del color de la piel normal o rosadas y con una superficie ligeramente descamativa. Son causadas, más frecuentemente, por los PVH de tipo 3, 10, 28 y 49. La zona corporal más comúnmente afectada es la cara y la cara anterior de las piernas.
- Verrugas Palmoplantares: El tipo de HPV más común es el I. Se caracterizan por pápulas endofíticas con una superficie queratósica que suelen ser dolorosas. Un dato clínico muy característico es la presencia de puntos negros en la superficie de las lesiones que corresponden a capilares dérmicos trombosados. Cuando aparecen múltiples verrugas plantares agrupadas se llaman "verrugas en mosaico" y plantean una dificultad terapéutica importante.
- Verrugas Periungueales: Esta localización tiene la particularidad de su resistencia a las terapéuticas habituales, pues la lesión se introduce por debajo de los pliegues ungueales e impide el contacto del PVH con el agente terapéutico.
- Verrugas Filiformes: La importancia clínica de este tipo de verruga estriba en su diagnóstico diferencial con los carcinomas cutáneos o las queratosis actínicas que adoptan, también, esta disposición. En personas mayores y con daño actínico deben ser extirpadas con un pedículo de dermis para estudio anatomopatológico.
- Condilomas Acuminados: Son pápulas filiformes o sesiles de color rosado o marrón que se localizan en la piel de los genitales, ano y periné o en la mucosa del glande, labios, vagina o meato uretral. Las verrugas que aparecen en la mucosa oral pueden haber sido contagiadas por relaciones sexuales orogenitales o por contacto con verrugas de otro origen. El tumor de Bushe-Lowenstein es un carcinoma epidermoide propio del área genital que se puede confundir con condilomas acuminados de gran tamaño.
- Papulosis bowenoide: Clínicamente es muy similar a los condilomas acuminados, pues son pápulas de 2-3 mm de diámetro que se localizan en los genitales externos. Su particulari dad estriba en que son producidos por el PVH 16, uno de los que tienen mayor capacidad oncogénica, y porque histopatológicamente se asemeja a una carcinoma in situ. Sin embargo, la transición a carcinoma epidermoide invasivo es mucho menor que en las displasias del cuello uterino causadas por el mismo PVH.
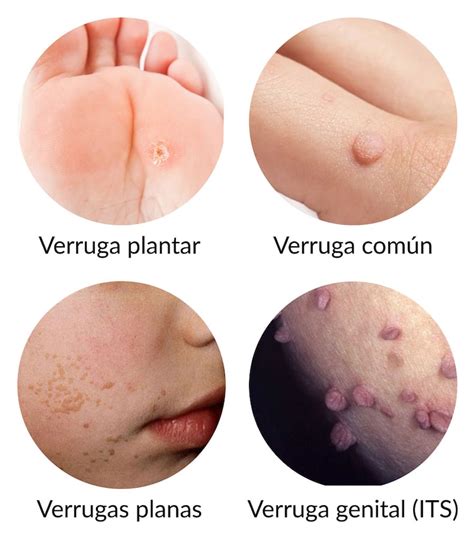
Ejemplos de diferentes tipos de verrugas
Diagnóstico Diferencial
Para el público en general, y para muchos médicos, toda lesión cutánea que cuelga o que crece es una "verruga". Así, bajo este nombre, se engloban fibromas blandos, lipomas, nevos melanocíticos adquiridos pediculados, queratosis seborreicas, nevos epidérmicos e, incluso, tumores malignos. Ante la duda de si la lesión es o no una verruga, lo correcto es extirparla y analizarla al microscopio óptico. Esta actitud, además de diagnóstica, es terapéutica.
Tratamiento de las Verrugas
Una revisión del tratamiento de las verrugas pone de manifiesto que existen hasta 48 procedimientos diferentes. Ello indica que no hay ningún tratamiento particularmente eficaz para todas las formas clínicas de infección cutaneomucosa por PVH.
Un elemento que se debe considerar en el tratamiento de las verrugas es su importante tasa de curación espontánea. Globalmente, se puede considerar que un 65% los casos se curan espontáneamente, sobre todo en los primeros 2 años tras la infección. A partir de los 2 años la tasa de regresión espontánea desciende al 10-20%. En la curación espontánea no parecen intervenir ni la edad del paciente, ni el tamaño de la lesión ni su número, pero sí el estado inmunitario del mismo.
Otra consideración de importancia es que, a pesar de que los PVH son contagiosos entre humanos, las verrugas son una infección habitualmente banal pues no compromete la vida y, sólo en circunstancias excepcionales, degeneran en un carcinoma epidermoide.
Tratamientos de tipo psicológico
Se han descrito infinidad de remedios "caseros" para el tratamiento de las verrugas. La mayoría de ellos basan su poder curativo en la capacidad de sugestión de quien los administra.
Existen pocos estudios realizados con una metodología adecuada para poder comparar el efecto de la hipnosis o la sugestión frente al placebo. No obstante, a favor de los tratamientos de índole psicológico cabe apuntar el que son inocuos para el paciente, siempre que no impliquen la aplicación de sustancias corrosivas sobre la piel, y que podrían acelerar la curación espontánea de las verrugas.
Tratamientos inmunomoduladores
Tópicos: El fundamento de esta terapia es producir una reacción eccematosa en la zona de aplicación de la sustancia sensibilizante. Esa reacción inflamatoria actuaría de forma secundaria contra los antígenos virales. El procedimiento requiere la sensibilización previa del paciente y el uso de sustancias no carcinogénicas, altamente sensibilizantes y que no estén presentes en el medio industrial ni en otros fármacos.
Tras la sensibilización, el paciente se aplica el producto una vez por semana hasta la resolución lesional. Es fundamental la producción de una reacción eccematosa, con picor, para obtener la curación. Cuando ésta no se produce, conviene subir la concentración a que se aplica la sustancia.
Con este fin se han utilizado tres moléculas: dinitroclorobenceno (DNCB), dibutiléster del ácido escuárico y difenciprona. No se han podido realizar estudio doble ciego con ningún producto por la razón obvia del efecto eccematizante que tiene la medicación en los pacientes tratados. La capacidad mutagénica del DNCB hace que, en la actualidad, haya caído en desuso. El más usado es la difenciprona que se diluye en acetona y se aplica, inicialmente al 0,001%. Las molestias que implica su uso y la necesidad de un servicio de farmacia hospitalaria para su dispensación, hacen de la difenciprona un tratamiento alternativo para verrugas particularmente rebeldes.
Locorregionales y generales: El acitretino es el único fármaco prometedor para el tratamiento de la infección por PVH. El resto son fármacos con una supuesta, o real como en el caso del interferón, capacidad inmunoestimuladora, pero que son claramente ineficaces o poseen una eficacia similar al placebo.
El acitretino es un derivado de la vitamina A de larga vida media (al menos 2 años) que basa su capacidad terapéutica en su actividad sobre la maduración de la queratinización. Es un fármaco teratógeno, caro, no aprobado por el Ministerio de Sanidad español para el tratamiento de la infección por PVH y que produce una gran sequedad cutaneomucosa. Por tanto, su uso queda reservado para estudios clinicoterapéuticos en el ámbito hospitalario.
Tratamientos antivirales
La idoxiuridina al 20% en crema, en aplicación diaria, resultó eficaz (un 76% de curación, 10/13 pacientes) en el único estudio serio realizado. Sería preciso un estudio más amplio, aleatorizado y doble ciego para conocer su utilidad real.
Tratamientos destructivos químicos
- Bleomicina: Es un citostático cuya eficacia para el tratamiento de las verrugas cutáneas ha sido plenamente demostrada. Tiene los inconvenientes de no poder ser utilizado en mujeres en edad fértil, pues parte del producto inyectado pasa a la sangre, que su aplicación es bastante dolorosa y que no conviene aplicarlo en los dedos pues puede desencadenar un fenómeno de Raynaud muy invalidante.
- Queratolíticos: Los ácidos láctico y salicílico se han usado, durante décadas, como sustancias destructoras de la queratina en procesos diversos como la psoriasis, callosidades, verrugas y otras dermatosis caracterizadas por una hiperproliferación epidérmica. Los medicamentos en cuya composición hay queratolíticos son, probablemente, los más usados para tratar la infección cutánea por PVH.
- 5-fluorouracilo: Este antimetabolito se usa en asociación con queratolíticos en diversas fórmulas magistrales. Hay muy poca experiencia con este fármaco en monoterapia para tratar la infección por PVH. En España está comercializado para el tratamiento de las queratosis actínicas. Algunos autores lo han aconsejado para tratar las verrugas periungueales. Hay que tener la prudencia de aplicarlo cada 2-3 días pues puede originar una onicólisis grave, por su alta capacidad irritante.
A su favor está la alta tasa de curaciones que se consigue con el tratamiento intralesional clásico en verrugas de más de 2 años de duración. La concentración recomendada es de 0,5-1 U/ml diluidas en suero salino fisiológico. La aplicación previa de crema EMLA (anestésica) bajo oclusión puede minimizar algo el dolor de la inyección. Se puede repetir la infiltración al cabo de 3 semanas si no hay curación.
Un método alternativo de administración de la bleomicina es la "bleo-puntura". Consiste en colocar una gota del citostático sobre la verruga e introducirlo en la misma con múltiples punciones usando una lanceta. Esta forma de administración es menos dolorosa y estaría indicada, sobre todo, en las verrugas periungueales pues, en esa localización, el riesgo de desarrollo de un fenómeno de Raynaud tras la inyección intralesional de bleomicina es mucho mayor.
El excipiente que contienen, el colodión elástico, es muy adecuado para el tratamiento de estas lesiones. El colodión elástico se compone de vehículos volátiles, como el alcohol y el éter, en pirolixina, que es una nitrocelulosa que mantiene los principios activos en cura oclusiva una vez se volatilizan el éter y el alcohol. Al colodión elástico se le añade una pequeña cantidad de aceite de ricino para aumentar su elasticidad.
La concentración de ácido salicílico y ácido láctico que contienen los medicamentos comercializados en España es del 10-20%. Conviene proteger la piel perilesional del efecto queratolítico de estas sustancias con esparadrapo, esmalte de uñas transparente u otra sustancia inocua. Lo más aconsejable es aplicarlo al acostarse, previo raspado con hoja de bisturí de todo el material reblandecido, y cubrir el producto directamente con esparadrapo de tela.
El esparadrapo ejerce una acción oclusiva y macerante que favorece la penetración epidérmica de los queratolíticos. Es importante insistir al paciente, o sus familiares si son niños, en la correcta administración del producto para que tenga éxito y no se eternice el tra tamiento de la infección por PVH. Existen diversas fórmulas magistrales que incluyen queratolíticos a mayor concentración, o bien asociados a 5-fluorouracilo al 1-3% en colodión elástico, que podría actuar como agonista. El sistema sanitario público sólo financia las fórmulas magistrales en las que el ácido salicílico esté, como máximo, al 10%. Este tratamiento ha de ser realizado a diario durante 3-4 semanas antes de plantearse otras modalidades terapéuticas más agresivas.
El ácido retinoico y sus derivados (tretinoino, isotretinoino), el ácido glicólico y el peróxido de benzoilo (al 2,5 y 5%) son queratolíticos poco potentes adecuados para el tratamiento de las verrugas planas faciales en las que se busca hacer un efecto exfoliante progresivo sin originar cicatrices. Ninguno de los fármacos enunciados en este párrafo están financiados por el sistema sanitario público.
Otros tratamientos
- Crioterapia: Consiste en congelar la verruga aplicando nitrógeno líquido a -196°C. La crioterapia destruye el tejido afectado y estimula al sistema inmunológico para combatir el virus. Es especialmente efectiva para verrugas pequeñas y medianas. Su principal ventaja es que estimula la respuesta inmunológica contra el virus, reduciendo las posibilidades de recurrencia.
- Electrocauterización: Mediante una pequeña corriente eléctrica, se quema el tejido de la verruga.
- Láser: El láser para verrugas vaporiza las capas de la verruga de manera precisa, con excelentes resultados estéticos. El láser, por su parte, ofrece resultados más inmediatos y es ideal para verrugas más grandes o resistentes.
Eliminación de verrugas con láser
Remedios Caseros
Además de los tratamientos médicos, existen algunos remedios caseros que pueden ayudar a tratar las verrugas en los dedos:
- Ajo: El ajo se caracteriza por sus propiedades antibacterianas, antisépticas y antimicrobianas, así que podría resultar efectivo para causar los agentes que dan lugar a algunos tipos de verrugas en las manos.
- Vinagre de manzana: Otra alternativa es empapar algodón con vinagre de manzana y extenderte por la verruga antes de ir a la cama. Venda para evitar que se mueva y retira al día siguiente, sin olvidarte de lavar la piel.
- Piel de plátano: Se piensa que el alto contenido de ácido salicílico natural del plátano en su cáscara también puede servirte.
Prevención de Verrugas en los Dedos
La prevención es fundamental para evitar las verrugas en las manos.
- Lava tus manos regularmente con agua y jabón para eliminar cualquier virus o bacteria que pueda estar presente.
- Mantén tus manos secas, la humedad puede debilitar la barrera protectora de la piel, lo que la hace más vulnerable a las verrugas.
- No toques las verrugas: debido a que el virus del papiloma humano es muy contagioso, es preferible que evites el contacto con estas protuberancias para evitar que se extiendan a otras zonas.
- Ten cuidado en el aseo: es importante que tengas precaución a la hora de afeitar o depilar las áreas de tu cuerpo que tengan alguna verruga ya que podrías cortarla y favorecer su propagación.
- Para las verrugas plantares es necesario aconsejar no ducharse descalzo o protegerse la planta de los pies, y no compartir utensilios de higiene personal (toallas, etc.) en instalaciones públicas.
Medidas preventivas para evitar la propagación de verrugas
Preguntas Frecuentes
¿Todas las verrugas son de origen vírico?
En sentido estricto, sí. Aunque la gente a veces utiliza el concepto de verruga para definir cualquier lesión que salga por encima de la superficie de la piel (pecas, fibromas tous, etc.).
¿Es fácil contagiarse de verrugas?
Sí, pero se necesita tener una predisposición para infectarse. Únicamente un número reducido de personas que tienen contacto directo con las lesiones, padecen la infección.
¿Dónde suelen aparecer las verrugas?
Generalmente en cualquier zona de la piel, aunque las zonas donde se localizan más a menudo son las manos, dedos, brazos y piernas y plantas de los pies. A partir de una primera lesión pueden aparecer otras por un fenómeno de autoinoculación.
¿Desaparecen solas las verrugas?
Casi todas las verrugas víricas en un momento de su evolución desaparecen como consecuencia de una respuesta específica del sistema de defensa del individuo frente al virus responsable. Esto puede suceder a las semanas, meses o años.
¿Es importante tratar las verrugas?
En principio sí, ya que la desaparición de las verrugas evita la posible aparición de nuevas lesiones.
¿Qué tratamientos existen para las verrugas?
Será necesario saber que no existe ningún tratamient eficaz en un 100% de los casos. La mayoría de tratamientos tienen como objetivo la destrucción de las lesiones.
tags: #tratamiento #verruga #dedo