La urticaria, también denominada sarpullido, es una reacción cutánea que causa ronchas con picazón, cuyo tamaño varía desde manchas pequeñas hasta manchas grandes. La urticaria son ronchas rojizas que a veces producen picazón en la piel. Suele ser causada por una reacción alérgica a un medicamento o una comida.
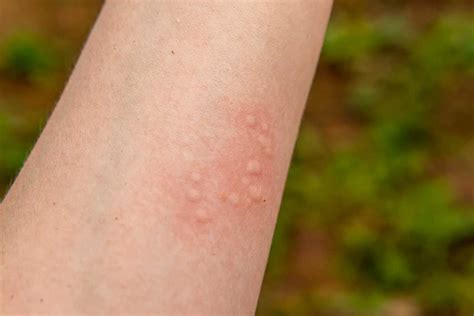
Urticaria: Ronchas rojizas en la piel.
¿Qué es la Urticaria?
La urticaria se caracteriza por la presencia de placas migratorias, bien delimitadas, eritematosas y pruriginosas en la piel. En la mayoría de los casos, la urticaria aparece rápidamente y desaparece en 24 horas. Esto se conoce como urticaria aguda. La urticaria aguda es un trastorno común que afecta por lo menos al 20% de la población en algún momento de su vida.
La urticaria puede estar acompañada por angioedema, que es el resultado de la activación de mastocitos y basófilos en la dermis más profunda y en los tejidos subcutáneos y se manifiesta como edema en la cara, labios, extremidades y genitales. El angioedema puede surgir con urticaria o solo. Causa hinchazón en las capas más profundas de la piel, a menudo alrededor de la cara y los labios.
La urticaria crónica afecta al 3% de la población en España, afecta a todas las edades, pero ocurre con mayor frecuencia entre los 20 y los 40 años, y las mujeres se ven afectadas casi el doble que los hombres. En la mayoría de los casos, la urticaria y el angioedema se tratan con medicamentos antihistamínicos.
Se manifiesta con lesiones en la capa superficial de la piel en forma de ronchas ligeramente elevadas que pueden desaparecer en horas sin dejar rastros y surgir nuevamente en otras áreas del cuerpo. Entre un 40% y un 50% de los casos se encuentra asociado a edema (hinchazón) de párpados, labios, mejillas y/o genitales, entre las zonas de exposición más frecuentes. Esta manifestación se denomina angioedema.
Los cuadros de urticaria de corta duración y generalmente autolimitados, denominados agudos, frecuentemente son originados por alimentos o conservantes de los mismos, medicamentos e infecciones agudas virales o bacterianas, entre otras causas. En cambio, cuando una urticaria se produce en forma continua o recurrente durante seis semanas como mínimo, con una frecuencia semanal de aparición de dos o más veces, se califica como crónica.
La urticaria puede desaparecer totalmente por períodos prolongados o de forma definitiva, y hasta expresarse en brotes separados por períodos asintomáticos.
Causas de la Urticaria
Las reacciones alérgicas provocan en el cuerpo la liberación de sustancias químicas que hacen que la piel se inflame y se formen las ronchas. Las personas que tienen otras alergias son más propensas a tener urticaria. Entre otras posibles causas se encuentran las infecciones y el estrés.
En la mayoría de los casos de personas que presentan urticaria y angioedema agudos, no se puede identificar la causa exacta.Posibles causas:
- Alimentos. Muchos alimentos pueden desencadenar reacciones en personas con sensibilidad.
- Medicamentos.
- Alérgenos en el aire.
- Picaduras de insectos e infecciones.
Deben registrarse las actividades y la exposición durante, inmediatamente antes y en el transcurso de las últimas 24 horas de aparecida la urticaria. Los médicos deben preguntar específicamente sobre actividad física reciente, exposición a alérgenos potenciales, insectos o animales, jabones o detergentes nuevos, alimentos nuevos, infecciones recientes o episodios recientes de estrés. Es preciso preguntar al paciente sobre la duración entre la aparición de cualquier posible desencadenante y la urticaria y cuáles son los factores sospechados.
En los casos crónicos, sobre todo si se trata de jóvenes o adultos, menos del uno por ciento es causado por alergia a proteínas alimentarias. Existen alimentos o bebidas que se recomienda que el paciente con urticaria evite, aun cuando no se conozca la causa.
En la anamnesis debe valorarse la relación de los brotes con la exposición a medicamentos (antibióticos, AINE con o en ausencia de fiebre), alimentos (leche, huevo, mariscos, pescado, cereales, frutos secos), picadura de insectos, factores físicos (roce, frío, sol, ejercicio, agua, presión), infecciones recientes o factores psíquicos.
Infecciones ocultas pueden ser también causa de urticaria, aunque su frecuencia es probablemente baja. Han sido descritos casos esporádicos de resolución de urticarias al curar abscesos dentarios, sinusitis, amigdalitis o infecciones urinarias. En un estudio europeo reciente se ha objetivado que la infección por Helicobacter pylori está presente en el 47% de los pacientes con urticaria (frente al 37% de las personas normales). En el 12-20% de las urticarias pueden encontrarse anticuerpos anti-tiroideos (antimicrosomales y/o antitiroglobulina) y de ellos un 25% presentan anormalidades en la función tiroidea.
La urticaria crónica idiopática (70 - 90% de las urticarias crónicas) es más frecuente en mujeres entre la tercera y quinta década de la vida. Una vez que ésta aparece, persiste, manifestándose con episodios largos de ronchas, alternando con cortos períodos asintomáticos (urticaria crónica recurrente) o bien con brotes habonosos constantes (urticaria crónica continua). Remitiendo de forma espontánea en el 50% de los casos en el primer año y en el 87% al cabo de los 5 años, aunque hay casos en que puede persistir más de 20.
Tipos de Urticaria Física
- Dermografismo: Es la urticaria crónica inducible más común. En estos casos, ante una raspadura o rasguño aparecen líneas rojizas y ronchas elevadas.
- Urticaria por presión: Se desencadena por la aplicación de presión sobre cualquier zona del cuerpo.
- Urticaria por frío: Se desencadena por contacto con frío: agua, aire, bebidas, alimentos y objetos fríos.
- Urticaria solar: Consiste en la aparición de urticaria a los pocos minutos de la exposición a luz solar.
- Urticaria colinérgica: El estímulo que la desencadena es el aumento de la temperatura corporal, bien por ejercicio físico, exposición a un ambiente caluroso o, incluso, el estrés con sudoración.
Tipos de urticaria física.
Hipersensibilidad Tipo I
Las enfermedades alérgicas (incluso las atópicas) y otros trastornos por hipersensibilidad se deben a reacciones inmunitarias exageradas o inapropiadas a antígenos extraños. Las reacciones inmunitarias inapropiadas incluyen aquellas que están mal dirigidas contra los componentes intrínsecos del cuerpo (auto), lo que ocasiona trastornos autoinmunitarios.
Las reacciones de hipersensibilidad se dividen en 4 (de I a IV) tipos por la clasificación de Gell y Coombs. Los trastornos por hipersensibilidad conllevan a menudo más de un tipo.
Las reacciones del tipo I (hipersensibilidad inmediata) están mediadas por la IgE. El antígeno se une a la IgE (que está ligada a su vez a los mastocitos tisulares y a los basófilos sanguíneos), lo que desencadena la liberación de mediadores preformados (p. ej., histamina, proteasas, factores quimiotácticos) y la síntesis de otros mediadores (p. ej., prostaglandinas, leucotrienos, factor activador de plaquetas, citocinas). Estos mediadores causan vasodilatación, aumento de la permeabilidad capilar, hipersecreción de moco, espasmo del músculo liso e infiltración tisular por eosinófilos, linfocitos T helper del tipo 2 (TH2) y otras células inflamatorias.
Las reacciones de hipersensibilidad de tipo I se desarrollan < 1 hora después de la exposición al antígeno.
Las reacciones de tipo I subyacen a todos los trastornos atópicos (p. ej., dermatitis atópica, asma alérgico, rinitis, conjuntivitis) y muchos trastornos alérgicos (p. ej., anafilaxia, algunos casos de angioedema, urticaria y alergia al látex y a algunos alimentos).
Factores genéticos complejos, ambientales y específicos del lugar contribuyen al desarrollo de las alergias mediadas por IgE.
Cuando el alérgeno se une a la IgE de los mastocitos y basófilos, se libera histamina de los gránulos intracelulares de los mastocitos. Los mastocitos se encuentran ampliamente distribuidos, pero se concentran más en la piel, los pulmones y la mucosa digestiva; la histamina facilita la inflamación y es el principal mediador de la atopia clínica.
Cuando se libera a nivel sistémico, la histamina es un potente dilatador arteriolar y puede dar lugar a una acumulación periférica extensa e hipotensión; la vasodilatación cerebral puede intervenir en la cefalea vascular. La histamina aumenta la permeabilidad capilar; la pérdida resultante de plasma y proteínas plasmáticas desde el espacio vascular puede empeorar el shock circulatorio. Desencadena una oleada de catecolaminas compensadoras de las células cromafines suprarrenales.
Signos y Síntomas
Algunos síntomas importantes asociados son el prurito, la rinorrea, el edema de cara y lengua y la disnea.
Los síntomas comunes de los trastornos alérgicos por hipersensibilidad de tipo I incluyen:
- Rinorrea, estornudos y congestión nasal (vías aéreas superiores)
- Sibilancias y disnea (vías aéreas inferiores)
- Prurito (ojos, nariz, piel)
Los signos pueden incluir edema de los cornetes nasales, dolor sinusal a la palpación, sibilancias, hiperemia y edema conjuntivales, urticaria, angioedema, dermatitis y (si es crónica) liquenificación cutánea.
El estridor, las sibilancias y la hipotensión son signos graves de anafilaxia.
Diagnóstico de la Urticaria
Por lo general, los casos leves de urticaria o angioedema se pueden tratar en el hogar. Si crees que la urticaria o el angioedema se debieron a una alergia conocida a alimentos o medicamentos, los síntomas pueden ser un signo temprano de una reacción anafiláctica.
Antecedentes personales: deben incluir una anamnesis detallada de alergias, incluidos los cuadros atópicos conocidos (p. ej., alergias, asma y eccema) y posibles causas conocidas (p. ej., trastornos autoinmunitarios y cáncer). Se debe revisar el uso de fármacos, incluidos los medicamentos de venta libre y a base de hierbas, sobre todo los agentes relacionados con la urticaria.
Los antecedentes familiares deben revelar la presencia de una enfermedad reumática sistémica, de ortos trastornos autoinmunitarios o cáncer. Los antecedentes sociales incluyen cualquier viaje reciente y factores de riesgo para la transmisión de enfermedades contagiosas (p. ej., hepatitis, VIH).
El examen general muestra de inmediato signos de dificultad respiratoria y caquexia, ictericia y agitación.
El examen de la cabeza revela edema facial, de los labios o la lengua, escleróticas amarillas, exantema malar, agrandamiento y dolor tiroideos, linfadenopatías u ojos y boca secos. Se debe revisar la bucofaringe y palpar y transiluminar los senos paranasales en busca de signos de infección oculta (p. ej., infección sinusal, abscesos dentarios).
El examen abdominal revela la presencia de masas, hepatomegalia, esplenomegalia o dolor. El examen neurológico detecta temblores e hiperreflexia o hiporreflexia. El examen musculoesquelético muestra la presencia de articulaciones inflamadas o deformadas.
El examen de la piel revela la presencia y distribución de lesiones urticarianas y de úlceras cutáneas, hiperpigmentación, pápulas pequeñas e ictericia. Las lesiones urticarianas aparecen como induraciones de bordes netos que comprometen la dermis.
Signos de alarma:
- Angioedema (hinchazón de la cara, labios y lengua)
- Estridor, sibilancias u otros signos de dificultad respiratoria
- Lesiones hiperpigmentadas, úlceras o urticaria que persisten > 48 horas
- Signos de enfermedad sistémica (p. ej., fiebre, linfadenopatías, ictericia, caquexia)
En general, no se necesita realizar estudios complementarios para un episodio aislado de urticaria, a menos que los signos y síntomas sugieran un trastorno específico (p. ej., infección).
Los casos inusuales, recurrentes o persistentes requieren evaluación más profunda. Deben solicitarse un estudio de pruebas alérgicas y las de laboratorio, que consisten en hemograma completo, bioquímica, función hepática y niveles de hormona tiroideoestimulante o tirotropina (TSH).
Es preciso realizar una biopsia de piel si existen dudas sobre el diagnóstico o si las placas persisten > 48 horas (para excluir vasculitis urticariana).
Los médicos deben ser cautelosos al recomendar al paciente que realice una prueba empírica (p. ej., "intente una y otra vez y vea si tiene una reacción") porque las reacciones posteriores pueden ser más graves.
Qué es y cómo tratar la urticaria
Tratamiento de la Urticaria
Deben tratarse todas las causas identificadas. Hay que suspender la administración de fármacos o alimentos.
El tratamiento de los síntomas inespecíficos (p. ej., tomar baños fríos, evitar el agua caliente y el rascado, usar ropa suelta) puede ser útil.
Los antihistamínicos siguen siendo el pilar del tratamiento. Deben tomarse de acuerdo con un plan establecido en lugar de hacerlo según necesidad. Se prefieren los antihistamínicos nuevos por vía oral, porque se toman 1 vez al día y tienen menor efecto sedante. Los más recomendados son:
- Cetirizina 10 mg 1 vez al día
- Fexofenadina 180 mg 1 vez al día
- Desloratadina 5 mg 1 vez al día
- Levocetirizina 5 mg 1 vez al día
Los antihistamínicos por vía oral más antiguos (p. ej., hidroxicina 10 a 25 mg cada 4 a 6 horas, difenhidramina 25 a 50 mg cada 6 horas) tienen efecto sedante, pero son menos costosos y también son bastante efectivos.
Los corticosteroides sistémicos (p. ej., prednisona 30 a 40 mg por vía oral, 1 vez al día) se indican cuando los síntomas son graves, aunque no se recomienda su uso prolongado. Los corticosteroides o los antihistamínicos tópicos no son eficaces.
Los pacientes con urticaria idiopática crónica a menudo no responden a los antihistamínicos u otros fármacos de uso común. Omalizumab, un anticuerpo monoclonal que se dirige a la inmunoglobulina E (IgE) circulante, puede suprimir ciertas reacciones alérgicas y puede ayudar a aliviar los síntomas. Dupilumab, un anticuerpo monoclonal que se dirige a las interleucinas (IL)-4 y 13, es otro agente que también puede ser útil para reducir la picazón y la gravedad de la urticaria en pacientes de 12 años y mayores que permanecen sintomáticos a pesar del tratamiento con antihistamínicos.
El tratamiento principal de la urticaria por estrés son los antihistamínicos de segunda o tercera generación. En algunos casos, es necesario sumar glucocorticoides en dosis antiinflamatorias altas por períodos breves.
En la urticaria más intensa en sus primeras horas de comienzo puede tratarse con 0,3 ml de adrenalina al 1:1000 (hasta un máximo de tres dosis a intervalos de 20 min) por vía subcutánea y un antihistamínico durante un mínimo de 48 horas. Si ésta persiste o recidiva, es útil añadir un breve choque de betametasona (por ej.: Celestone Cronodose 2 ml IM repitiéndose en caso necesario a los 5 días). Si la urticaria fue inducida por un fármaco, ésta puede tardar más en remitir hasta la eliminación completa de éste.
El paciente con historia de urticaria crónica presenta un problema terapéutico más complicado. Los antihistamínicos de segunda generación no atraviesan la barrera hematoencefálica, no produciendo sedación ni efectos anticolinérgicos. Por ello son los preferidos para los pacientes de cualquier edad.
Otras opciones de tratamiento:
- Inhibidor de la degranulación de los mastocitos: Tal como el ketotifeno.
- Doxepina: La doxepina es un antidepresivo que tiene una gran afinidad por los receptores anti-H1. Debe ensayarse en caso de falta de respuesta con anti-H1 convencionales.
- ß-2 agonista: La terbutalina oral asociada a un anti-H1 puede ser beneficiosa.
- Corticoides: Pueden estar indicados al inicio del tratamiento, hasta que los anti-H1 comiencen a hacer su efecto.
- Ciclosporina: Se usará sólo en aquellos de urticaria crónica autoinmune grave donde han fracasado los antihistamínicos a altas dosis.
- Metrotexate: Es un inmunosupresor, puede usarse cuando falla el anterior.
- Inmunoglobulina Intravenosa: Mecanismo de acción desconocido aunque su uso se restringe también a la urticaria autoinmune grave.
- Omalizumab: El omalizumab es un anticuerpo IgG monoclonal de ratón humanizado dirigido frente a la IgE.
- Remibrutinib: Demostró en 2 ensayos clínicos en fase III ser muy seguro y rápidamente eficaz en el 60% de pacientes adultos que no se controlaban con antihistamínicos.
- Autohemoterapia: Inyecciones IM (brazo) de 5 mL de sangre autóloga que se administran 1 vez a la semana durante 8 semanas seguidas.
Angioedema
Los pacientes con angioedema que compromete la bucofaringe o las vías aéreas deben recibir adrenalina subcutánea (0,3 mL con dilución 1:1.000) por vía subcutánea y deben ser hospitalizados. Al alta médica, deben recibir educación sobre el uso de la adrenalina autoinyectable.
Aspectos geriátricos esenciales: urticaria
Los antihistamínicos orales más antiguos (p. ej., hidroxicina, difenhidramina) son sedantes y pueden causar confusión, retención urinaria y delirio.
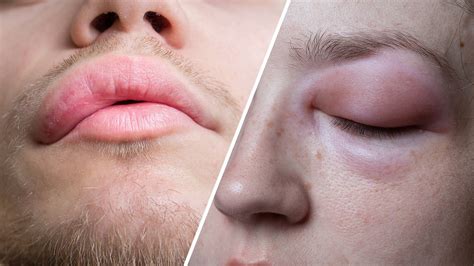
Angioedema: Hinchazón en los labios.
tags: #urticaria #hipersensibilidad #tipo #1