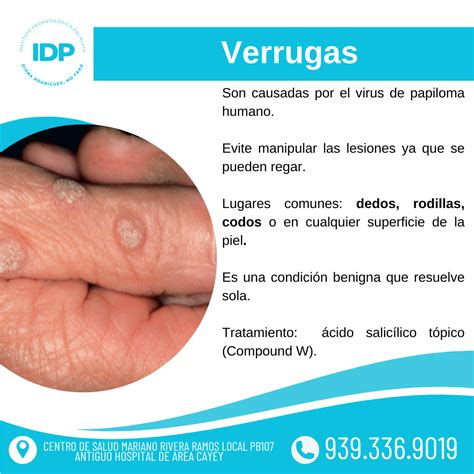
Las verrugas víricas faciales son pequeñas protuberancias en la piel causadas por el virus del papiloma humano (VPH). Estas verrugas pueden aparecer en cualquier parte del cuerpo, pero cuando ocurren en la cara, a menudo son motivo de preocupación estética para las personas afectadas. Pueden tener diferentes formas y tamaños, y aunque generalmente son inofensivas, es importante tratarlas correctamente para evitar su propagación.
¿Qué es el Virus del Papiloma Humano (VPH)?
El Virus del Papiloma Humano (VPH) es un grupo de virus que incluye más de 200 tipos diferentes. Es uno de los virus de transmisión sexual más comunes a nivel mundial.
Tipos de VPH: Algunos tipos de VPH pueden causar verrugas genitales, mientras que otros están asociados con diferentes tipos de cáncer, como el cáncer de cuello uterino, de ano, de garganta, de vagina y de pene.
Síntomas: En muchos casos, el VPH no presenta síntomas visibles, por lo que muchas personas infectadas no saben que lo están.
Prevención: La vacunación es una herramienta eficaz para prevenir las infecciones por los tipos de VPH que con más frecuencia causan cáncer y verrugas genitales. Se recomienda la vacunación en la adolescencia antes del inicio de la actividad sexual.
Diagnóstico: El VPH a menudo se diagnostica a través de un examen físico de las verrugas, si están presentes. Es importante recordar que una infección por VPH es muy común y, en la mayoría de los casos, no conduce a problemas de salud graves.
MÉDICO EXPLICA CÓMO ELIMINAR VERRUGAS EN CARA, CUELLO Y CUERPO: ¿EN CASA? | LO QUE NO SON VERRUGAS
Características de las Verrugas Víricas Faciales
Las verrugas víricas faciales se caracterizan por:
- Apariencia: Suelen ser pequeñas y elevadas.
- Textura: La textura de las verrugas víricas faciales varía. Suelen ser lisas, rugosas, planas o abultadas.
- Tamaño y cantidad: Las verrugas varían en tamaño, desde apenas perceptibles hasta varios milímetros de diámetro.
- Síntomas asociados: Generalmente, las verrugas víricas faciales no son dolorosas, pero pueden causar molestias o vergüenza debido a su ubicación visible.
- Crecimiento y cambios: Normalmente las verrugas víricas faciales crecen lentamente y cambian en apariencia con el tiempo.
Factores de Riesgo para el Desarrollo de Verrugas Víricas Faciales
Los factores de riesgo para el desarrollo de verrugas víricas faciales incluyen varios aspectos que pueden aumentar la probabilidad de infección y crecimiento de verrugas en la cara.
- Infección por VPH: Las verrugas son causadas por tipos específicos de VPH.
- Cortes o rasguños en la piel: La piel dañada es más vulnerable a la infección por VPH.
Es importante recordar que tener uno o más de estos factores de riesgo no garantiza que una persona desarrollará verrugas víricas faciales, pero sí aumenta las probabilidades.
Tipos de Verrugas Víricas
Las verrugas víricas se clasifican en varios tipos según su ubicación y características.
- Características: A menudo planas debido a la presión al caminar; pueden causar dolor.
Cada tipo de verruga es único en términos de apariencia y ubicación, y algunas son más propensas a causar incomodidad o dolor.
Prevención de las Verrugas Víricas Faciales
Prevenir las verrugas víricas faciales, causadas por ciertas cepas del VPH, implica adoptar medidas para reducir la exposición al virus y fortalecer las defensas del cuerpo.
- Fortalecer el sistema inmunológico: Mantén un estilo de vida saludable con una dieta equilibrada, ejercicio regular y suficiente descanso.
- Vacunación contra el VPH: La vacuna contra el VPH puede proteger contra las cepas más comunes del virus que causan verrugas y cánceres. Se recomienda la vacunación en la adolescencia antes del inicio de la actividad sexual.
Estas medidas de prevención no solo son efectivas contra las verrugas víricas faciales, sino también contra otros tipos de verrugas causadas por el VPH.

Tratamiento de las Verrugas Víricas Faciales
El tratamiento de las verrugas víricas faciales varía según el tamaño, la cantidad, la ubicación de las verrugas y las preferencias del paciente.
- Podofilox: Destruye el tejido de la verruga.
- Nitrógeno líquido: Se utiliza para congelar la verruga, causando que se forme una ampolla alrededor y debajo de ella.
Cada tratamiento tiene sus ventajas y desventajas, y la elección depende de varios factores, incluyendo la efectividad, el costo, los posibles efectos secundarios y las preferencias personales.
Es importante señalar que aunque las verrugas víricas faciales son generalmente inofensivas, la autoevaluación no siempre es suficiente para un diagnóstico correcto.
Preguntas Frecuentes sobre Verrugas Víricas Faciales
- ¿Cómo se contagian las verrugas víricas en la cara?: El contagio ocurre por contacto directo con una verruga o con objetos contaminados, como toallas, maquinillas de afeitar o manos infectadas. También puede producirse por autoinoculación, es decir, tocando una verruga en otra parte del cuerpo y luego tocando la cara. El virus puede penetrar a través de pequeñas lesiones o cortes en la piel.
- ¿Cómo se pueden tratar las verrugas víricas faciales?: Existen varios tratamientos disponibles, dependiendo del tipo de verruga, su localización y el estado de salud del paciente. Entre los métodos más usados están la crioterapia (congelación con nitrógeno líquido), la extirpación con láser, el tratamiento con ácido salicílico y el uso de medicamentos tópicos antivíricos. En algunos casos, el dermatólogo puede optar por la electrocoagulación o curetaje.
- ¿Es posible prevenir la aparición de verrugas víricas en la cara?: La prevención se basa principalmente en evitar el contacto con personas infectadas y no compartir objetos personales como toallas o cuchillas. También es recomendable mantener una buena higiene facial y evitar tocarse la cara con las manos sucias.
- ¿Las verrugas víricas desaparecen solas?: Sí, en muchos casos las verrugas víricas desaparecen por sí solas, ya que el sistema inmunológico puede acabar eliminando el virus con el tiempo. Este proceso puede tardar meses o incluso años, y durante ese tiempo pueden multiplicarse o contagiar otras zonas.
- ¿Las verrugas víricas faciales pueden dejar cicatrices?: Sí, algunos tratamientos para eliminar verrugas, como el láser o la extirpación quirúrgica, pueden dejar marcas o cicatrices, sobre todo si se realiza sin la técnica adecuada. También puede haber cicatrices si la persona se rasca o manipula la verruga.
- ¿Las verrugas víricas faciales son más comunes en alguna edad?: Sí, las verrugas víricas son más frecuentes en niños, adolescentes y adultos jóvenes, ya que sus sistemas inmunológicos aún están en desarrollo o tienen más contacto con entornos donde se propagan fácilmente, como escuelas o gimnasios.
- ¿Las verrugas víricas pueden reaparecer después del tratamiento?: Sí, incluso después de un tratamiento exitoso, existe la posibilidad de que reaparezcan. Esto ocurre porque el virus puede permanecer latente en el cuerpo, y si el sistema inmunológico no lo elimina completamente, pueden surgir nuevas verrugas en la misma zona o en otras partes.
- ¿Qué son las verrugas víricas faciales?: Las verrugas víricas faciales son lesiones cutáneas benignas causadas por ciertos tipos del virus del papiloma humano (VPH). Se manifiestan como pequeñas protuberancias de color carne, rugosas o lisas, y pueden aparecer en la frente, mejillas, párpados o mentón. Son contagiosas y más comunes en niños y personas con el sistema inmunitario debilitado.
- ¿Qué tipos de verrugas pueden aparecer en la cara?: Las más comunes en el rostro son las verrugas planas y las filiformes. Las planas son pequeñas, lisas y ligeramente elevadas, con forma redondeada y color carne o marrón claro, y suelen aparecer en grupos. Las filiformes tienen forma alargada y sobresalen como pequeñas ramitas, especialmente alrededor de ojos, nariz y boca.
- ¿Son peligrosas las verrugas víricas faciales?: En general, no representan un peligro grave para la salud, ya que son lesiones benignas. Sin embargo, pueden causar molestias, inflamación, picor o molestias estéticas, especialmente si crecen en zonas visibles como los párpados o labios. En personas inmunodeprimidas pueden volverse más persistentes y difíciles de tratar.
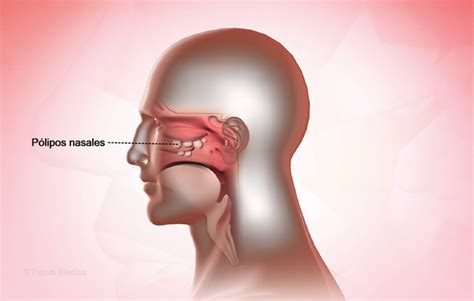
Pólipos Nasales: Otra Posible Causa de Problemas en la Fosa Nasal
Los pólipos nasales son pequeños cuerpos blandos que se desarrollan dentro de la nariz y los senos paranasales. Estos pólipos aparecen cuando la mucosa natural que está presente en estos lugares se hipertrofia excesivamente, crece y se llena de un líquido claro y espeso. Desde los senos paranasales, los pólipos se trasladan hacia el interior de la nariz, ocupando el techo y laterales de las fosas nasales.
La incidencia varía entre el 1 y el 5% de la población. La condición en la que se desarrolla el pólipo nasal es conocida como poliposis nasal. Asimismo, esta enfermedad es considerada como una forma especial de sinusitis, llamada sinusitis polipoidea. Los pólipos nasales pueden ser de muy pequeños a muy grandes. Es decir, en muchos casos, ni siquiera representan un problema que merezca la atención del paciente, mientras que en otros requieren de cirugía para evitar o solucionar la obstrucción de la vía aérea nasal.
Causas de los Pólipos Nasales
La medicina no tiene bien claras las razones por las cuales se originan los pólipos nasales, pero existen indicios sobre sus causas más probables.
Síntomas de los Pólipos Nasales
Los pólipos nasales de pequeño tamaño, como mencionábamos antes, generalmente no presentan síntomas, por lo que el paciente lleva una vida normal sin tener conocimiento acerca de la presencia de estos tumores. En muchos casos donde los pólipos nasales son lo suficientemente grandes como para causar obstrucciones en las vías de drenaje de los senos paranasales, es fácil para el paciente desarrollar una infección sinusal.
Asimismo, el paciente se ve obligado a respirar por la boca, pues la vía aérea nasal se encuentra obstruida.
Diagnóstico de los Pólipos Nasales
La tomografía axial computerizada, también conocida como TAC, es una imagen radiológica que da muchos detalles de los pólipos una vez se ha determinado su existencia. Un método un poco más intrusivo durante el diagnóstico es el cepillar la mucosa nasal para la obtención de células y posteriormente analizarlas en laboratorio.
Tratamiento de los Pólipos Nasales
Se entiende que el método más efectivo para tratar un caso de pólipos nasales es la extracción con cirugía. Durante las primeras etapas de desarrollo de un pólipo nasal, cuando su tamaño es pequeño aún, es posible hacerle desaparecer con un tratamiento de corticoides.
¿Qué son los pólipos nasales?
También conocida como poliposis nasal, se trata de una afección inflamatoria crónica, que provoca el crecimiento de pólipos, masas blanquecinas de tejido, translúcidas y similares a sacos -recuerdan a los granos de uva- en la mucosa de las fosas nasales o en los senos paranasales.
Estos son unas cavidades de aire situadas en los huesos del rostro que comunican con las fosas nasales, tal y como se explica en el contenido general de Cuidado de la nariz.
¿A quién afecta este problema?
Según los datos publicados en el proyecto Polina por la Sociedad Española de Alergia e Inmunología Clínica (SEAIC) y la Sociedad Española de Otorrinolaringología (SEORL), la prevalencia exacta de la poliposis nasal es desconocida, aunque se estima que oscila entre el 2%-4% de la población general.
El porcentaje es mayor en los hombres que en las mujeres -en algunos estudios se recoge una proporción de aproximadamente dos a uno- y aumenta con la edad, presentando un pico de incidencia entre la cuarta y quinta década de la vida.
También la prevalencia se incrementa en las personas que sufren rinosinusitis crónica. Con base en los datos de la American Academy of Allergy, Asthma & Immunology (AAAAI), una de cada cinco personas que sufren esta afección padece también pólipos nasales.
De hecho, según el proyecto Polina, de la SEORL y la SEAIC, los estudios más recientes parecen indicar que la poliposis nasal es un subtipo de rinosinusitis crónica con características propias, lo cual puede hacer necesario abordar y tratar esta enfermedad una manera específica.
¿Qué causa los pólipos?
No se conoce la causa exacta de esta enfermedad, pero los pólipos parecen crecer debido a la inflamación e irritación prolongadas de la nariz, y puede existir una predisposición genética para mantener ese estado inflamatorio de forma persistente.
Algunas teorías apuntan también a una participación bacteriana en la formación de los pólipos o la de algunas sustancias vaso activas que provocarían una inflamación de la capa bajo la mucosa nasal (edema submucoso).
También se ha hablado de factores de tipo mecánico, como que el flujo del aire en una fosa nasal estrechada condicione, junto a otros factores, un atrapamiento del moco.
Aunque se ha observado también la participación de un mecanismo inmunológico en la aparición de los pólipos nasales, en general, no se ha evidenciado una mayor proporción de poliposis nasal en personas alérgicas.
Tanto esta asociación entre alergia y poliposis como la verdadera causa que origina la poliposis nasal siguen investigándose.
Sí que podemos decir que algunas enfermedades están asociadas a una mayor frecuencia de pólipos nasales, como por ejemplo en asma, la hiperreactividad bronquial o la rinitis alérgica causada por hongos.
Así mismo, la fibrosis quística está asociada a los pólipos nasales. Estos son característicos de la edad adulta, por lo que, si se presentan en niños, se debe sospechar de la existencia de esta enfermedad respiratoria, que cursa con infecciones respiratorias graves.
Otro factor vinculado a la poliposis es la intolerancia a los AINE (antiinflamatorios no esteroideos) como la aspirina. Los pacientes que padecen esta intolerancia suelen presentar peor respuesta al tratamiento y mayor gravedad de los síntomas respiratorios.
¿Qué síntomas tiene la poliposis nasal?
Como hemos comentado, la poliposis nasal inflama la mucosa del interior de la nariz y los senos paranasales, lo cual puede originar los pólipos. Estos tienden a formarse en ambos lados de la cavidad nasal y son benignos; si se localizaran en un solo lado, habría que descartar un tumor maligno de las fosas o los senos.
La alteración del olfato es un síntoma de los pólipos en la nariz.
Si son de pequeño tamaño, pueden ser asintomáticos. En el caso de que sean grandes, pueden bloquear la cavidad o la vía aérea nasal, lo cual da lugar a molestos síntomas que se mantienen durante más de doce semanas.
Entre ellos, los más comunes son la obstrucción o congestión nasal, la pérdida del sentido del olfato (anosmia) o menor capacidad para oler (hiposmia), la secreción nasal excesiva -bien por los orificios nasales (rinorrea anterior) o por las aperturas nasales hacia la garganta (rinorrea posterior o goteo postnasal)-, la presión o dolor facial.
En ocasiones y con menor frecuencia, pueden encontrase dolores de cabeza y también puede haber estornudos o picor nasal.
¿Cómo se tratan los pólipos nasales?
Los corticoides constituyen la base del tratamiento para los pólipos nasales. En concreto, según el proyecto Polina, los corticoides tópicos intranasales han demostrado su eficacia tanto para la disminución del tamaño de los pólipos como para evitar que vuelvan a aparecer si se extirpan mediante cirugía.
También son capaces de reducir los síntomas de la poliposis y de las enfermedades asociadas como el asma. Además, se pueden usar de manera prolongada con seguridad.
También los tratamientos con corticoides orales pueden ayudar a reducir los pólipos nasales y a mejorar los síntomas, pero presentan mayor riesgo de efectos secundarios si se toman de forma prolongada o se dejan bruscamente. Por eso, la indicación y duración de esta opción habrá de sopesarse de forma personalizada y con un especialista médico.
Otras opciones de tratamiento farmacológico que pueden añadirse a los corticoides y tomarse a largo plazo son los antileucotrienos. Estos fármacos pueden ser especialmente recomendables para pacientes que sufran asma e intolerancia a los AINEs.
En caso de que esté diagnosticada, también será necesario tratar la rinitis alérgica. Para ello, se recurrirá a los antihistamínicos orales de segunda generación o de aplicación tópica en la nariz.
Cuando esté indicado en estos casos, también puede llevarse a cabo un tratamiento basado en la inmunoterapia con alérgenos.
Existen ciertos fármacos que el especialista valorará utilizar en pacientes graves, con asma coexistente y que no responden a otros tratamientos, así como algún otro medicamento que ha demostrado cierta eficacia para prevenir recurrencias en pacientes operados.
Si el resto de tratamientos no han sido efectivos y los pólipos siguen provocando molestias, puede ser necesaria una intervención quirúrgica para extirparlos. Según la SEORL y la SEAIC, la cirugía endoscópica de la nariz y los senos paranasales no ha demostrado ser más eficaz que el tratamiento médico, pero sí hay constancia de que aumenta de forma duradera la calidad de vida de los pacientes con poliposis nasal.
Igualmente, hay indicios sólidos de que mejora el asma en los pacientes que sufren ambas dolencias.
Tanto antes como después de la intervención quirúrgica, las fuentes anteriores recomiendan llevar a cabo lavados nasales, igual que como tratamiento concomitante al margen de la cirugía.
Tabla comparativa de tratamientos para pólipos nasales
| Tratamiento | Descripción | Eficacia | Efectos secundarios |
|---|---|---|---|
| Corticoides tópicos intranasales | Disminuyen el tamaño de los pólipos y evitan su reaparición | Alta | Irritación nasal, sangrado |
| Corticoides orales | Reducen los pólipos y mejoran los síntomas | Alta | Riesgo de efectos secundarios si se toman prolongadamente |
| Antileucotrienos | Recomendables para pacientes con asma e intolerancia a los AINEs | Moderada | Pocos efectos secundarios |
| Cirugía endoscópica | Extirpación de los pólipos | Variable | Riesgos quirúrgicos, posible recurrencia |