Las verrugas anogenitales, también conocidas como condilomas acuminados, son la infección de transmisión sexual más frecuente. Son lesiones benignas causadas por la infección del virus del papiloma humano (VPH).
VPH: ¿Se Puede Curar? Lo Que Debes Saber
Actualmente, se considera una de las infecciones de transmisión sexual más frecuentes. El 90% de los casos está causado por los tipos 6 y/o 11 del virus del papiloma humano (HPV). Los tipos de VPH causantes de estas lesiones se denominan de “bajo riesgo oncogénico”, es decir que no están relacionados con el cáncer.
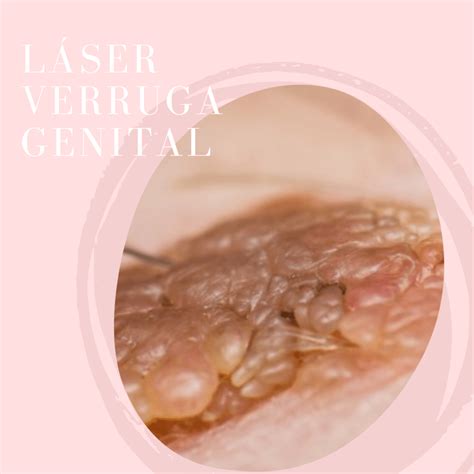
Ejemplo de verrugas genitales en el pene.
Sin embargo, hasta un tercio de las pacientes con condilomas tienen una co-infección por otros tipos de VPH de “alto riesgo oncogénico”. Estos tipos pueden identificarse comúnmente antes o al mismo tiempo que se detectan las verrugas anogenitales. Los tipos de VPH 16, 18, 31, 33 y 35 también se identifican ocasionalmente en verrugas anogenitales (generalmente como coinfecciones por VPH 6 y/o 11) y pueden estar asociados con focos de lesión intraepitelial escamosa de alto grado (HSIL), particularmente entre personas que tienen infección por VIH.
Forma de Presentación y Localización
La forma de presentación de los condilomas es muy variable. Frecuentemente, se observan verrugas o lesiones sobreelevadas de distinto tamaño (desde pocos milímetros a varios centímetros) con la superficie rugosa, adoptando una forma que recuerda a una coliflor o a una cresta de gallo. El número de lesiones también es muy variable, desde pocos elementos (son raras las lesiones únicas) a múltiples lesiones.
Dichas lesiones habitualmente afectan a la vulva (labios mayores, menores, clítoris, introito), pero también pueden observarse en la zona perianal o anal, así como en la vagina y cuello del útero. Existen muchas lesiones en el área genital que pueden manifestarse de forma similar a los condilomas.
Transmisión del VPH
La infección por el VPH se transmite mediante el contacto directo con la piel o las mucosas. La principal vía de transmisión es el coito vaginal o anal. No todas las infecciones VPH presentan lesiones visibles (infección subclínica). La aparición de condilomas no se produce inmediatamente después del contacto con el VPH. Otras vías menos frecuentes son el contacto digital-genital y oral-genital.
Prevención
El preservativo como método anticonceptivo de barrera es el más recomendable para prevenir la transmisión del VPH y los condilomas. Sin ninguna duda, el mejor método de prevención de la infección es la administración de vacunas frente al VPH. Concretamente, las vacunas que contienen los tipos de VPH 6 y 11.
Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
Diagnóstico
El diagnóstico de los condilomas se realiza habitualmente mediante la exploración física. En todas las pacientes con condilomas en genitales externos debe realizarse una evaluación completa de todo el tracto anogenital (vagina, cuello de útero, periné y región anal). El objetivo es descartar la existencia de condilomas en otras localizaciones del área genital así como de lesiones premalignas asociadas a la co-infección por otros virus de alto riesgo.
Tratamientos Actualizados para las Verrugas Genitales Masculinas
El objetivo del tratamiento es la eliminación de las verrugas y la mejora de los síntomas, si los hubiera. En la actualidad no se dispone de un tratamiento antivírico específico que cure la infección por el VPH. La infección por el VPH en el tracto anogenital tiende a ser multifocal e, independientemente de la modalidad terapéutica aplicada, las tasas de recidiva son elevadas (25-65%).
Las terapias disponibles para las verrugas anogenitales pueden reducir, pero probablemente no erradiquen, la infectividad del VPH. Si no se tratan, las verrugas anogenitales pueden resolverse espontáneamente, permanecer sin cambios o aumentar de tamaño o número. La elección del tratamiento depende del tamaño, el número y la localización de las verrugas así como de la preferencia del paciente.
Existen múltiples tratamientos para los condilomas acuminados. La autoaplicación de sustancias tópicas sobre las propias verrugas supone una ventaja y comodidad importantes para las pacientes. Estos tratamientos implican la extirpación o la destrucción de las lesiones con diferentes métodos. Pueden realizarse en la propia consulta o en el quirófano.
Tipos de Tratamientos
- Fármacos citotóxicos: Se aplican selectivamente sobre los condilomas a los que destruyen por contacto directo.
- Fármacos inmunomoduladores: Se aplican sobre las verrugas y áreas afectadas y actúan estimulando al sistema inmunitario para eliminar el VPH y las lesiones derivadas. Los principales son el imiquimod y las sinecatequinas.
Este tipo de tratamientos suele indicarse en condilomas de gran tamaño, muy extensos o que afectan múltiples áreas del tracto genital. El tratamiento de los condilomas difiere en las mujeres gestantes.
Tratamientos Tópicos
- Imiquimod: Es un agonista de los receptores TLR 7 y 8, activando la síntesis de citoquinas proinflamatorias como el interferón entre otros. Con cualquiera de las dos formulaciones el área de tratamiento debe lavarse con agua y jabón de 6 a 10 horas después de la aplicación.
- Podofilotoxina: Es un inhibidor clásico de la división celular en la metafase. La solución (Wartec®) o el gel de podofilotoxina (Podoxin®, Podofilox®) deben aplicarse a las verrugas anogenitales 2 veces al día durante 3 días, seguidos de 4 días sin tratamiento. Este ciclo se puede repetir, según sea necesario, hasta cuatro ciclos. Pueden aparecer reacciones inflamatorias leves como ardor leve a moderado o irritación local.
- Sinecatequinas: La pomada de sinecatequinas al 15 % (Veregen®) se debe aplicar 3 veces al día en una capa fina durante un máximo de 16 semanas (menos en caso de desaparición de las lesiones). El medicamento no debe lavarse después de su uso. Este medicamento no se recomienda para personas con infección por VIH, otras afecciones inmunodeprimidas o herpes genital porque no se ha evaluado la seguridad y eficacia de la terapia.
Tratamientos Quirúrgicos y Destructivos
- Crioterapia: Destruye las verrugas mediante citolisis inducida por frío. Es común el dolor durante y después de la aplicación del nitrógeno líquido. En ocasiones, tras una crioterapia intensa, pueden aparecer vesículas o ampollas.
- Terapia Quirúrgica: Tiene la ventaja de eliminar la mayoría de las verrugas en una sola visita, aunque es posible la recurrencia. Después de aplicar anestesia local, las verrugas anogenitales pueden destruirse físicamente mediante electrocauterio, o mediante escisión tangencial con un par de tijeras finas o un bisturí, con láser de CO2 o mediante curetaje. La hemostasia se puede lograr con una unidad de electrocauterización, en caso de que hiciera falta.
- TCA y BCA: Son agentes cáusticos que destruyen las verrugas mediante la coagulación química de las proteínas. Se debe aplicar una pequeña cantidad solo a las verrugas y dejar que se seque (se visualiza el frosting o escarcha blanca en el tejido aplicado) antes de que el paciente se siente o se ponga de pie.
Para pacientes con verrugas grandes o extensas, la terapia quirúrgica, incluido el láser de CO2, podría ser más beneficiosa; dicha terapia también podría ser útil para las verrugas intrauretrales, particularmente para aquellas personas cuyas verrugas no han respondido a otros tratamientos. Es muy importante una correcta ventilación en la sala donde se realiza la extirpación mediante electrocirugía y láser, ya que se ha descrito la vaporización de HPV durante el proceso de extirpación.
Efectos Secundarios de los Tratamientos
Todos los tratamientos pueden tener algún efecto secundario. Los agentes citotóxicos o inmunomoduladores con frecuencia provocan reacciones locales como dolor, inflamación y enrojecimiento de la zona y, a veces, incluso erosiones o úlceras. Los tratamientos quirúrgicos y destructivos pueden causar molestias locales y/o secuelas en función de la extensión y localización de las lesiones.
Estos efectos son mínimos en lesiones pequeñas especialmente si son tratadas con crioterapia o láser. Por el contrario, en caso de lesiones muy extensas o tratamientos múltiples existe un mayor riesgo de provocar defectos físicos y/o secuelas estéticas.
Curación y Recurrencia
La curación de los condilomas acuminados implica la desaparición de todas las lesiones. Incluso en estos casos, en el 20-30% de las pacientes, las lesiones reaparecen entre los 3-6 meses posteriores. La persistencia del VPH en la piel o mucosas de forma subclínica es con frecuencia la causa que explica la reaparición de nuevas lesiones tras el tratamiento.
Representación del VPH en hombres.
Tras el tratamiento y resolución de las lesiones se recomienda realizar visitas de control periódicas con el fin de diagnosticar la reaparición de las mismas.
Consideraciones Adicionales
- Las verrugas anogenitales generalmente responden dentro de los 3 meses de terapia.
- Las verrugas ubicadas en mucosas o en áreas intertriginosas responden mejor al tratamiento tópico.
- Podofilotoxina, podofilina y sinecatequinas no deben usarse durante el embarazo.
- Las verrugas anogenitales pueden proliferar y volverse friables durante el embarazo.
- El parto por cesárea está indicado para mujeres con verrugas anogenitales si la salida pélvica está obstruida o si el parto vaginal provocaría un sangrado excesivo.
- Las personas con infección por VIH o inmunosuprimidas tienen más probabilidades de desarrollar verrugas.
Informar a las Parejas
Las personas con verrugas genitales han de informar a sus parejas actuales que tienen verrugas genitales porque los tipos de VPH que causan las verrugas pueden transmitirse a las parejas. Se debe advertir a las parejas que es posible que ya tengan VPH a pesar de que no tengan signos visibles de verrugas; por lo tanto, no se recomienda la prueba de VPH de las parejas sexuales de personas con verrugas genitales. Las parejas pueden beneficiarse de un examen físico para detectar verrugas genitales y pruebas para otras ITS.
Virus del Papiloma Humano (VPH) en Hombres
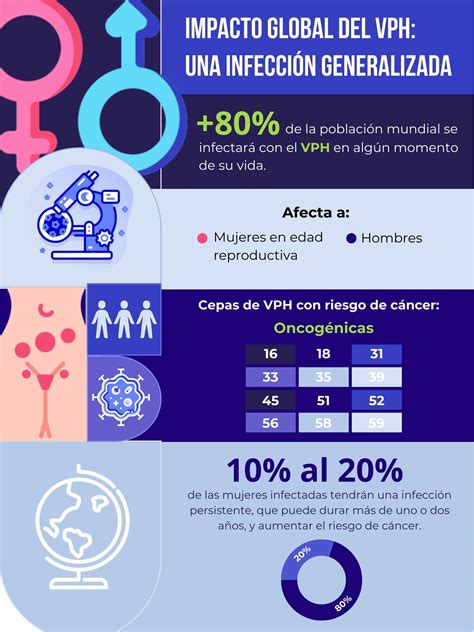
Más del 80% de las personas sexualmente activas se contagian con el Virus del Papiloma Humano (VPH) en algún momento de su vida. El VPH es la infección de transmisión sexual más frecuente.
¿Qué es el Virus del Papiloma Humano (VPH)?
El Virus del Papiloma Humano es la Infección de Transmisión Sexual (I.T.S.) más frecuente, se transmite mediante el contacto de la piel y mucosas. Existen más de 150 tipos distintos de VPH, y 40 de ellos se transmiten por contacto sexual (vaginal, oral o anal). Este virus puede infectar las áreas genitales, incluida la piel del pene, del escroto y el ano. También pueden infectar la boca y la garganta (oro-faringe).
Algunos tipos de virus de VPH pueden producir verrugas genitales y otros serotipos de VPH de alto riesgo pueden favorecer la aparición de cáncer de útero, de ano y de pene.
¿Qué tipos de VPH son los más peligrosos?
Los serotipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 66 se consideran de alto riesgo para favorecer el desarrollo de cáncer. En mujeres, los serotipos 16 y 18 son responsables del 70% de los cánceres de cuello de útero.
Los serotipos 6 y 11 pueden producir verrugas genitales que son benignas. En el laboratorio mediante pruebas de PCR podemos detectar si existe por infección del VPH y que serotipos provocan esta infección.
Tabla de Serotipos de VPH y Riesgos Asociados
| Serotipos de VPH | Riesgo Asociado |
|---|---|
| 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 | Alto riesgo de cáncer (cuello uterino, ano, pene) |
| 6, 11 | Verrugas genitales (bajo riesgo oncogénico) |
¿Cómo se contagia el virus del Papiloma Humano (VPH)?
El VPH se contagia más frecuentemente con el sexo vaginal o anal, pero también puede propagarse a través del contacto directo de la piel durante la relación sexual. El VPH en boca-garganta se transmite a través del sexo oral y de los besos profundos con lengua. El riesgo de transmisión aumenta conforme más parejas sexuales se tienen.
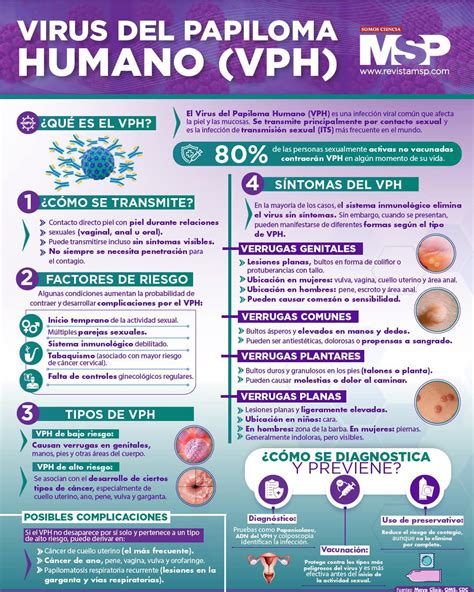
Infografía sobre la transmisión del VPH.
Los preservativos o condones reducen mucho la probabilidad de transmitir el VPH pero deben utilizarse desde el inicio de las relaciones sexuales y el VPH puede infectar zonas de la piel que no cubre el preservativo.
La mayoría de las infecciones por VPH son transitorias y suelen curarse espontáneamente, pero en ocasiones este virus puede permanecer inactivo durante un tiempo prolongado por lo que la detección puede evidenciarse años después de la infección.
El contagio por VPH es más frecuente en personas con:
- Inicio precoz de la relaciones sexuales
- Relaciones con múltiples parejas
- Relación con personas portadoras de VPH
- Tabaquismo
- Deficiencia del sistema inmune.
¿Cómo puedo prevenir la infección por VPH?
Disponemos de varias medidas para disminuir el riesgo de contagio:
- Los preservativos o condones (si se utilizan siempre que se tienen relaciones sexuales, desde el comienzo hasta el final) reducen mucho la probabilidad de contraer o transmitir el VPH. Pero el VPH puede infectar las zonas de la piel que no cubre el preservativo. No obstante, el preservativo ejerce un papel preventivo muy importante.
- Vacunas. La vacuna para el VPH es eficaz y segura. Puede proteger a hombres y a mujeres cuando se administra a las edades recomendadas. Es mucho más eficaz cuando se vacuna antes del inicio de las relaciones sexuales ya que la vacuna protege contra nuevas infecciones por VPH pero no cura las infecciones previas a la vacunación.
- Dejar de Fumar. El consumo de tabaco disminuye la capacidad del sistema inmune para eliminar la infección por VPH.
- Mejorar el sistema inmune. Podemos mejorar nuestras defensas mediante una alimentación saludable, tomando vitaminas y minerales, realizando ejercicio de forma regular reduciendo el estrés, etc.
¿Qué problemas puede producir el VPH en hombres?
La mayoría de los hombres que se infectan por VPH no presentan síntomas y la infección es transitoria. Debido a que el VPH, generalmente no produce síntomas, la mayoría de los hombres y mujeres pueden infectarse y transmitir el virus sin saberlo. Más del 90% de las infecciones por VPH en hombres son transitorias y se resuelven en el transcurso de los dos años posteriores a la infección, gracias a una respuesta del sistema inmunitario que elimina el virus.
Pero el VPH puede permanecer en estado latente y es capaz de reactivarse unos años después. La mujer y el hombre puede ser portadores asintomáticos y transmisores de la infección por contacto sexual.
La verrugas genitales (producidas por los tipos 6 y 11) pueden aparecer en el pene, la piel que recubre los testículos (escroto), la ingle, los muslos o en el ano y sus alrededores. Pueden ser únicas o múltiples y generalmente no duelen. Estas verrugas son benignas y pueden ser planas, elevadas, o en forma de coliflor (condilomas acuminados). Pueden aparecer semanas o meses después de la relación sexual con una persona infectada.
La infección por VPH no es cáncer, pero puede producir lesiones pre-malignas que favorezcan el desarrollo de un cáncer de útero. En mujeres, los serotipos 16 y 18 son los más peligrosos y son responsables del 70% de los cánceres de cuello de útero. Los serotipos (31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 66) ocasionan el 25-30% de dichos cánceres.
En hombres, la infección crónica por VPH, en raras ocasiones puede producir cáncer de pene o cáncer de ano.
Estudios recientes sugieren que el VPH es la causa del 90% de los cánceres de cuello de útero y de casi el 70% de los cánceres de vagina y vulva en mujeres.
Éstos trabajos recientes indican que en hombres, en el 60% de los cánceres de pene puede intervenir el VPH y en el 90% de los cánceres de ano (varones que tienen sexo anal).
El cáncer se desarrolla muy lentamente y puede diagnosticarse años o décadas después de que una persona se infecte.
En hombres y mujeres, los cánceres de la oro-faringe (lengua, amígdalas y parte posterior de la garganta) suelen ser causados por el tabaco y el alcohol. Pero, en estudios recientes se demuestra que en el 60 - 70% de los cánceres de oro-faringe puede intervenir serotipos de VPH de alto riesgo. Si considera que muchos cánceres de oro-faringe pueden estar causados por la combinación de tabaco, alcohol y VPH.
En la actualidad, no podemos saber si una persona infectada será capaz de matar el virus (90% en dos años) o si el VPH puede persistir y dar problemas de salud. Los varones con VIH o debilidad de su sistema inmune y los hombres que tienen relaciones anales receptivas tienen más probabilidades de padecer cáncer.
¿Existe alguna prueba para detectar el VPH en hombres?
En mujeres las pruebas para la detección del VPH y de las lesiones pre-malignas son muy fiables. En España se recomienda realizar la detección del VPH en mujeres mayores de 30-35 años en el primer cribado, o cuando la citología o la exploración detecten alteraciones.
En hombres no hay una prueba, universalmente aprobada, para detectar el virus del papiloma humano. Las nuevas técnicas de detección del VPH por técnicas de PCR son bastante fiables.
Actualmente en varones que presenten lesiones o que quieran saber si son portadores del VPH podemos realizar un hisopado de uretra, glande, piel del pene y de las zonas genitales. Esta muestra debe obtenerla un experto en I.T.S. y debe ser remitida a un laboratorio que realice técnicas de PCR (reacción en cadena de la polimerasa) para detectar la presencia del virus del papiloma humano de forma fiable y conocer de que serotipos de VPH es portador.
¿Tenemos tratamiento para el VPH en hombres?
No existe ningún tratamiento que cure el VPH. No obstante, es muy frecuente que la propia inmunidad pueda eliminar el virus. En más del 90% de los hombres, el VPH desaparece en menos de 2 años.
Es muy importante evitar el contagio por VPH. Queremos insistir en la importancia de utilizar el preservativo, no fumar y mejorar el sistema inmune.
Cuando existen verrugas genitales lo mejor es eliminarlas. Si solamente es una o dos puede intentarse un tratamiento médico para eliminarla. Cuando son múltiples, el tratamiento más eficaz es la extirpación de las verrugas con anestesia local.
Mi pareja tiene VPH ¿Cómo me afecta?
La infección por VPH es muy frecuente. Si ha tenido relaciones con una pareja portadora de VPH es probable que ya tenga el VPH.
Existen más de 150 serotipos de VPH y solamente 13 tipos son de alto riesgo (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 66) y tienen el potencial de producir displasia y cáncer de cuello de útero. Los serotipos 16 y 18 son responsables del 70% de estos cánceres. Los tipos 6 y 11 pueden producir verrugas pero no cáncer.
Los preservativos o condones (si se utilizan siempre que se tienen relaciones sexuales, desde el comienzo hasta el final) pueden reducir la probabilidad de contraer el VPH.
Si su pareja es portadora del VPH aconsejamos realizar un hisopado del pene para determinar mediante técnicas de PCR si esta infectado por VPH y en concreto de que serotipos es portador.
Su pareja debe realizarse las pruebas y controles que su especialista le indique. Los serotipos 16 y 18 son muy preocupantes porque pueden producir cáncer del cuello uterino en mujeres.
Mientras uno de los miembros de la pareja sea portador de un serotipo de alto riesgo deberían no mantener relaciones sexuales o utilizar preservativo de manera adecuada (la protección no es completa).
Algunos hombres acuden culpabilizados de ser portadores del VPH y ser responsables de la infección de la mujer. Les explico que el contagio por VPH es bidireccional (hombre-mujer, mujer-hombre) y que el VPH que tiene su pareja se lo ha podido transmitir él o cualquiera de las parejas que ha tenido previamente.
Ser portador de VPH no significa que el hombre o la mujer estén teniendo relaciones con otras personas. Tanto el hombre como la mujer se han podido contagiar de VPH muchos años antes con otras parejas.
¿Por qué mi pareja tiene VPH y yo NO?
Las parejas sexuales por lo general se transmiten el VPH entre sí. Existen varias causas que pueden explicar porqué en una pareja, solo uno de los dos tiene el VPH:
- Uno de ellos había sido vacunado.
- O bien, se contagio por VPH pero su sistema inmune lo eliminó.
Tengo verrugas genitales ¿Cómo afecta a mi pareja?
Las verrugas genitales son benignas y están producidas por los serotipos 6 y 11. Tener verrugas genitales puede ser una situación difícil, pero no son una amenaza para la salud del varón.
Las verrugas genitales se pueden transmitir fácilmente a la pareja con las relaciones sexuales. Debería evitar las relaciones hasta que las verrugas hayan sido eliminadas e informar a las parejas con las que haya mantenido relaciones sexuales.
Cuando existen verrugas genitales, lo mejor es eliminarlas.
Aconsejamos eliminar las verrugas y realizar un hisopado de uretra y grande para determinar si es portador de algún serotipo que pueda favorecer el desarrollo de cáncer de cuello de útero.
Los preservativos o condones (si se utilizan siempre que se tienen relaciones sexuales) pueden reducir la probabilidad de transmitir las verrugas genitales a su pareja. Pero el VPH puede afectar a zonas de la piel que no están cubiertas por el preservativo, por lo que la protección no es completa.
tags: #verruga #genital #masculina #tratamiento