Las verrugas genitales, también conocidas como condilomas acuminados, son lesiones benignas causadas por la infección del virus del papiloma humano (VPH). Se consideran una de las enfermedades de transmisión sexual más frecuentes, afectando especialmente a hombres y mujeres jóvenes, con una máxima incidencia entre los 25 y 29 años.

Más del 70% de la población mundial sexualmente activa tiene, al menos, un subtipo del virus del papiloma humano, VPH. La vacunación sistemática frente a los genotipos más frecuentes del virus ha permitido en parte reducir el riesgo de desarrollar verrugas genitales, pero todavía existen grupos de alto riesgo que pueden padecerlas.
¿Qué es el VPH y cómo se relaciona con las verrugas genitales?
El virus que causa las verrugas genitales se llama el Virus del Papiloma Humano (VPH). El VPH no se trata de un solo virus, sino de un grupo de más de 200 virus. Existen diversos tipos de VPH: los llamados de “bajo riesgo” son los que producen verrugas en distintas partes del cuerpo y los denominados de “alto riesgo” son los que pueden derivar en cáncer de cérvix, vulva o ano.
Existen tipos de VPH con predilección por las mucosas, causantes de las verrugas genitales o los condilomas acuminados. Hay personas que son «portadoras asintomáticas» del VPH. Hay portadores del virus que nunca desarrollaran las verrugas. Desde el momento del contagio hasta la aparición de las verrugas pueden pasar entre 6 semanas y 6 meses. Puede contagiar cualquier persona portadora del virus, con o sin verrugas.
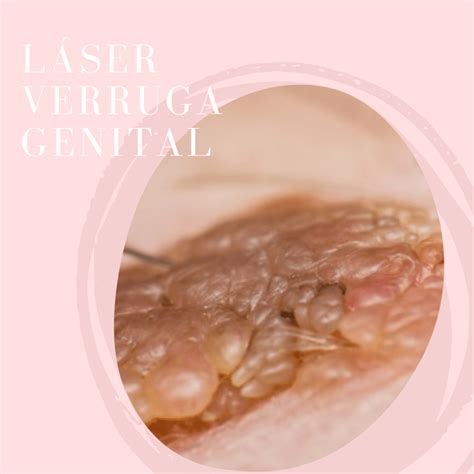
¿Cómo se contagian las verrugas genitales?
Las verrugas genitales se contagian fundamentalmente por contacto directo o a través de fluidos como el flujo vaginal. Se transmiten por contacto directo, de piel o mucosas, de una pareja a otra en el momento del coito anal o vaginal. Pueden afectar a cualquier zona del tracto genital inferior. Si aparecen en la infancia hay que descartar la posibilidad de abusos sexuales.
Aunque el riesgo de transmisión en el periodo perinatal o en el recién nacido es bajo, es importante tenerlo en cuenta. Se pueden transmitir dentro del útero (intrauterina), en el momento del parto (a través del canal del parto) o incluso después del parto (postnatal). Puede dar lugar a verrugas genitales y laríngeas en los bebés. No se considera la opción de cesárea a no ser que el canal del parto este obstruido por las verrugas o si existe riesgo de sangrado excesivo.
Factores de riesgo
- Tener un número elevado de parejas sexuales, a mayor número mayor riesgo.
- El inicio precoz de las relaciones sexuales por la probabilidad de tener más parejas.
- El consumo de tabaco ya que se ha visto un descenso de las células de Langerhans, de gran importancia en la respuesta inmune, en fumadores.
- La inmunosupresión, se ha observado una rápida proliferación en pacientes con VIH, así como en el embarazo ya que en esta etapa se produce una inmunosupresión fisiológica.
- No usar preservativos ya que se facilita la transmisión por contacto directo.
- Una baja educación sexual.
Síntomas de las verrugas genitales
Las verrugas genitales pueden no dar síntomas, o causar aumento de flujo vaginal, prurito genital o sangrado genital durante o después de mantener relaciones sexuales. Las verrugas genitales son lesiones que pueden presentar formas diferentes que van desde forma de pápula, de coliflor (acuminadas) o incluso más aplanadas. Su color varía desde el propio color de la piel a tonos más rojizos, marrones o incluso blanquecinos por la maceración.
Las localizaciones más frecuentes en mujer son los labios, clítoris, vagina y cuello uterino y en hombres en el glande, prepucio y cuerpo del pene. También pueden aparecer en otras zonas distintas a la zona intima como es la boca, faringe, el ojo o la cavidad nasal.
Síntomas según la localización:
- Mucosa cérvix y vagina: suelen ser asintomáticos y raramente ocasionan dolor, sensación de ardor o sangrado durante el coito.
- Zona vulvar: pueden presentar picor, ardor y sangrado ocasional.
- Ano: no suelen dar síntomas a menos que haya muchas o de gran tamaño que pueden hacer más difícil la higiene o las deposiciones.
VPH durante el embarazo ¿Cómo controlarlo?
VPH y embarazo
La infección por el VPH es más común durante el embarazo ya que el sistema inmunitario se debilita en las mujeres gestantes. Sin embargo, en la mayoría de mujeres no supondrá ninguna complicación. El embarazo puede provocar que aparezcan nuevas verrugas y que crezcan y se desarrollen rápidamente. Sin embargo, desaparecerán tras el parto ya que se observa que unas semanas después comienzan a desaparecer por sí solas.
Las mujeres que tienen antecedentes de verrugas genitales (condilomas) o pruebas de VPH positivas deberían hablarlo con el ginecólogo antes de quedar embarazadas para realizar un control durante toda la gestación. Existe una vacuna contra algunas variantes del virus del papiloma, pero la Comisión de Salud Pública del Sistema Nacional de Salud recomienda no vacunar a las mujeres ya embarazadas. La vacunación debería ser, por tanto, anterior al embarazo.
Contagio del VPH durante el parto
Es poco probable que el virus cause problemas en la gestación aunque existe un pequeño riesgo de que la madre pueda contagiar el virus al bebé durante el parto. El bebé puede tragar algunas células vaginales que contengan el virus del papiloma durante el parto y es posible que afecte a las cuerdas vocales del recién nacido. Lo más frecuente es que el organismo erradique el virus y que no tenga consecuencias.
Las mujeres que tienen el VPH pueden tener partos vaginales normales, pero aquellas que tengan una gran cantidad de verrugas que obstruyen la vagina pueden recurrir a un parto por cesárea.
Tratamientos para las verrugas genitales
Es necesario que los paute un médico y son distintos según las preferencias del paciente, la edad, su estado inmunitario, el lugar donde se localizan y el número de lesiones. En algunas ocasiones incluso se puede optar por no aplicar ningún tratamiento.
Tratamientos aplicados uno mismo:
- Inmunomoduladores como el imiquimod y sinecatequinas. Ambos pueden dar lugar a efectos adversos como enrojecimiento y erosión.
- Citotóxicos como la podofilotoxina que pueden presentar también efectos adversos locales sobre todo las dos primeras semanas de aplicación.
Tratamientos aplicados por el médico en la consulta:
- Crioterapia: se destruyen los tejidos aplicando nitrógeno liquido a baja temperatura.
Las pacientes sexualmente activas que resultan infectadas por el VPH suelen “eliminar” el virus por si solas. El uso de preservativos disminuye el riesgo, aunque no del todo. Las verrugas genitales pueden desaparecer sin tratamiento. El tratamiento médico consiste en la aplicación de una pomada que se aplica varias veces durante la semana.
El tratamiento de los condilomas difiere en las mujeres gestantes. Todos los tratamientos pueden tener algún efecto secundario. Los agentes citotóxicos o inmunomoduladores con frecuencia provocan reacciones locales como dolor, inflamación y enrojecimiento de la zona y, a veces, incluso erosiones o úlceras.
Los tratamientos quirúrgicos y destructivos pueden causar molestias locales y/o secuelas en función de la extensión y localización de las lesiones. Estos efectos son mínimos en lesiones pequeñas especialmente si son tratadas con crioterapia o láser. Por el contrario, en caso de lesiones muy extensas o tratamientos múltiples existe un mayor riesgo de provocar defectos físicos y/o secuelas estéticas.
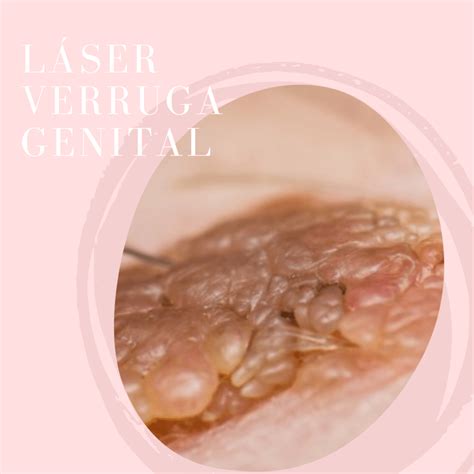
Prevención del VPH y las verrugas genitales
El preservativo como método anticonceptivo de barrera es el más recomendable para prevenir la transmisión del VPH y los condilomas. El mejor método de prevención de la infección es la administración de vacunas frente al VPH, concretamente, las vacunas que contienen los tipos de VPH 6 y 11. Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
Las tres vacunas contra el VPH más usadas son: Gardasil, Gardasil 9 y Cervarix. Todos estos previenen infecciones con los VPH de alto riesgo (tipos 16 y 18) que son responsables de aproximadamente el 70% de los cánceres cervicales. Además de estos dos tipos, Gardasil previene los tipos conocidos por causar el 90% de las verrugas genitales (tipos 6 y 11). El Gardasil 9 protege contra los mismos cuatro que Gardasil, más otros cinco VPH de alto riesgo (tipos 31, 33, 45, 52 y 58).
Condilomatosis genital y embarazo asociada a corioamnionitis
En los últimos años se ha observado un aumento considerable de la prevalencia de la infección por HPV, bien sea en su forma de presentación clínica como condilomas o en forma subclínica o asintomática. El embarazo favorece la aparición de condilomas en la región anogenital, fundamentalmente vulvoperineal. Durante el embarazo, las verrugas genitales crecen y se extienden considerablemente debido al aumento de vascularización y las condiciones de humedad, así como a la concentración de estrógenos y a una disminución de la inmunidad.
En relación con el tratamiento de la condilomatosis durante el embarazo es necesario tener en cuenta dos factores:
- Su dificultad, el tratamiento durante el embarazo es particularmente necesario por la sintomatología que producen los condilomas durante la gestación, pero está condicionado por la extensión de la condilomatosis y la posibilidad de que los distintos procedimientos terapéuticos puedan producir complicaciones. Sólo pueden tratarse los condilomas de localización vulvar y, ocasionalmente, algunos vaginales, sobre todo cuando el diagnóstico se produce durante el primer trimestre de la gestación, ya que la sobreactuación en estas condiciones puede provocar hemorragias, partos prematuros o rotura de membranas. Parece ser que uno de los mejores métodos de tratamiento es la vaporización con láser. Al mismo tiempo, es necesario tratar las infecciones concomitantes, de las cuales las más frecuentes son por hongos, tricomonas y vaginosis bacteriana.
- El diagnóstico histológico de displasia será el que marcará la necesidad de tratamiento posterior al parto. El 80% de las lesiones virales puras no asociadas a displasia regresarán después del parto; sin embargo, cuando se asocian a displasia aproximadamente el 47 % persistirán después del mismo.
El riesgo de transmisión vertical o de infección persistente en el RN es muy bajo. Existe controversia acerca de la posible génesis de papilomas laríngeos en los RN por contaminación en el canal del parto, aspiración de líquido amniótico e incluso también a través del semen por infección ascendente a partir de la madre. La mayoría de los autores consultados hablan de la rareza de la producción de papilomas laríngeos en el RN.

Tabla resumen: VPH y verrugas genitales
| Aspecto | Descripción |
|---|---|
| Causante | Virus del Papiloma Humano (VPH), tipos de bajo y alto riesgo |
| Transmisión | Contacto directo, relaciones sexuales (vaginal, anal, oral) |
| Síntomas | Verrugas en genitales, picazón, sangrado, flujo vaginal |
| Tratamiento | Tópicos (imiquimod, sinecatequinas), crioterapia, láser |
| Prevención | Vacunación, preservativos |
| Riesgo en embarazo | Posible transmisión al bebé, crecimiento de verrugas |
Autoría: Dra Sara Burillo Martínez. Dermatólogo en Zaragoza.