La dermatitis atópica (DA) es una enfermedad inflamatoria crónica y recurrente de la piel. Es una “forma de ser” de la piel que puede afectar a lactantes, niños o adultos. No contagiosa y de carácter hereditario. La DA es una dermatosis pruriginosa crónica caracterizada por múltiples exacerbaciones y remisiones que se manifiestan de distintas formas según la edad del paciente. La DA afecta aproximadamente del 5 al 20% de los niños del mundo. La prevalencia descrita en Estados Unidos es alrededor de un 17%. La mayor parte de las DA se inician antes de los 5 años de edad y últimos datos indican una leve mayor preponderancia en mujeres que en hombres (1,3:1).
En los pacientes con DA hay una tendencia a desarrollar otras condiciones alérgicas como eccema, asma y rinitis alérgica, lo que se denomina diátesis atópica, sin embargo, el fundamento fisiopatológico de esta asociación aún no ha sido aclarado y/o incluso es controversial. La DA es el resultado de interacciones genéticas, metabólicas, infecciosas, inmunes, neuroendocrinas y ambientales, por este motivo el manejo es complejo, multifactorial y las estrategias son hacia los distintos focos patológicos de cada caso en particular.
Epidemiología y Diagnóstico
La incidencia de la DA está aumentando y puede afectar cualquier raza y región geográfica, sin embargo, hay una mayor incidencia en áreas urbanas y países desarrollados, especialmente en Occidente. El diagnóstico de la DA es eminentemente clínico, a través de los rasgos clínicos característicos de la enfermedad.
El grupo de trabajo de la United Kingdom publicó los criterios para el diagnóstico de la DA, que incluyen los siguientes:
- Evidencias de prurito en el paciente o manifestado por uno de los padres.
- Tres o más de los siguientes puntos:
- Historia de dermitis en zona antecubital, poplítea, cuello, periocular y dorso de tobillos.
- Piel seca dentro del último año.
- Inicio de los síntomas entre el año y los 2 años de edad.
- Evidencia visible de dermatitis flexural, en niños menores de 4 años se considera el compromiso de mejillas, frente y zonas extensoras de extremidades.
Este grupo excluye los antecedentes de alergia originalmente propuestos por Hanifin y Rafka. Los test de Laboratorio incluidos los niveles de IgE no son usados en la evaluación de rutina de los pacientes con DA.
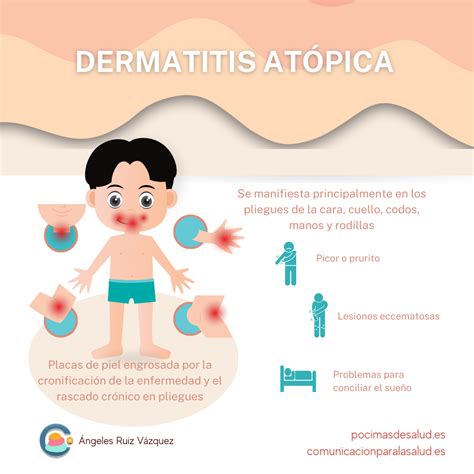
Clínica de la Dermatitis Atópica
La DA es una enfermedad muy pruriginosa y de curso crónico, que afecta principalmente niños con antecedentes de atopia familiar. El 60% de los casos se manifiesta en el primer año de vida y 85% antes de los 5 años y en más del 40% de los casos sanan antes de llegar a adultos. Existen 3 variedades clínicas según los grupos de edad en la DA:
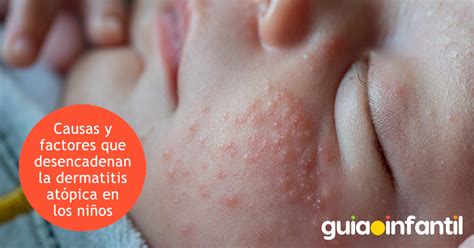
- Dermatitis atópica del lactante: Afecta niños desde el mes a los 2 años, caracterizada por una erupción tipo eczema pruriginosa, que afecta cara, cuero cabelludo y cuello. Lo más característico es el eritema en mejillas, con o sin microvesiculación, exudación, costras serosas o hemáticas y descamación final.
- Dermatitis atópica del niño: Esta etapa comprende desde la edad de 2 años hasta los 12 años. Corresponde a un continuo de la fase de lactante, o puede manifestarse de novo a esta edad. En esta edad las manifestaciones clínicas son diferentes, son menos exudativas y se caracterizan por placas liquenificadas en áreas flexurales, especialmente fosa antecubital y poplítea y el aspecto volar de muñecas, tobillos y cuello.
- Dermatitis atópica del adolescente-adulto: Esta etapa incluye los pacientes mayores de 12 años, que han sido atópicos desde la niñez o inician la enfermedad a esta edad. La dermatitis es más localizada y liquenificada y tiene una distribución similar a la de la fase infantil. El compromiso de manos y pies es frecuente.
En todas las etapas los casos severos pueden generalizarse llegando a la eritrodermia. La DA es una enfermedad que afecta la calidad de vida del niño y de sus familiares, principalmente en sus formas más severas.

Las manifestaciones clínicas y cutáneas de una diátesis atópica son muy frecuentes en los portadores de DA, pero por sí solos no hacen el diagnóstico de DA. Las manifestaciones son:
- Signos clínicos cutáneos no eczematosos:
- Xerosis o xerodermia: piel seca con descamación.
- Queratosis pilar: localizada en brazos y muslos o extensa hasta parte dorso de tronco.
- Ptiriasis alba: Placas hipopigmentadas asintomáticas de 2 a 3cm de diámetro, aspecto seco, ligeramente descamativas. Se localizan en mejillas, áreas extensoras de brazos y parte alta de dorso que se exacerban durante y después del verano.
- Línea de Dennie-Morgan. Pliegue infraorbitario presente en el 27% de los paciente.
- Pliegues cutáneos del cuello y aumento de las líneas palmares.
- Blanqueamiento retardado. 70% de los casos.
- Palidez facial y frialdad acral.
- Dermografismo blanco: 80% de los casos.
- Los síntomas y manifestaciones clínicas propios de la DA son:
- Prurito crónico: Es el síntoma principal de la enfermedad y es un criterio mayor de diagnóstico de la DA, si no está presente se cuestiona el diagnóstico de DA. Se define como sensación desagradable de la piel que provoca una respuesta de rascado.
- Fisuras infra-auriculares, retroauriculares e infranasales: Se presenta en el 98% de los casos severos. Se observa una fisuración sensible con eritema del pliegue afectado, con frecuencia se sobrein-fecta y es secundario al rascado y mal secado de la zona.
- Dermatitis de manos y pies: El 70% de los niños con DA tiene dermatitis palmoplantar, caracterizada por engrasamiento y sequedad de palmas y/o plantas con o sin compromiso del dorso de manos y pies.
- Liquen simple crónico: Áreas de liquenificación por rascado o fricción permanente secundaria a prurito. Se presenta principalmente en zonas de extensión en extremidades.
- Eczema del pezón: Es más frecuente en adolescentes de sexo femenino, se presenta como una dermitis muy pruriginosa y exudativa en ambos pezones, se describe hasta 20% de las pacientes.
- Queilitis: Especialmente de labio superior, usualmente restringida al borde del bermellón de los labios, pero puede extenderse a la zona perioral. Comienza durante la infancia y se presenta como labios secos y descamativos durante el invierno.
- Dermatitis de los párpados: Eritema y descamación que pueden evolucionar a liquenificación, generalmente bilateral. Si el rascado es muy intenso y continuo, pueden perderse cejas y pestañas.
Etiología de la Dermatitis Atópica
La dermatitis atópica es una enfermedad genética compleja que surge de la interacción entre genética y factores medio-ambientales. En relación a la genética, la enfermedad aparece en el contexto de 2 grupos mayores de genes: genes que codifican proteínas epidérmicas y estructurales y genes que codifican elementos importantes del sistema inmune.
La mutación más importante estaría en el gen de la filagrina, proteína que contribuye al citoesqueleto de la queratina, actuando como molde para el ensamblaje de la estructura córnea y además participa en la absorción de agua del estrato córneo. También existen alteraciones en los genes que codifican citoquinas Th2. Se ha establecido que si ambos padres tienes antecedentes de DA, el riesgo de desarrollar la enfermedad es cercano al 80%.
Inmunopatología
Actualmente se postula que el desarrollo de la DA ocurriría en 3 etapas:
- La primera manifestación de DA sería el resultado de la alteración de la barrera epidérmica determinada genéticamente.
- Posteriormente los pacientes se sensibilizarían a distintos alérgenos, lo cual se ve favorecido por la presencia de Staphylococus aureus.
- El grataje causaría daño tisular con exposición de proteínas estructurales, gatillando una respuesta auto-inmune mediada por IgE.
Aparentemente, la alteración de la barrera epidérmica sería uno de los aspectos centrales en la patogenia de la enfermedad, lo que lleva a una pérdida transepidérmica de agua. También se ha evidenciado disminución tanto de ácido linoleico como de ceramidas cutáneas, todo lo cual lleva a la existencia de piel seca, que es característica de los pacientes atópicos. Esta alteración de la barrera, sería requisito para la penetración de alérgenos ambientales y alimentarios.
Los alérgenos canalizan la respuesta inmune a la formación de linfocitos Th2, con la consiguiente liberación de citoquinas pro-inflamatorias (interleuquinas 4, 5 y 13). Actualmente se postula que la alteración en la inmunidad innata también juega un rol importante en la patogenia de la DA (la presencia de una barrera cutánea intacta es la primera línea de defensa del sistema inmune innato).
La piel posee receptores toll-like (TLR), que unen estructuras virales, bacterianas y fúngicas, induciendo la producción de defensinas y catelicidi-nas (péptidos antimicrobianos). En los pacientes con DA la inflamación iniciada por IL 4, 10 y 13 provocan down-regulation de estas sustancias, dificultando el manejo de las infecciones cutáneas. Por esta razón, la piel inflamada y la zona peri-lesional, está ampliamente colonizada por S. Aureus. Los pacientes portadores de DA severa producen IgE específica contra autoantígenos de proteínas de los queratinocitos y células endoteliales y también contra alérgenos bacterianos. Esta IgE elevada, se encuentra en el 80% de los niños con DA severa y 25% de los adultos y este fenómeno puede perpetuar la inflamación.
Histología
Las características histológicas varían de acuerdo a la etapa de la enfermedad:
- Lesiones agudas: espongiosis (edema intercelular en la epidermis) y un infiltrado perivascular de linfocitos, monocito-macrófagos, células dendríticas y escasos eosinófilos en la dermis.
- Lesiones subagudas y crónicas: hiperqueratosis y acantosis.
Tratamiento de la Dermatitis Atópica
El manejo efectivo de la dermatitis atópica comprende la educación de los pacientes y sus familias, el alivio de los síntomas y signos, la prevención y disminución del grado y frecuencia de los brotes, modificando el curso de la enfermedad y en lo posible, deteniendo la marcha atópica. Más que pensar en una posible monoterapia, se debe combinar una amplia gama de recursos que incluyen la educación, identificar y evitar factores desencadenantes, un excelente cuidado de la piel y tratamiento (medidas farmacológicas y no farmacológicas) orientadas a aliviar el prurito y reducir la inflamación.
El tratamiento debe ser personalizado para cada paciente, tomando en cuenta, la edad del paciente, la extensión y localización en el momento de presentación y el curso general de la enfermedad (incluyendo persistencia, frecuencia de los brotes, etc.). Para maximizar el efecto del tratamiento y el cumplimiento de las recomendaciones, es importante que los médicos logren comprender la ansiedad de los padres sobre la enfermedad y cualquier efecto adverso de los tratamientos disponibles.
Educación
La educación de los pacientes y su familiares comprende la primera intervención fundamental en el manejo de la DA y es crítica en términos de crear expectativas realistas basada en el conocimiento de la enfermedad como un trastorno crónico y complejo. Estudios han demostrado que los pacientes que reciben adecuada educación tienen una mejor calidad de vida, además de lograr mejores y más permanentes resultados.
Identificar y Evitar Factores Desencadenantes Específicos
Los desencadenantes varían entre los pacientes y se deben evitar cuando sea posible. El papel de los aeroalérgenos, como los ácaras del polvo y la caspa de los animales, no está claro. Aunque la supresión total de los aeroalergenos ambientales es imposible, se pueden tomar medidas para reducir la exposición a estos factores para los pacientes en quienes se sospecha que los aeroalérgenos podrían jugar un rol causal.
Las fundas de colchones, alfombras de pelo corto o piso flotante (sobre todo en los dormitorios), y no tenencia de mascotas productoras de caspa, pueden ser beneficiosos, sobre todo para los niños que tienen asma concomitante y/o rinitis. Preferir ropa holgada, de algodón. Evitar ropa oclusiva, sintética o de lana. Lavar con jabón blanco en barra y evitar uso de suavizantes. Evitar lugares muy secos o muy calurosos. Preferir ambientes con temperatura constante, entre 20-24°C y humedad de 45 a 55%. También el stress emocional. Todos los pacientes que se expongan a sustancias con una capacidad irritante importante podrán presentar un eccema de contacto ortoérgico. No se necesita un periodo de sensibilización.
En el eccema atópico infantil deberán descartarse posibles factores desencadenantes, como son los procesos infecciosos y ciertos alimentos. En la mayoría de los casos, cuando llega la pubertad el eccema atópico desaparece quedando únicamente sequedad cutánea, y en alguna ocasión otras manifestaciones de atopia -urticaria, rinitis alérgica, asma, etc.-. Por el contrario, el eccema alérgico de contacto aparecerá solamente en aquellos pacientes sensibilizados -alérgicos- a una sustancia concreta -alergeno-, que presentarán las lesiones cutáneas cada vez que se expongan a él. Es necesario un periodo de sensibilización previo -contacto con la sustancia problema- antes de desarrollar el eccema alérgico de contacto.
Dermatólogo explica los cuidados básicos para el control de la dermatitis atópica
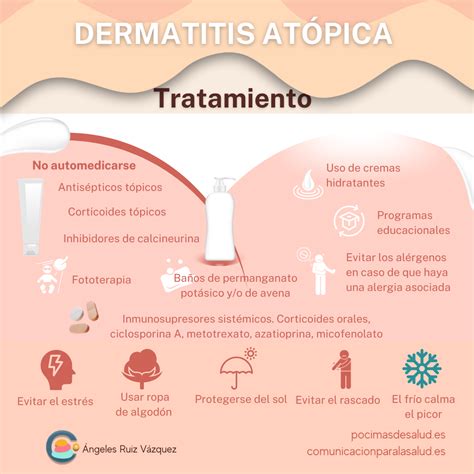
Tratamiento de Base: Restaurar la Barrera Cutánea
El objetivo del TRATAMIENTO DE BASE (siempre debemos hacerlo) es restaurar la barrera cutánea.
- Hidratación: La hidratación es la base del tratamiento (indispensable) para recuperar la piel. Reduce la frecuencia, duración e intensidad de los brotes. Aplicación diariamente, de manera extensa y frecuente (varias veces al día, al menos 2 veces al día, aunque la piel esté bien), realizando un suave masaje.
- Higiene diaria: Puede bañarse, si quiere, todos los días. Es recomendable baño o ducha de corta duración (5-10 minutos. idealmente inferior a 5 minutos), que puede ser diario, con agua templada (fresquita, alrededor de 30ºC, no utilizar agua caliente)
- Ambiente: Evitar calor excesivo y la sequedad ambiental. Mantener constante la temperatura y la humedad, evitando cambios bruscos de temperatura.
- Deporte: Se recomienda no limitar el ejercicio físico. Como el sudor puede causar picor es recomendable ducharse después de hacer deporte.
- Sol y playa: El paciente atípico puede bañarse en el mar o las piscinas, aunque en situaciones de brotes importante es preferible evitar los baños en mar o piscinas para evitar una mayor irritación por los desinfectantes o el cloro de las piscinas
Tratamiento del Brote
“La piel sana se hidrata, la piel enferma se trata”. A pesar de los cuidados antes mencionados (higiene adecuada y estricta hidratación), el niño puede tener fases de empeoramiento (brotes). Si aparecen eczemas, con piel inflamada hay que consultar al pediatra, hará falta el uso de medicamentos. El objetivo del tratamiento es suprimir la inflamación y mejorar la barrera cutánea.
- Corticoides tópicos: Los corticoides tópicos son el fármaco de primera elección debido a su poder antiiflamatoria. A uso más precoz - mejor pronóstico del brote. Sobre las zonas de piel afectada, sobre los eczemas. Durante períodos breves de tiempo, aunque días necesarios hasta que se vaya el eczema. Se aplicarán una o dos veces al día hasta resolución.
- Inmunomoduladores (inhibidores de la calcineurina): Son unas sustancias que bloquean la respuesta inmunitaria. Se usan cuando no se controla la dermatitis atópica con los corticoides o hay mucho riesgo de atrofia de la piel. Van muy bien en la cara en donde los corticoides pueden tener problemas.
- Antihistamínicos: fármacos que disminuyen el picor por el efecto sedante (vía diferente de la histamina), por vía oral. Usar si el niño tiene picor intenso, está irritable, se rasca mucho… Durante periodos cortos de tiempo y de forma intermitente.
- Otros:
- Corticoides orales: sólo se usan en casos de dermatitis extensas y graves.
- Antibióticos /antifúngicos en crema u orales: sólo si hay infección sobreañadida por rascado de los eczemas
- Baños con lejía. La lejía se ha demostrado que a concentraciones adecuadas no solo no es irritante, sino que tiene efecto antimicrobiano.
Cloro y Dermatitis Atópica
La dermatitis es un trastorno cutáneo crónico que se caracteriza por una piel seca, con presencia de eccema, inflamación de la piel, sarpullidos o enrojecimiento. La dermatitis puede dar lugar también a ampollas y descamación, según la gravedad. Sin ser el cloro el culpable directo de esta reacción en la piel, sí que puede ser uno de los agentes externos que provocan que se manifieste esta picazón, hinchazón y enrojecimiento cutáneo.
El prurito en las pieles con dermatitis atópicas suele ser más frecuente y significativo que en una piel normal. Por ello, deben evitarse las situaciones en las que se da la temperatura ambiental elevada, los ambientes secos, la calefacción en exceso, tejidos como la lana y, por supuesto, el rascado y frotamiento para intentar evitar las lesiones cutáneas. Y del mismo modo que el cloro afecta a las pieles normales, lo hace en mayor proporción en las que tienen dermatitis.
Es común que un brote se manifieste al salir de la piscina o después de darnos una ducha. La razón es la presencia de cloro y otros químicos que se quedan en nuestra piel y que favorecen esta reacción. En la piscina se trata de una reacción bastante habitual puesto que la cantidad de cloro para tratar el agua es mucho mayor que la del agua del grifo. Por ello, al salir de la piscina es recomendable pasar por las duchas habilitadas para ello para eliminar, en la medida de lo posible, parte de los restos de cloro de nuestra piel.
¿Cómo Eliminar el Cloro del Agua?
En los casos en los que el picor o la hinchazón de la dermatitis atópica se manifiesta al entrar en contacto con aguas tratadas con químicos una de las soluciones para acabar con el cloro es la instalación de un filtro de agua en la ducha. El agua de las piscinas suele ser rica en cloro. En caso de eczema, la piscina tiende a provocar hormigueos en la piel. Lo mismo ocurre con las piscinas de agua salada y el agua del mar.
Independientemente del tipo de piscina, el mero hecho de bañarse reseca la piel propensa al eczema y aumenta las molestias. Por otro lado, ir a la piscina cuando se sufre de eczema suele ser complicado a nivel psicológico. En bañador, ¡es difícil ocultar todas las placas de eczema! Otros nadadores pueden quedarse mirando las placas o, lo que es peor, pensar que se trata de una enfermedad contagiosa, cuando el eczema no es ni mucho menos contagioso.
Tanto el cloro, como los contaminantes introducidos en el agua por los propios bañistas (sudor, restos de cremas, perfumes, saliva, piel muerta, etc.) pueden ejercer un efecto irritante. La principal reacción de esta irritación es el eccema. En concreto suele tratarse de un eccema flexural, es decir, aparece en las zonas de la piel que tiene pliegues. Estas zonas de pliegues suelen ser detrás de las rodillas, delante del codo, en la zona de la ingle, en las axilas, en los pliegues del cuello o de los párpados, y en las mujeres también debajo del pecho.
La reacción no es igual en todas las partes del cuerpo, hay determinadas zonas más sensibles y proclives a sufrir estas irritaciones. La córnea de los ojos es una de las zonas especialmente sensible a los reactivos, por eso cuando se enrojece es otro signo muy visible de la irritación debida al cloro.
En cuanto a las lesiones cutáneas ocasionadas por el cloro, como los eccemas, pueden ser los antihistamínicos por vía oral para el picor. El especialista valorará la necesidad de aplicar corticoides o inmunomoduladores en función de la lesión.
Recomendaciones Finales
- Ducharse antes y después del baño.
- Usar lentes para nadar.