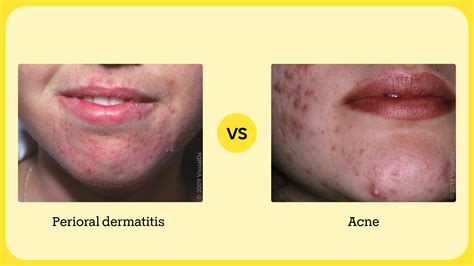
La dermatitis perioral o periorificial se manifiesta con un fondo de eritema (rojez) sobre el cual se agrupan pequeñas pápulas o pústulas (granitos rojos o con pus), acompañadas de una descamación variable. Típicamente, esta condición deja un pequeño margen sin lesiones alrededor de la boca, afectando el surco nasogeniano y pudiendo extenderse hasta la base de las aletas nasales y el mentón. En este artículo, exploraremos en detalle esta condición, su diagnóstico diferencial y las estrategias de tratamiento disponibles.
La dermatitis atópica (DA) es una enfermedad de la piel crónica o recidivante, de tipo inflamatorio y muy pruriginosa, con una expresión morfológica que varía con la edad del paciente, pero con un predominio de formas eczematosas. Aparece con más frecuencia en individuos con historia personal o familiar de enfermedades atópicas.
La atopia se puede definir como una tendencia a reaccionar de manera exagerada (producción de IgE, inflamación, prurito, broncoconstricción, etc.) frente a determinadas sustancias (alergénicas, irritantes, fármacos) y que se puede manifestar como distintas enfermedades (asma, rinoconjuntivitis alérgica, DA, urticaria, algunas formas de alergia gastrointestinal).
Afecta según las series hasta el 10% de la población o el 15-20% de los niños en el Reino Unido. La incidencia es mayor en mujeres (2/1) aunque en la infancia predomina en los varones, no existiendo diferencias raciales significativas. En el 60-70% de los pacientes se encuentran familiares de primer grado afectados.
Se produce en personas de todas las edades aunque es más común en niños (se trata de la enfermedad inflamatoria crónica más frecuente entre los niños de los países industrializados). El 50% se resuelve en la adolescencia y en los adultos puede persistir hasta en el 20% de los casos.
La causa sigue siendo desconocida, implicándose factores genéticos y una combinación de factores alérgicos (en el 80% de los pacientes se encuentran niveles elevados de IgE) y no alérgicos. Existen distintos factores que pueden influir en el desarrollo evolutivo de esta enfermedad. Muchos pacientes empeoran con los cambios bruscos de temperatura y en el periodo invernal.
Los habitantes de la ciudad y los que tienen determinadas profesiones (trabajos en ambientes húmedos, con irritantes químicos o mecánicos) parece que tienen mayor predisposición a padecerla. La labilidad emocional producida en algunas etapas del desarrollo, como en la pubertad y las infecciones virales o bacterianas favorecen la aparición de nuevos brotes.
Cursa en brotes de lesiones eczematosas, papulovesiculosas, exudativo-costrosas y papulosas muy pruriginosas que se entremezclan con signos de rascado y fenómenos de liquenificación. Clínicamente se puede clasificar en tres fases:
- Fase del lactante: Se inicia entre los 2 y 6 meses de vida, prolongándose hasta los 2 años. Se producen lesiones eritematosas y vesículo-exudativo-costrosas que aparecen en mejillas y cuero cabelludo aunque pueden extenderse al resto de la cara (casi siempre respetando el triángulo nasolabial) y posteriormente a tronco y caras extensoras de miembros.
- Fase infantil: Puede ser el progreso de la fase del lactante o comenzar de novo. Aparece entre los 2 y 10 años. Existe una sequedad cutánea marcada. Se produce prurito intenso con un gran componente de inquietud e hiperactividad. Las lesiones se producen con más frecuencia en las grandes flexuras (fosa antecubital, hueco poplíteo, pliegue de muñecas), la nuca y el dorso de las manos y los pies. Las lesiones de la cara suelen curar o hacerse menos intensas salvo alrededor de la boca.
- Fase del adulto: Menos del 10% de los pacientes debutan después de los 10 años. Remite a los 20 años el 80%. Característicamente, la piel seca es casi constante, sobre todo en invierno. Las localizaciones más frecuentes son la cara (frente, párpados, zona perioral), la nuca, el pecho, los hombros, las fosas antecubitales, los huecos poplíteos y el dorso de las manos.
El diagnóstico se basa principalmente en la clínica. No existen cambios microscópicos ni de laboratorio específicos de esta patología. En todas estas fases se pueden producir sobreinfecciones (por Staphylococcus aureus fundamentalmente, aunque también se dan numerosas infecciones virales asociadas, como el Molluscum contagiosum, la varicela, las verrugas vulgares, el eccema herpético). También son posibles la asociación con trastornos oculares (blefaritis, conjuntivitis) y la generalización de las lesiones (eritrodermia).
Se puede asociar a asma, rinitis, alteraciones gastrointestinales, queratoconjuntivitis atópica, cataratas subcapsulares, retraso en el crecimiento, alopecia areata, fenilcetonuria, etc.
Se debe realizar diagnóstico diferencial principalmente con la dermatitis seborreica (Tabla II), con dermatitis de contacto, eccema micótico o microbiano y fotodermatosis.
La dermatitis seborreica se localiza principalmente en la zona central de la cara, cuero cabelludo y zona retroauricular, existen antecedentes familiares de seborrea, no presentan prurito y tienen una buena respuesta al tratamiento.
La dermatitis de contacto provoca lesiones eccematosas y secas o muy exudativas y cursan con prurito a veces muy intenso, pero se asocian al contacto de una sustancia alergénica que provoca el cuadro clínico y se diagnostica mediante pruebas epicutáneas.
En las fotodermatosis existe el antecedente de la exposición al sol o la combinación de luz solar y determinadas sustancias fotoalérgicas.
Se debe realizar también diagnóstico diferencial con otras enfermedades, fundamentalmente sistémicas que cursan con prurito (cirrosis biliar primaria, insuficiencia renal crónica, leucemias, hiper o hipotiroidismo, diabetes mellitus, prurito senil, parasitosis,...).
CÓMO ELIMINAR GRANOS ALREDEDOR DE LA BOCA | DERMATITIS PERIORAL ¿POR QUÉ SALE? DIFERENCIA CON ACNÉ
Tratamiento No Farmacológico
Una vez diagnosticada la DA, es imprescindible informar al paciente y a su familia sobre el curso tórpido de la enfermedad. Una buena relación médico-paciente y una correcta información al inicio del diagnóstico puede favorecer un mejor control de los brotes y una mejor tolerancia de la enfermedad.
Si no realizamos este punto, no podremos evitar que los sucesivos brotes típicos de esta patología, generen situaciones de ansiedad y de preocupación, que pueden empeorar la percepción subjetiva de los síntomas.
Esta patología alterna periodos asintomáticos, con fases de actividad. Esto hace, que sea necesario enseñar al paciente a reconocer los factores agravantes, para que pueda establecer las medidas preventivas oportunas y de esta forma, intervenir activamente en el control de su enfermedad.
Estos pacientes tienden a tener la piel seca y áspera, provocando una necesidad imperiosa de rascarse. El objetivo fundamental del tratamiento de la DA es romper este ciclo picor-rascado. Las medidas tópicas para conseguir una piel hidratada y suave son clave en todas las fases del tratamiento. De igual modo es fundamental evitar ciertos irritantes (alimentos, ropa,...) y procurar mantener una correcta higiene cutánea.
Medidas Higiénicas
El baño diario debe ser corto, de 5 a 10 minutos y con agua templada. Para estos pacientes, existen en el mercado una gran variedad de jabones, con composiciones diferentes para poder usarlos en los momentos de mayor o menor exacerbación. Después del baño, el secado debe hacerse dando palmaditas, sin frotar porque puede irritarse la piel. A continuación debe aplicarse un tratamiento tópico, para nutrir el tegumento.
Para elegir el vehículo adecuado debe tenerse en cuenta la localización anatómica y el tipo de lesión predominante en cada momento. Se recomienda usar cremas y sustancias emolientes, que contengan urea del 5 al 15%, aunque su empleo debe evitarse en áreas exudativas.
Cuando existe predominio de zonas queratósicas y liquenificadas, se usa alquitrán y queratolíticos, aunque en la fase aguda de la enfermedad, su empleo no es aconsejable.
Con el empleo rutinario de estas medidas se consigue proteger la barrera cutánea, evitar la evaporación y mantener una buena hidratación, contrarrestando la tendencia a la sequedad que sufren estos pacientes.
Otra medida útil es mantener una limpieza cuidadosa de la cara, evitando productos que resequen en exceso. Para ello sería aconsejable seguir los siguientes consejos:
- Primero utilizar un aceite limpiador al agua (solución). Se aplica sobre la cara previamente húmeda, para que el aceite forme una "leche", que ayuda a arrastrar las impurezas. Después se debe aclarar con abundante agua y secar con una toallita.
- Se puede aplicar leche revitalizante limpiadora (emulsión leche), por la noche y después se elimina con un algodón empapado en tónico.
- Con una loción-tónico revitalizante, se empapa en un algodón y se elimina con él los restos de la leche limpiadora. Por la mañana basta una simple aplicación para refrescar la piel y prepararla para cremas de tratamiento.
En ocasiones son de utilidad lociones antipruginosas que contengan mentol, fenol o alcanfor para calmar el prurito, como Sartol loción® o la loción de calamina (calamina 8 g, óxido de zinc 8 g, glicerina 2 ml, magma de bentonita 25 ml, solución de hidróxido sódico en cápsula para 100 ml).
Medidas Generales
Consejos sobre la ropa
La ropa puede constituir por sí misma un irritante, o bien favorecer situaciones predisponentes de brotes (frío, calor, etc.). Hay que procurar vestir con ropa suelta y transpirable, y utilizar preferentemente prendas de hilo o con un contenido de algodón al 65% y poliéster al 35%. Los tejidos sintéticos como nylon o poliéster, la seda y los tejidos ásperos como lana virgen o lana shetland, son potencialmente irritantes.
Una alternativa para evitar el contacto estrecho de la piel con tejidos irritantes es el uso de camisetas de algodón. El calor y la sudoración son posibles desencadenantes de brotes de dermatitis, por lo que es aconsejable no vestir con excesiva ropa. También hay que evitar la ropa ajustada (utilizar ropa interior amplia, evitar medias en la mujer, ... ), y no usar colchones o almohadas de tipo goma-espuma, aunque estén recubiertos de plástico, por la deficiente transpiración que tienen.
Los vestidos se pueden lavar a máquina y utilizar incluso lejía, pero es necesario un buen aclarado. Es recomendable evitar el uso de suavizantes.
Evitar irritantes
Existen numerosos estímulos que provocan en el paciente reagudizaciones de su proceso. Por ello debemos evitar el acúmulo de polvo en el domicilio o en el lugar de trabajo. Se deben limpiar a fondo colchones, alfombras y moquetas. Siempre que se vaya a tener contacto con sustancias irritantes (disolventes, detergentes, barnices) hay que emplear guantes. Después se debe realizar un cuidadoso lavado de las manos con agua abundante, seguido de la aplicación de crema hidratante.
Dentro de lo posible, se debe evitar el contacto directo con animales que tengan mucho pelo o pluma. Las temperaturas ambientales superiores a 20 ºC, o los ambientes excesivamente secos generados por la calefacción, son potenciales precipitantes de brotes. Para contrarrestarlos se deben usar humidificadores y ventilar bien las habitaciones.
Cuando se vaya a tomar baños de piscina o de mar, hay que usar cremas hidratantes antes de la inmersión en el agua. Una vez terminado el baño, debe aclararse bien y aplicarse nuevamente cremas emolientes.
Consejos sobre alimentos
Los ácidos grasos esenciales forman un componente fundamental del cemento intercelular y aseguran a la piel cohesión y suavidad, manteniendo su hidratación. Sin embargo, un aporte dietético extra de ciertos ácidos grasos, no ha demostrado que produzca beneficios en la piel del atópico, por lo que no se puede recomendar una dieta determinada a estos pacientes.
Sí se ha comprobado que ciertos alimentos, como las fresas o el marisco, consumidos en grandes cantidades pueden desencadenar picor. Otros (tomate crudo, melocotón, limón, naranja, pomelo, kiwi), pueden causar irritaciones peribucales.
Determinadas bebidas excitantes como el café, el cacao y el alcohol deberían ser consumidas con precaución, porque pueden incrementan el picor.
Tratamiento Farmacológico
Tratamiento Tópico
- Antisépticos: Ayudan a prevenir la sobreinfección de las lesiones. Es clásico el uso de sulfato de cobre o de zinc al 1/1.000, y el permanganato potásico al 1/10.000 en zonas exudativas. También se recomienda el uso de la clorhexidina. Los derivados mercuriales y halogenados no deben ser utilizados, pues pueden provocar fenómenos de sensibilización.
- Antibióticos: Útiles en caso de sobreinfección. Pueden asociarse también a un corticoide tópico, ya que esta combinación potencia los efectos de estos últimos. Son útiles la eritromicina, la cloxacilina, la mupirocina y el ácido fusídico. Actualmente se discute el uso tópico de antibióticos como la gentamicina que, aunque han demostrado gran eficacia asociada a corticoides, favorecen la sensibilización a una administración posterior por vía sistémica.
- Corticoides: Al ser la DA, una patología que se inicia en la infancia, debe evitarse el uso prolongado de corticoides tópicos por los efectos secundarios que producen, como la atrofia cutánea y las estrías.
Es fundamental que el dermatólogo evalúe la necesidad de modificar factores causantes de la dermatitis perioral. El tratamiento de esta afección no siempre es sencillo y puede requerir diferentes enfoques, incluyendo tratamientos orales para su control. Incluso con un tratamiento adecuado, es importante tener paciencia, ya que las lesiones pueden tardar semanas en desaparecer.
En primer lugar el dermatólogo evalúa si hay factores causantes de dermatitis perioral que sea necesario modificar. La dermatitis perioral no siempre es sencilla de controlar: puede precisar distintos tratamientos y con frecuencia recurrir a tratamientos orales (pastillas) para controlarse. Incluso con un tratamiento correcto, debemos ser pacientes, ya que las lesiones pueden tardar semanas en desaparecer.
A continuación se presenta un resumen del tratamiento de la dermatitis perioral en atención primaria:
| Paso | Intervención recomendada | Duración |
|---|---|---|
| 1 | Retirar corticosteroides | Suspensión inmediata o progresiva según tolerancia Individualizado |
| 2 | Tratamiento tópico Metronidazol, clindamicina, pimecrolimus | 6-8 semanas |
| 3 | Antibióticos orales Doxiciclina, minociclina, eritromicina (casos moderados/severos) | 4-8 semanas |
| 4 | Cuidado de la piel Limpiadores suaves, evitar cosméticos irritantes | Continuo |
tags: #azithromycin #perioral #dermatitis