En los últimos años, la psoriasis ha ganado visibilidad debido al aumento de casos. Esta enfermedad inflamatoria crónica de la piel puede afectar también las articulaciones.
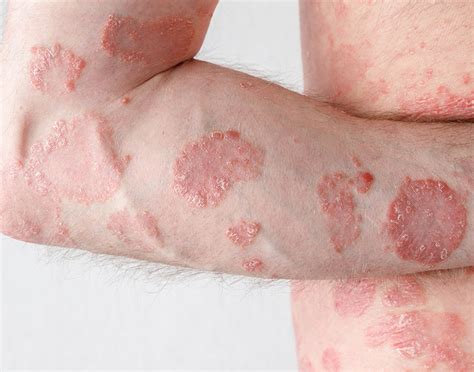
¿Qué es la Psoriasis?
La Academia Española de Dermatología y Venereología (AEDV) indica que la psoriasis "puede aparecer en cualquier parte de nuestro organismo incluidas mucosas y uñas", no obstante "suele hacerlo en aquellos lugares donde la piel está muy cerca del plano óseo, en zonas como codos, rodillas, cuero cabelludo, región sacra,...".
El Instituto Nacional de Artritis y Enfermedades Musculoesqueléticas de la Piel de Estados Unidos (NIAMS) especifica que la psoriasis "comienza en el sistema inmunitario, principalmente con un tipo de células blancas presentes en la sangre llamadas linfocitos T. Los linfocitos T ayudan a proteger el cuerpo contra infecciones y enfermedades. En la psoriasis, los linfocitos T se activan indebidamente, causando la activación de otras respuestas inmunitarias".
La gravedad de la psoriasis está relacionada con la edad a la que aparece. Suele ser más grave si aparece en los primeros años de vida e incluso está relacionada con la artritis psoriásica.
En España, la psoriasis afecta a alrededor de un 2% de población. Se trata de una enfermedad no contagiosa y no hereditaria, aunque "hay cierta predisposición genética para padecerla", como afirma la AEDV. Un tercio de los afectados tiene familiares directos con psoriasis.
Tipos de Psoriasis
La psoriasis presenta diversas formas clínicas, según la Sociedad Española de Reumatología (SER):
- Psoriasis vulgar (en placas): Es la más frecuente, caracterizada por placas escamosas, rojizas y bien delimitadas que suelen distribuirse de forma simétrica por el cuerpo.
- Psoriasis gutata: Más habitual en niños y adolescentes, se manifiesta con numerosas placas pequeñas en el tronco y extremidades.
- Psoriasis eritrodérmica: Enrojecimiento de la piel que afecta a más del 90% de la superficie corporal, a veces asociado a síntomas generales.
- Variantes pustulosas: Formación de pústulas visibles, como en la pustulosis palmoplantar.
- Psoriasis ungueal: Afecta a las uñas.
Causas y Factores de Riesgo
La psoriasis es una enfermedad inmunológica con un componente genético. La enfermedad comienza cuando los linfocitos T, un tipo de células blancas presentes en la sangre que ayudan a proteger el cuerpo contra las infecciones, se activan de manera indebida. Esto desencadena diversas respuestas inmunitarias, entre ellas, la proliferación y dilatación de los vasos sanguíneos de la piel y la proliferación de un tipo de células de la piel llamadas queratinocitos.
Aunque no es hereditaria, la predisposición genética es un factor importante. Otros factores de riesgo incluyen:
- Infecciones, como la faringitis por estreptococo.
- Estrés emocional o tensión psicológica.
- Tabaquismo.
Además, ciertos factores pueden provocar o empeorar un brote:
- Cambios climáticos que resecan la piel.
- Ciertos medicamentos (beta-bloqueantes, sales de litio).
- Golpes o traumatismos en la piel.
- Alimentación rica en ácido araquidónico (AA).
Síntomas de la Psoriasis
La principal lesión de la psoriasis son las placas o manchas rojas cubiertas de escamas blanquecinas. Estas placas pueden producir picor o dolor y suelen aparecer en codos, antebrazos, rodillas, la parte baja de la espalda, la cara, las palmas de las manos y las plantas de los pies, aunque depende de cada paciente y del tipo de psoriasis que padezca. También es frecuente que la enfermedad se manifieste en el cuero cabelludo y las uñas e, igualmente, puede aparecer en los genitales y dentro de la boca.
Diagnóstico y Tratamiento
El diagnóstico de la psoriasis es fundamentalmente clínico y debe realizarlo preferiblemente un experto en dermatología por visualización de las lesiones.
Aunque todos los tratamientos de la psoriasis son efectivos para la mayoría de los pacientes, ninguno lo es para todo el mundo, ya que la respuesta a cada tratamiento varía de una persona a otra. Solo excepcionalmente la psoriasis se cura de manera permanente, pero lo habitual es que sea recurrente y crónica.
El tratamiento, enfocado al control de los síntomas y la prevención de infecciones secundarias, depende de factores como la gravedad de la enfermedad, el tamaño de las placas, el tipo de psoriasis y la reacción del paciente ante ciertos tratamientos.
Tipos de Tratamiento
- Tratamiento tópico: Cremas, lociones, ungüentos y champús con corticoides, derivados de la vitamina D, retinoides tópicos, breas y alquitranes, ácido salicílico y urea.
- Fototerapia: Exposición a radiación ultravioleta UVB, ya sea natural o artificial.
- Tratamiento sistémico: Medicamentos como retinoides sistémicos o inmunosupresores.
- Terapia combinada: Combinación de tratamientos tópicos, fototerapia y sistémicos.
Según la Sociedad Española de Farmacia Familiar y Comunitaria (SEFAC), "la terapia tópica, la aplicada directamente sobre la piel, es la más indicada en los casos leves-moderados". De manera reciente, el Grupo de Psoriasis de la AEDV y la SEFAC han lanzado la primera guía de manejo de la psoriasis que se distribuye en las farmacias españolas.
🔴 TRATAMIENTO para la PSORIASIS ¿Tiene CURA? | Te lo EXPLICO TODO @drapilarochoa - Dermatologa
10 Consejos para Controlar la Psoriasis
Aunque la psoriasis rara vez se cura definitivamente, adoptar ciertos hábitos puede ayudar a prevenir o mejorar los brotes:
- Cuida tu alimentación: Mantén un peso adecuado, consume productos vegetales y fuentes de ácidos grasos omega 3.
- Mantén una higiene diaria y cuidada: Dúchate diariamente con agua tibia y utiliza sustancias emolientes.
- Presta atención a tus manos y pies: Recorta bien las uñas y usa calzado cómodo.
- Utiliza cosméticos adecuados: Opta por productos con un pH ligeramente ácido y evita geles y champús agresivos.
- Pelos fuera: Utiliza métodos suaves para afeitarte y depilarte, y aplica cremas emolientes.
- No huyas del sol: Exponte al sol con precaución, utilizando fotoprotección.
- Dale una oportunidad a los balnearios y la playa: La estancia en balnearios y la playa puede ser beneficiosa.
- Lactancia sí, pero con precauciones: Informa a tu médico sobre los medicamentos que tomas si estás amamantando.
- Intenta quitarle hierro al asunto: No te obsesiones con la enfermedad y fomenta el contacto físico con tus hijos.
- ¡Atención a los tratamientos médicos!: Para que dichos cuidados sean efectivos, es importante seguirlos de forma estricta.
Impacto Emocional y Social
Aunque a priori pueda parecer un problema menor, la psoriasis produce, además de molestias físicas, un fuerte impacto emocional que repercute profundamente en la calidad de vida de quien la padece, llegando a producir depresión, ansiedad y dificultando sus relaciones sociales y laborales. Sin contar con la asociación que guarda con otras patologías como la artritis psoriásica, la diabetes tipo 2, el hígado graso y algunas enfermedades cardiovasculares.
Los síntomas asociados a las lesiones de psoriasis, como el picor o el escozor, la visibilidad de estas lesiones y su impacto en la relación con los demás, las incomodidades y efectos adversos asociados a algunos tratamientos, y un largo etcétera de complicaciones íntimamente relacionadas con esta enfermedad, hacen que las personas con psoriasis estén en mayor riesgo de sufrir problemas psicológicos y sociales.
Los familiares y parejas de los pacientes pueden beneficiarse de ser informados sobre el proceso de la enfermedad, el tratamiento y el pronóstico. De este modo se evitan preocupaciones e incertidumbres innecesarias entre los convivientes de los pacientes, y se les facilita su labor de acompañamiento y ayuda al paciente.
Tratamientos Adicionales
Algunos tratamientos específicos incluyen:
- Cremas para la psoriasis, como Cumlaude Xeralaude.
- Champús para tratar la psoriasis, como Zincation Plus.
- Tratamientos tópicos con corticoides, inmunomoduladores, derivados de la vitamina C como los retinoides.
- Fototerapia.
Aprender a convivir con la enfermedad y saber cuidarla es uno de los primeros tratamientos que puede realizar el paciente. El autocuidado y la salud general podrán reducir muchos de los síntomas para evitar los brotes.

Consideraciones Adicionales
Los pacientes con Artritis Psoriásica en edad fértil, tanto en el caso de mujeres como en el de hombres, deben ser informados de los posibles efectos que los tratamientos pueden tener con relación al embarazo. Hay algunos fármacos que no se pueden tomar durante el embarazo, ya que pueden resultar perjudiciales para el futuro bebé, como es el caso del Metotrexato y la Leflunomida. En cuanto a las terapias biológicas, algunas de ellas no se recomiendan durante la lactancia ni el embarazo, especialmente durante el tercer trimestre.
El tema de la vacunación está en continuo estudio. Las principales vacunas son la del neumococo, la gripe y la del virus de la hepatitis B (VHB), aunque existen otras vacunaciones consideradas alternativas, como la del virus del papiloma humano o la del Herpes Zoster en mayores de 60 años.
La Psoriasis provoca problemas en el ámbito sexual en casi la mitad de los pacientes, independientemente de dónde se localice la enfermedad, entre otras razones porque las lesiones cutáneas en las zonas genitales pueden perjudicar a las relaciones sexuales. Además, la Psoriasis a menudo disminuye la autoestima del paciente y, en consecuencia, influye en su actitud frente a las relaciones íntimas de pareja. En el caso de la Artritis Psoriásica, se añade el dolor crónico, la fatiga y el cansancio.
Según el tipo de trabajo, la intensidad y la actividad de la Artritis Psoriásica, esta enfermedad puede ser motivo de baja laboral transitoria mientras se espera que mejore con el tratamiento. La Artritis Psoriásica puede producir una repercusión negativa para el paciente en el trabajo, dificultando su capacidad de llevarlo a cabo.