Hoy, con motivo del Día Mundial de la Dermatitis Atópica, te contamos todo lo que necesitas saber sobre esta enfermedad de la piel. La dermatitis atópica (DA) es la enfermedad cutánea crónica más frecuente en la infancia, se presenta como eccema y cursa a brotes. Su prevalencia ha experimentado un aumento progresivo en las últimas décadas.

La dermatitis atópica infantil es un problema de salud pública en los países desarrollados, con cifras de prevalencia entre el 10 y el 20%. Dentro de un mismo país, las cifras son más altas en las zonas urbanas y en las poblaciones con mayor nivel de vida. Es, fundamentalmente, una enfermedad propia de la infancia y disminuye su prevalencia e intensidad con la edad. En el 60% de los pacientes, se inicia en el primer año de vida, fundamentalmente en los primeros seis meses, en el 85% en los primeros 5 años y sólo un 10% inician la enfermedad después de los 7 años.
¿Qué es la Dermatitis Atópica?
La dermatitis atópica es una enfermedad inflamatoria crónica que cursa en brotes que se caracterizan por una piel seca y zonas de enrojecimiento y picor (eccemas). La dermatitis atópica es una enfermedad cutánea inflamatoria crónica y recurrente de la piel, de mecanismo inmunológico, en la que, como consecuencia de reacciones de hipersensibilidad a antígenos variados (alimentos, neumoalergenos, proteínas bacterianas), en niños genéticamente predispuestos, se liberan una serie de factores inflamatorios que producen en la piel lesiones de eccema. La dermatitis atópica o eccema atópico es una enfermedad inflamatoria de la piel, no contagiosa y de carácter hereditario, asociada a una piel seca y fácilmente irritable.
Se manifiesta con lesiones que provocan un picor intenso y puede afectar a cualquier parte del cuerpo. En el 85% de los casos los primeros síntomas de la dermatitis atópica aparecen entre 0-5 años. En el 60% de los casos aparecen antes de 1 año.

Causas de la Dermatitis Atópica
Las causas de la dermatitis atópica son genéticas, hereditarias y ambientales. La asociación familiar de la dermatitis atópica, el elevado nivel de concordancia entre gemelos univitelinos y la asociación con asma y rinitis alérgicas indican una importante implicación de las alteraciones genéticas en su patogenia. Más de la mitad de los niños que tienen piel atópica tienen un progenitor que también la padece.
La incidencia de dermatitis atópica está aumentando en los últimos años, sobre todo en los países desarrollados, en los que están aumentando también todas las enfermedades atópicas. En ellos tenemos cifras de prevalencia por encima del 15%; mientras que, en países en vías de desarrollo, están por debajo del 5%.
Se ha implicado un grupo de genes localizados en el cromosoma 5q31-33, que regulan la producción de interleuquinas de la vía Th2, como son: IL-3, 4, 5 y 13, así como el GM-CSF. Asimismo, se han asociado polimorfismos en el gen SPINK5 en el eccema atópico, así como mutaciones en el gen de la filagrina, implicado en la ictiosis vulgar y con elevada frecuencia de portadores en la población europea.
Estas mutaciones dan lugar a alteraciones de la barrera cutánea, con microfisuras, pérdida de agua transepidérmica y alteración del pH cutáneo, que facilitarán la penetración a su través de irritantes ambientales, alergenos (ácaros, alimentos, pólenes), que sensibilizarán, y patógenos como Staphylococcus aureus. Todos estos factores conducen a una infiltración celular de la dermis y a la inflamación permanente de la piel, con un desequilibrio inicialmente de linfocitos TH2, secretores de interleucinas que producirán IgE frente a los alergenos y proteínas (Staphylococcus) y en una fase tardía con respuesta TH1 y fenómenos de autoinmunidad.
Además, la piel atópica sufre una sequedad constante que se debe a una alteración del contenido en lípidos (grasas) que se encuentra entre las células de la piel. Los bebés con piel atópica tienen una piel delicada y seca que se irrita con facilidad. Si la piel está roja, caliente e irritada hablamos de eczema atópico.
Factores de Riesgo
Existen diversos factores que predisponen a padecer dermatitis atópica:
- Genéticos o hereditarios: El riesgo aumenta si en la familia existe alguna persona que la padezca.
- La edad: El 60% de los pacientes se inicia en el primer año de vida.
- El estilo de vida occidentalizado: Mayor prevalencia en países desarrollados.
- Vivir en ciudades o climas secos.
✦ Piel ATÓPICA (o eccema) en BEBÉS y NIÑOS. Cuidados y tratamiento del brote de dermatitis atópica
Síntomas de la Dermatitis Atópica
Las lesiones elementales de la dermatitis atópica son: eccema, caracterizado por zonas de eritema, edema, vesiculación, exudación y costras; prurigo, constituido por pequeñas pápulas con vesícula en su cúspide, que desaparece rápidamente con el rascado, siendo sustituida por una pequeña costra; y liquenificación, con placas mal delimitadas, engrosadas, recorridas por surcos que delimitan áreas romboidales brillantes.
Las distintas fases pueden coexistir o sucederse en el tiempo. Todo ello sobre una piel seca. Los síntomas comunes incluyen picazón intensa, sequedad extrema de la piel, inflamación, lesiones eccematosas y enrojecimiento.
La distribución de la dermatitis es característica y varía según se trate de un lactante, un niño o un adulto:
- Lactantes: Comienzan a partir del segundo mes, con un exantema eritematoso, con gran componente exudativo que forma costras y se localiza en mejillas, frente y pliegues auriculares, respetando el triángulo nasolabial. Se extiende al cuero cabelludo, la parte anterior del tronco y superficies de extensión de las extremidades de forma simétrica con placas eccematosas. El área del pañal suele estar indemne.
- Niños (2 a 12 años): Característicamente, afecta a los pliegues antecubitales y poplíteos. El gran prurito que presentan da lugar a liquenificación crónica cutánea y fácil sobreinfección bacteriana (impétigo), vírica (moluscum) o fúngica. Otras localizaciones típicas son caderas, muñecas, pliegue auricular, párpados, región peribucal, queilitis, manos, dedos; es típica la pulpitis pruriginosa y en la planta de los pies. Los rebrotes son habituales en otoño y primavera.
- Adolescentes y adultos: Las lesiones papulosas y de liquenificación predominan en esta fase sobre una base de intensa xerosis. Representan los signos de sospecha de la dermatitis atópica, tales como piel seca, pequeñas fisuraciones en el pliegue del lóbulo de la oreja, de los dedos de manos y pies, enrojecimiento y descamación del dorso de los dedos de los pies o las boqueras.

Diagnóstico de la Dermatitis Atópica
No hay ninguna prueba específica cuyo resultado permita hacer un diagnóstico de dermatitis atópica. No existe ninguna prueba específica para diagnosticar la dermatitis atópica. Generalmente, se realiza una exploración física y un estudio de la historia clínica y de los antecedentes familiares. El médico observará la erupción y hará preguntas sobre los síntomas, la salud del niño hasta la fecha y sus antecedentes médicos familiares.
Para la valoración de la extensión y gravedad de las lesiones, utilizamos el índice SCORAD (Severity Scoring of Atopic Dermatitis) propuesto por el Consensus Report of the European Task Force on atopic dermatitis. En la revisión de Charman y Williams, sobre los diferentes métodos de medida de la gravedad de la dermatitis atópica, evaluando su grado de validez, fiabilidad, sensibilidad al cambio y aceptación, solamente el SCORAD cumplió todos estos requisitos.
Es posible que el paciente sea remitido al dermatólogo o al alergólogo, con el fin de practicarle pruebas de alergia. Esta medida es especialmente recomendable para pacientes con lesiones graves que no mejoran, aquellos que presentan síntomas alérgicos asociados (alergia a alimentos o asma alérgica) o los que tienen antecedentes de estas afecciones en familiares cercanos.
Diagnóstico Diferencial
Es importante distinguir la dermatitis atópica de otras afecciones cutáneas, tales como:
- Dermatitis seborreica: Suele ser más precoz, localizada en el cuero cabelludo (costra láctea), cejas y pliegues inguinales. Presenta descamación importante y exudado sebáceo, amarillento. Afecta el área del pañal y pliegues.
- Dermatitis de contacto: Puede coexistir con la dermatitis atópica, pero la vemos en niños normales expuestos a irritantes, como la orina, la saliva, las heces, o algunos detergentes.
- Escabiosis: Lesiones con surco y vesícula, intenso prurito de predominio nocturno.
- Dermatitis herpetiforme: Es una erupción vesiculosa muy pruriginosa, que se distribuye de forma simétrica en las superficies de extensión y en la zona lumbar.
- Dermatitis alérgica de contacto: Se limitan al área de contacto con el material alergénico.
- Psoriasis: Lesiones descamativas en placas, localizadas en codos, rodillas, cuero cabelludo y, clásicamente, en las uñas.
Tratamiento de la Dermatitis Atópica
El objetivo del tratamiento de la dermatitis atópica es sanar la piel y prevenir los brotes. El eccema no se puede curar. Pero su tratamiento puede ayudar a aliviar los síntomas. Este tratamiento debe individualizarse identificando y reduciendo los efectos que causan la dermatitis (alérgenos, infecciones e irritantes). Según la Asociación de Familiares y Pacientes de Dermatitis Atópica (ADEA), de forma general y de acuerdo a la gravedad de la dolencia, el tratamiento consiste en las siguientes medidas:
- Cuadros leves: Cuidados generales de la piel relativos a su hidratación y a prevenir la irritación.
- Cuadros moderados o con picor intenso: A las medidas anteriores, se añade la administración de un antiinflamatorio -generalmente un corticoide- en crema o pomada (por vía tópica) y un antihistamínico por vía oral.
- Cuadros intensos, muy extensos y rebeldes al escalón previo: En este caso, se recurre a los corticoides por vía oral. Han de administrarse durante periodos de tiempo breves y a las menores dosis posibles.
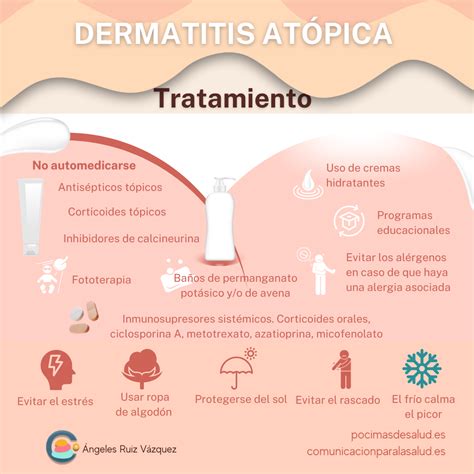
Otras alternativas son el tratamiento con luz ultravioleta o el uso de inmunosupresores como la ciclosporina por vía oral, a los que se puede recurrir si los ciclos de corticoides se repiten en exceso o no pueden realizarse.
El médico recomendará distintos tipos de tratamientos en función de la gravedad de los síntomas, la edad del niño y la ubicación de la erupción. Algunos de sus tratamientos son "tópicos", o aplicados sobre la piel.
Tratamientos Tópicos
- Hidratantes tópicos: La piel se debe hidratar a menudo (idealmente dos o tres veces al día). El mejor momento para hidratar la piel es después de bañarse o ducharse, con la piel secada a toquecitos y con suavidad. Las pomadas (como la vaselina) y las cremas son lo mejor porque contienen mucho aceite.
- Corticosteroides tópicos: Estos también se llaman cortisona o cremas o pomadas de esteroides. Ayudan a aliviar la inflamación de la piel. Es importante no usar un corticosteroide tópico que le hayan recetado a otra persona.
- Inhibidores de la calcineurina: Tacrolimus y pimecrolimus.
Cuidados Generales y Medidas Preventivas
Además, el paciente y sus familiares deben tratar de tomar nota de qué factores o estímulos mejoran o empeoran la enfermedad y llevar un estilo de vida adecuado, alejado de los desencadenantes de los brotes.
La implicación y comprensión de las familias y pacientes de que la DA es una enfermedad crónica que va a mejorar con la edad pero, sobre todo, con sus cuidados diarios, es fundamental para una mejor evolución y calidad de vida. Hay que estar atentos a sentimientos de vergüenza, rechazo, irritabilidad, falta de concentración, tanto por la enfermedad como por los tratamientos. Los factores que más influyen en la calidad de vida son el prurito y los trastornos del sueño. Para las familias representa, además de una carga de trabajo, cambios en el estilo de vida y una sobrecarga económica.
Como norma general, hay que evitar el calor excesivo en casa y, sobre todo, en el dormitorio y mantener un nivel de humedad moderada-alta. La ropa en contacto con la piel debe ser de algodón, amplia y blanca, evitando lana y fibras sintéticas. Hay que quitar las etiquetas interiores de la ropa. La ropa se lavará con un detergente suave, sin lejía ni suavizante.
Actualmente, se recomienda el baño/ducha diario de unos cinco minutos de duración, con agua tibia a unos 33º y jabones de pH ácido sin detergente. Si hay lesiones muy secas, los aceites de baño o baños en avena coloidal un par de veces en semana, además de limpiar la piel, facilitan la posterior hidratación. No hay que frotar con esponja. Secaremos con toques suaves, sin frotar. Con la piel aún húmeda y de forma rápida, hidrataremos la piel con una crema emoliente, podemos optar por la vaselina.
Hay que insistir en que la crema hay que aplicarla de forma habitual dos veces al día, pudiendo reducirse si hay una mejora, pero reintroduciendo crema emoliente y tratamiento con corticoides o immunomoduladores precozmente para conseguir un control rápido de la inflamación si hay un brote.
10 Consejos para Controlar la Dermatitis Atópica
- Mantén limpia tu piel.
- Hidrátate con frecuencia.
- Controla el sudor.
- Apuesta por los tejidos naturales.
- Elimina los picantes y los excitantes de tu dieta.
- Evita los alérgenos e irritantes que más te afecten.
- Evita la sequedad ambiental.
- Toma el sol, pero sin riesgos.
- Aprende a relajarte.
- Registra cuándo te rascas.
Cuándo Deberías Llamar al Médico
Los niños y los adolescentes con eccema son proclives a las infecciones cutáneas. A muchos niños, el eccema les empieza a mejorar en torno a los 5 o 6 años de edad. A veces, les desaparece por completo. A otros niños, les puede volver a empezar cuando inician la pubertad.
Cualquier duda relacionada con la salud y con el estado del bebé debe ser consultada a su médico. Para confirmar el diagnóstico y el tratamiento específico, cuando la irritación persiste o se agudiza, si aparecen signos de infección o en caso de síntomas severos o generalizados.