El trasplante capilar se ha establecido como una solución efectiva para combatir la alopecia en pacientes que anhelan recuperar su cabello. Sin embargo, en la mayoría de los casos es imperativo abordar cuidadosamente las afecciones dermatológicas subyacentes antes de emprender un trasplante capilar.
Dos de estas afecciones, la dermatitis seborreica y el liquen plano, merecen una atención especial en el contexto de este procedimiento, ya que su correcto diagnóstico puede tener un impacto determinante en el éxito de la intervención quirúrgica. La diferenciación entre estas dos entidades es esencial, ya que el liquen plano se presenta como un desafío que puede afectar significativamente la supervivencia de los folículos trasplantados debido a la inflamación y el daño que produce a los folículos pilosos del cuero cabelludo.
Por otro lado, la dermatitis seborreica, aunque muy común, tiende a tener un impacto poco o nada perjudicial en la supervivencia de los injertos capilares en el contexto de un trasplante capilar. En este artículo, examinaremos la importancia del diagnóstico diferencial entre la dermatitis seborreica y el liquen plano, destacando su relevancia en la práctica de la tricología capilar.
El trasplante capilar, también conocido comúnmente como trasplante de cabello o implante capilar, abarca un conjunto de técnicas avanzadas médico-quirúrgicas encaminadas a restaurar el pelo y su densidad en las zonas donde se ha perdido. Para ello, se emplea el pelo del propio paciente, obteniéndose así resultados más naturales.

✨👍🏻IMPLANTE CAPILAR CON LA TÉCNICA DHI SOLUCIÓN DEFINITIVA A LA CALVICIE / DR. EDWIN LAZO👨🏻⚕️
Dermatitis Seborreica
La dermatitis seborreica es una afección cutánea común caracterizada por la inflamación crónica del cuero cabelludo y otras áreas de piel que poseen una alta densidad de glándulas sebáceas. Aunque su etiología no se conoce completamente, existen factores genéticos, cambios en la microbiota cutánea y en la actividad de la levadura Malassezia que son considerados contribuyentes clave.
Etiología y Patogénesis
La dermatitis seborreica se relaciona con la actividad de la levadura Malassezia que coloniza la piel de la persona afectada. En personas susceptibles, esta levadura desencadena una respuesta inflamatoria que conduce a la producción de escamas, enrojecimiento y picor. La predisposición genética desempeña un papel importante en la susceptibilidad a esta afección.
Manifestaciones Clínicas
La dermatitis seborreica en el cuero cabelludo causa escamas de aspecto grasoso, con áreas eritematosas y prurito, que cada paciente refiere de diferente intensidad. Sin embargo, también pueden afectarse otras áreas como la cara, los pabellones auriculares, la región pectoral y la espalda. Las lesiones típicas incluyen placas eritematosas con escamas amarillentas o blanquecinas. La afección tiende a ser crónica, con períodos de exacerbación y remisión.
Diagnóstico
El diagnóstico de la dermatitis seborreica se basa principalmente en la presentación clínica característica. La dermatoscopia puede ser útil para observar un patrón puntiforme y homogéneo en el cuero cabelludo (Figura 1). Además, la histología revela hallazgos adicionales, para o hiperqueratosis, espongiosis y células inflamatorias en la epidermis.

Figura 1. Dermatitis seborreica. Se observan las escamas amarillentas sobre el cuero cabelludo.
Liquen Plano
El liquen plano es una afección inflamatoria de la piel y las membranas mucosas que tiene un perfil etiológico y clínico distinto en comparación con la dermatitis seborreica.
Etiología y Patogénesis
El liquen plano se considera una enfermedad autoinmune. Se cree que es el resultado de una respuesta inmunológica anormal que lleva a la inflamación y destrucción de las células de la piel y las mucosas. Aunque la causa exacta no se ha esclarecido por completo, se han asociado factores autoinmunes y genéticos con su desarrollo.
Manifestaciones Clínicas
El liquen plano cutáneo se caracteriza por la presencia de pápulas planas y pequeñas que pueden ser rojas o violáceas (Figura 2). Estas lesiones suelen ser pruriginosas y pueden aparecer en la piel y las membranas mucosas, incluyendo la cavidad oral. El liquen plano del cuero cabelludo se manifiesta con eritema y descamación perifolicular. A diferencia de la dermatitis seborreica, el liquen plano no se presenta con escamas grasosas.
Diagnóstico
El diagnóstico del liquen plano se basa en la presentación clínica y en la realización de una biopsia cutánea. La histología desempeña un papel crucial en su diagnóstico, ya que en ocasiones las manifestaciones clínicas que sugieren la afección pueden no reflejarse en los cambios histológicos, lo que descarta el diagnóstico. Por otro lado, en ausencia de clínica clara, la biopsia puede identificar y confirmar el diagnóstico de liquen plano. Histológicamente, el liquen plano se caracteriza por una degeneración basal de las células, inflamación en la dermis con presencia de un infiltrado linfocitario y células de Civatte, queratinocitos basales que se transforman en cuerpos coloides eosinófilos por apoptosis prematura. La dermatoscopia del liquen plano a menudo muestra estructuras en forma de malla y líneas finas.
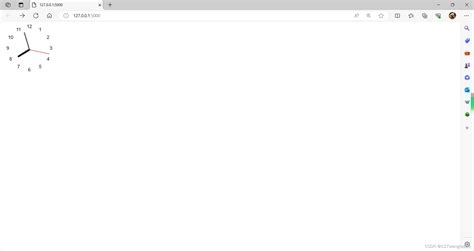
Figura 2. Liquen plano observado con dermatoscopio.
Diferenciación entre Dermatitis Seborreica y Liquen Plano
A pesar de algunas similitudes en la presentación clínica, existen diferencias clave que permiten diferenciar la dermatitis seborreica y el liquen plano:
- Escamas y grasa: La dermatitis seborreica se asocia con escamas grasosas en el cuero cabelludo, siendo esta una descamación difusa, mientras que el liquen plano se asocia a una descamación perifolicular.
- Color de las lesiones: El liquen plano suele presentar pápulas rojas o violáceas, mientras que la dermatitis seborreica se manifiesta como placas eritematosas con escamas blancas o amarillentas.
- Histología: La histología revela diferencias, como se ha comentado anteriormente, en los patrones de lesiones entre ambas afecciones, lo que proporciona una base para el diagnóstico diferencial.
Tratamiento de la Dermatitis Seborreica y el Liquen Plano
El tratamiento de la dermatitis seborreica se basa en enfoques tópicos, como champús y lociones que contienen antifúngicos y/o antiinflamatorios. El cuidado regular y una buena higiene capilar son fundamentales.
En el caso del liquen plano, el tratamiento puede incluir corticosteroides o inmunomoduladores tópicos, siendo bastante frecuente recurrir a terapias sistémicas con corticoides orales y/o inmunosupresores sistémicos. El manejo del liquen plano a menudo requiere un enfoque multidisciplinario debido a su potencial para afectar las mucosas.
Trasplante Capilar en Pacientes con Liquen Plano
El liquen plano, por su condición de enfermedad autoinmune, presenta desafíos particulares en el contexto del trasplante capilar. La inflamación y destrucción de las células de la piel y las mucosas asociadas pueden comprometer la supervivencia de los folículos trasplantados, afectando adversamente los resultados a largo plazo y, en consecuencia, los resultados del trasplante capilar pueden ser inconsistentes. La inflamación perifolicular característica del liquen plano contribuye a una tasa de supervivencia menor de los folículos trasplantados en comparación con pacientes sin esta afección. Estos hallazgos sugieren que la presencia de liquen plano debe ser cuidadosamente evaluada antes de considerar un trasplante capilar, ya que puede comprometer la eficacia y el resultado estético del procedimiento.
La identificación de la fase activa o inactiva de la enfermedad es crucial, ya que la actividad inflamatoria puede variar a lo largo del tiempo. La indicación de trasplante capilar en un paciente con liquen en el cuero cabelludo dependerá de la evaluación individual realizada, en la que se tendrá en cuenta la confirmación de respuesta positiva al tratamiento pautado y la estabilidad de la enfermedad, requiriendo para proceder al trasplante de un periodo prolongado de inactividad. Se debe informar al paciente sobre las limitaciones y riesgos particulares que el trasplante capilar supone en presencia de liquen plano.
No hay que olvidar que la alopecia frontal fibrosante (Figura 3), constituye un desafío importante en cuanto a su tratamiento y estabilización.
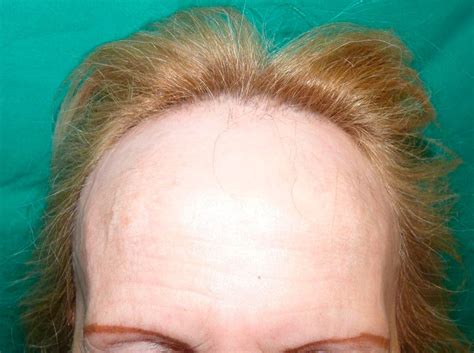
Figura 3. Liquen plano en su variante de alopecia frontal fibrosante.
También, debe informarse sobre su recurrencia, que podrá comprometer la supervivencia de los folículos trasplantados, y discutir alternativas de tratamiento que minimicen los riesgos y maximicen los resultados estéticos. El éxito a largo plazo del trasplante capilar en pacientes con liquen plano está influenciado por la estabilidad de la enfermedad y la respuesta al tratamiento, siendo obligado un seguimiento continuo postrasplante para detectar signos tempranos de reactivación.
Otros factores a considerar para el éxito de un injerto capilar
Lógicamente, a la hora de analizar cómo pueden ser los resultados de un injerto capilar existen diferentes factores. En primer lugar, el estado de salud del paciente puede llegar a jugar un gran papel. Sobre todo, en aquellos casos en que el paciente no se encuentra en buen estado de salud, o tiene determinada condición médica.
Por ejemplo, ciertas enfermedades crónicas pueden afectar al cuero cabelludo. Es el caso de enfermedades autoinmunes, dermatológicas y otras. Como ejemplos concretos podemos citar el lupus, la psoriasis o la dermatitis seborreica. Algunas afecciones pueden influir en el riego sanguíneo periférico, como ocurre con la diabetes mellitus o la esclarodermia. Esto, por supuesto puede afectar al resultado del procedimiento.
En algunos casos, la causa de la alopecia del paciente podría haber sido mal diagnosticada. Por ejemplo, una alopecia areata difusa puede parecer una alopecia androgénica desde el punto de vista estético. Y sin embargo, su tratamiento no requiere trasplante capilar. Es por ese motivo, que el diagnóstico de la alopecia y la indicación del trasplante deben hacerse por médicos especializados.
Uno de los factores que más negativamente puede influir en los resultados de un injerto capilar es el tabaquismo. Entre otras cosas, el consumo de tabaco puede disminuir la circulación periférica entre un 9 y 55%. Al reducir la circulación, el tabaco aumenta el riesgo de mala cicatrización del implante.
Recién trasplantados, los folículos capilares necesitan de un buen riego sanguíneo para arraigar y crecer en la zona injertada. Si la circulación periférica está comprometida en un alto porcentaje, parte del cabello injertado podría caerse por falta de riego. Por ese motivo, en Clínica Arencibia recomendamos dejar de fumar como mínimo dos semanas antes de la cirugía y no fumar al menos otras dos semanas después del implante.
El objetivo: facilitar en lo posible una mejor cicatrización del implante y el crecimiento del cabello sano. Sabemos que es difícil, pero como médicos, podemos brindar a nuestros pacientes apoyo para lograr este objetivo, con vistas a que su procedimiento de trasplante capilar tenga los mejores resultados posibles.
Algunos medicamentos pueden influir en la evolución del trasplante: su médico le explicará cómo proceder en estos casos. Al consultar nuestro problema de alopecia con vistas a valorar el trasplante capilar, es muy importante también que el médico conozca los medicamentos que el paciente consume habitualmente. Algunos fármacos pueden llegar a influir en un correcto desarrollo del injerto capilar.
Todos estos factores hacen que sea imprescindible acudir a un profesional médico que evalúe nuestro caso correctamente. Además, conociendo todos estos factores de antemano, podremos intentar eliminarlos o minimizarlos para buscar resultados satisfactorios en cada caso.
Preoperatorio de un Injerto Capilar
Antes de una cirugía capilar, es fundamental seguir con una serie de normas médicas antes para garantizar que la cirugía transcurre sin imprevistos. Por este motivo, conocer cómo es el preoperatorio de un injerto capilar es clave para alcanzar los mejores resultados y evitar posibles complicaciones durante la intervención.
El incumplimiento de estas indicaciones preoperatorias puede implicar, incluso, que el equipo médico cancele la cirugía. Conocer cada una de las normas y saber cómo es el preoperatorio de un injerto capilar es importante y, por este motivo, a continuación te contamos todo lo que debes tener en cuenta antes de un trasplante capilar.
¿Cómo es el preoperatorio de un injerto capilar?
El preoperatorio de un injerto capilar comienza quince días antes de la fecha de la intervención. Para cada fase del preoperatorio se deben seguir una serie de indicaciones que son fundamentales para conseguir el éxito de la cirugía y, en consecuencia, unos resultados del injerto capilar óptimos. En cualquier caso, nuestro equipo médico le facilitará toda la información y resolverá todas las dudas que surjan entorno a cómo es el preoperatorio de un injerto capilar.
15 días antes del implante capilar
Antes de realizar el implante capilar es común y beneficioso en la mayoría de los casos seguir un tratamiento capilar previo para garantizar los mejores resultados. El Minoxidil es uno de estos fármacos que mejora considerablemente el grosor al favorecer la llegada de los nutrientes a los folículos pilosos gracias a su acción vasodilatadora. Es imprescindible suspender su consumo o su aplicación en el cuero cabelludo 15 días antes de la cirugía para evitar precisamente un sangrado excesivo que dificulte la realización de la misma.
Sin embargo el Finasteride, el fármaco con acción antiandrógena que se suele recomendar también, no es necesario dejar de tomarlo. Nuevamente, para evitar un sangrado excesivo es importante dejar de practicar deporte alrededor de dos semanas antes. Y, por último, es importante consultar con el equipo médico si experimentamos picores o aparición de caspa antes de la intervención. En caso de tratarse de una dermatitis seborreica, habrá que tratarla con antelación.
7 días antes del trasplante capilar
El equipo médico evaluará la medicación que el paciente toma de manera habitual y, si es necesario, suspenderá determinados fármacos que pueden intervenir en el desarrollo de la cirugía capilar. Incluso, hay medicamentos que pueden favorecer el proceso de la alopecia o ralentizar el crecimiento folicular. Algunos de los fármacos que son necesarios suspender son antiinflamatorios que contienen vitamina E o B, anticoagulantes y algunos antidepresivos.
Por otro lado, siete días antes del injerto capilar debemos dejar de consumir estupefacientes y alcohol, así como reducir al máximo el consumo de cigarrillos y de estimulantes como la cafeína, la teína o la taurina.
También hay que tener en cuenta que el equipo rasura el cabello el mismo día de la cirugía. Por ello, debemos dejar de raparnos el pelo.
2 días antes del injerto capilar
Los pacientes con canas o con el cabello muy rubio, es importante teñir el cabello con un color oscuro un par de días antes de la intervención. Esto se debe a que las canas a nivel microscópico son transparentes, lo que dificulta la extracción e implantación de los folículos pilosos.
Por otra parte, el equipo médico envía las indicaciones y las recetas para la toma de medicación necesaria antes de la cirugía.
El día de la cirugía
El mismo día de la intervención el paciente debe tomar la medicación facilitada por los médicos y desayunar con normalidad evitando, como hemos comentado antes, el café y el té. Al lavarnos el cabello sólo debemos emplear champú y evitar el uso de productos de acabado, mascarillas o suavizantes que puedan dejar residuos en el cuero cabelludo.
Es muy importante acudir a la clínica el día de la intervención con ropa cómoda y con una prenda superior que se pueda desabrochar sin necesidad de sacarla por la cabeza. De lo contrario, se pondrían en riesgo los folículos recién injertados.
¿Por qué debemos seguir el preoperatorio de un injerto capilar?
El preoperatorio de un injerto capilar es igual de importante que el postoperatorio. El cumplimiento o incumplimiento de estas normas influye en el día de la intervención, e incluso puede suponer que no se pueda realizar en la fecha indicada. Esto se debe a que parte de las normas indicadas son para evitar un mayor sangrado y problemas en la cicatrización.
Por esa razón, se puede indicar que todo esto es para conseguir un mejor resultado en nuestro injerto capilar y evitar posibles complicaciones el día de la cirugía. Si no se siguen las indicaciones preoperatorias el equipo médico puede no seguir adelante con la cirugía, ya que se podría producir un sangrado excesivo durante la cirugía o no alcanzar los resultados esperados.
Riesgos y complicaciones del trasplante capilar
El trasplante capilar, es una de las cirugías más seguras que existe. Es un procedimiento indoloro, sencillo y poco invasivo, por lo que se realiza de manera ambulatoria. La probabilidad de experimentar efectos secundarios del trasplante capilar, es muy baja. Si bien es cierto que el implante de cabello se ejecuta en la cabeza, no llega a tener el más mínimo contacto con el cerebro.
Para el desarrollo de esta intervención, se debe realizar una evaluación previa al paciente. En la que se asegure su buen estado de salud. Sin embargo, factores como la mala escogencia del centro capilar, un cirujano inexperto o un postoperatorio del injerto capilar inadecuado, aumentan la posibilidad de sufrir efectos secundarios.
Cuando se lleva a cabo el trasplante capilar con la técnica FUSS, esta requiere un amplio corte y sutura. Existe una mínima posibilidad de que las cicatrices se deformen. La corrección de esta formación inadecuada de la cicatriz, puede corregirse en una nueva intervención. La frecuencia de este efecto secundario del trasplante capilar es mínima. Principalmente si se lleva a cabo una técnica quirúrgica correcta y es efectuado por un experto.
Aquellos pacientes que se someten a la técnica FUSS pueden experimentar inflamación en la frente y los párpados. Es importante destacar, que este posible efecto secundario siempre será temporal. Aparece con mayor frecuencia en las personas que, después de la cirugía, duermen boca abajo.
Al cortar la tira del cuero cabelludo, también se cortan nervios de la zona. Esto puede provocar que el paciente sienta tirantez en la zona de la extracción, por algunos meses. Por fortuna, esta sensación desaparece con el paso del tiempo de manera natural, durante la recuperación.
La asimetría del rostro humano es completamente normal. Pero, luego de la cirugía, esta variación entre los extremos de la cara puede aumentar. En el área trabajada puede producirse un dolor crónico. No obstante, este efecto secundario es muy poco frecuente.
Luego de 3 meses de la intervención, inicia el crecimiento del nuevo cabello. Cuando este, brota de los folículos, rompe la piel, pudiendo producir inflamación conocida como foliculitis. En ocasiones muy poco frecuentes, se puede presentar un brote de alergia en la zona tratada. Debido a una reacción al material quirúrgico o sustancias utilizadas en la cirugía. También pueden presentarse reacciones sistémicas a la medicación, en quirófano o en la recuperación. Estos casos son más graves que requieren atención extra. Para evitar este tipo de reacciones, se hace muy importante el estudio diagnóstico del paciente.
Tras unas semanas de la cirugía, se percibe una pérdida del cabello injertado. Esta caída capilar es temporal, ocurre cuando el nuevo pelo empuja al trasplantado para iniciar su salida. No es más que el desarrollo normal del ciclo de crecimiento capilar. Este es de los efectos secundarios del trasplante capilar, más habituales.
Toda cirugía tiene un porcentaje de riesgos o posibilidades de presentar efectos secundarios. Puesto que, se trata de una vulneración al comportamiento biológico del paciente. Por fortuna, estos efectos pueden disminuir considerablemente, cuando el equipo médico sigue ciertos protocolos.
Toda intervención quirúrgica debe ser realizada, solo después de algunas observaciones y estudios previos. Para evitar, de esta forma, que ocurra algún tipo de efecto secundario que ponga en peligro al individuo. En el trasplante capilar no es lo más frecuente. Pero se ha demostrado que algunos pacientes pueden llegar a notar sangrado durante o después de la cirugía. Cuando esta hemorragia ocurre en la recuperación, podría requerirse un tratamiento de urgencia para drenar la sangre depositada. Para minimizar la posibilidad de que esto suceda, el paciente debe seguir las indicaciones dadas por el cirujano. Entre ellas, pueden encontrarse: evitar la toma de antiinflamatorios o aspirina durante dos semanas, luego de la intervención.
Como en cualquier otra cirugía donde se manipula la piel, en el trasplante capilar existe riesgo de infección. Por fortuna, esta clase de problemas puede controlarse y ser tratado con facilidad. El uso de anestesia de cualquier tipo, implica riesgo. En este tipo de cirugías se utiliza una dosis muy baja de anestesia. Por lo que los efectos secundarios por esta razón, son muy poco frecuentes.
Es posible que el hecho de que exista la posibilidad de presentar efectos secundarios del trasplante capilar, provoque dudas acerca del tratamiento. La decisión de someterse o no, a un trasplante capilar, dependerá de la comparación entre las complicaciones y los beneficios.
tags: #injerto #capilar #con #dermatitis #seborreica