Si estás leyendo este documento, es posible que a ti, a alguien de tu familia o de tu entorno le hayan diagnosticado un melanoma y quieras buscar más información. En este documento intentaremos ayudarte a aclarar los procedimientos, por los cuales, un paciente con melanoma puede necesitar pasar. El siguiente documento no pretende (ni puede) sustituir a los consejos que tus médicos van a darte en las distintas etapas del diagnóstico y del tratamiento.
El melanoma es un tipo de cáncer que se origina en los melanocitos, las células que dan color a la piel. También conocido como melanoma de piel o melanoma maligno, es uno de los tumores de mayor incidencia en el ser humano. En los últimos años ha aumentado de forma alarmante el número de casos, posiblemente en relación con los hábitos de exposición al sol.
En general, las lesiones asociadas al melanoma son fácilmente visibles a simple vista. Su forma y tamaño pueden cambiar con el tiempo. Cuando un nevus cumple ciertos criterios, es fundamental acudir al médico.
¿Qué es el Melanoma Maligno?
El melanoma maligno (MM) es el tumor maligno derivado de los melanocitos, las células que producen pigmento (melanina) a la piel. Es un tumor que habitualmente se desarrolla en la piel, aunque también pueden aparecer en las mucosas y en otras localizaciones. El MM se observa predominantemente en individuos adultos jóvenes; en las mujeres, más frecuentemente en las extremidades, y en los hombres al tronco, cabeza y cuello, aunque puede aparecer en cualquier localización cutánea.
¿Cuándo se debe sospechar un melanoma maligno?
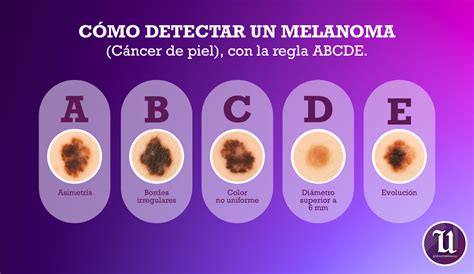
Esto se conoce como la regla del ABCD. A veces, los detalles de la lesión pueden observarse de forma más precisa mediante la ayuda de un aparato que aumenta el detalle de la lesión.
¿Cómo se diagnostica un melanoma maligno?
La sospecha diagnóstica de melanoma maligno es fundamentalmente clínica. Ante una lesión pigmentaria con las características clínicas sospechosas (regla ABCD), es necesario practicar una biopsia o una extirpación de la lesión. El estudio histopatológico permitirá establecer un diagnóstico definitivo. El patólogo no sólo informa del diagnóstico de melanoma sino que también mide su profundidad (en milímetros), puesto que el pronóstico y la actitud posterior pueden depender de este dato.
Factores de Riesgo y Prevención
La exposición excesiva al sol y los factores genéticos son las principales causas del melanoma. La radiación solar daña el ADN de las células, si este daño no es reparado, se producen mutaciones que se expanden sin control. Los antecedentes familiares de cánceres cutáneos también son un factor de riesgo importante.
La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano). Coloración piel y cabello: cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
La prevención primaria, es decir, aquella actitud a desarrollar para evitar la aparición de un MM incluye fundamentalmente evitar una excesiva irradiación ultravioleta tanto solar como artificial (rayos UVA), sobretodo evitar las quemaduras solares. Es muy importante evitar esta irradiación durante la infancia. La prevención secundaria consiste en realizar un diagnóstico precoz. Por esto, es recomendable que las personas que tengan "pecas" que hayan hecho alguna clase de cambio, tengan alguna peca que sea completamente diferente del resto o cumplan la denominada regla ABCD pidan consulta al médico.
Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
Un estudio del Grupo Español de Melanoma ha determinado que aproximadamente un 7% de los casos de melanoma tienen algún criterio de riesgo familiar. Ante la presencia de algunos de estos factores de riesgo hereditario, se recomienda la derivación a una unidad de consejo genético oncológico que tenga además acceso a unidades de dermatología especializadas en lesiones pigmentadas.
ABCDEF del melanoma para la detección del cáncer de piel
Tipos de Melanoma Maligno
¿Son todos los melanomas iguales? Tipos y biología molecular básica del melanoma.
- Melanoma acral: Suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma de mucosas: Son más raros, se pueden presentar en la mucosa nasal, cavidad orofaríngea, aparato genital, aparato urinario o aparato digestivo.
- Melanoma uveal u ocular: Son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
El melanoma es un tumor que tiene una gran complejidad molecular, siendo el tumor, o uno de los tumores, con mayor proporción de mutaciones. Estudiar algunas de estas mutaciones es importante a la hora de establecer estrategias de tratamiento, siendo sin lugar a dudas hoy en día fundamental el estudio de la presencia o ausencia de mutaciones en el oncogen BRAF, sobre todo cuando el melanoma se presenta con metástasis (ya sea en ganglios, ya sea en otros órganos). Entre un 40-50% de los pacientes tienen en su melanoma mutación en BRAF, siendo la más frecuente la mutación BRAF V600E, seguida de la BRAF V600K, las cuales son detectadas por la inmensa mayoría de equipos dedicados a este diagnóstico molecular.
Melanoma y Ganglios Linfáticos
La detección de tumor vía ganglio centinela es un procedimiento diagnóstico utilizado para identificar si el cáncer se ha diseminado desde su sitio primario hacia los ganglios linfáticos cercanos. El ganglio centinela es el primer ganglio linfático al que las células tumorales suelen llegar cuando comienzan a propagarse. El procedimiento utiliza técnicas de imagen y sustancias marcadoras para localizar el ganglio centinela. Estas sustancias pueden incluir colorantes o radioisótopos que se inyectan cerca del tumor primario.
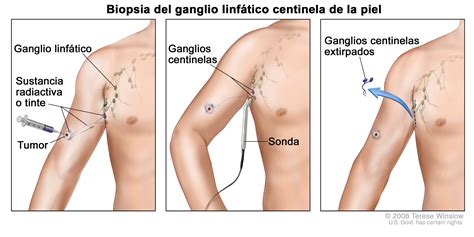
La detección de tumores mediante el ganglio centinela es un procedimiento que permite identificar el primer ganglio linfático al que drena el tumor. Este ganglio, conocido como ganglio centinela, se examina para determinar si las células cancerosas se han propagado. Durante el procedimiento, el equipo médico localizará el ganglio centinela utilizando imágenes obtenidas mediante gammagrafía o técnicas visuales. Luego, en la cirugía, se procederá a la extirpación del ganglio para su análisis. El ganglio extraído será enviado al laboratorio para determinar si contiene células cancerosas.
Después del procedimiento, podrás retomar tus actividades normales, a menos que tu médico indique lo contrario. Los resultados del análisis patológico estarán disponibles en unos días y se discutirán con tu médico tratante. Después de la inyección del marcador, es importante que evites movimientos bruscos y sigas las indicaciones del equipo médico para asegurar la precisión del procedimiento. Para que tu prueba se desarrolle sin contratiempos, te pedimos que llegues con antelación a la hora indicada.
En el caso del melanoma, puede ser necesaria la extirpación de ganglios linfáticos locales, especialmente el ganglio centinela, que suele ser el primero afectado en caso de metástasis.
Interpretación del Informe de Anatomía Patológica
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
- Espesor de Breslow: es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
- Ulceración: es la presencia o no de erosión en la capa epidérmica.
- Satelitosis microscópicas: son nidos de células tumorales separados del tumor primario pero que no se pueden detectar con la exploración física.
- Niveles de invasión de Clark: existen 5 niveles, siendo su interpretación más subjetiva.
- Índice mitótico: es una medida de la proliferación del melanoma, y se mide por número de mitosis por mm2.
¿Es posible que tenga metástasis?¿Qué pruebas se usan para descartarla?
En los melanomas que son de mejor pronóstico (índice de Breslow menor de 0.8 mm sin ulceración o en melanoma in situ), si la exploración física es normal y no hay síntomas de sospecha de metástasis, habitualmente no es necesario hacer pruebas complementarias.
- Ecografía ganglionar: para descartar que haya ganglios vecinos sospechosos. Sabemos que si un melanoma produce metástasis fuera de la piel, el sitio más probable por el que empiezan son los ganglios, y el primero en afectarse siguiendo el camino de los vasos linfáticos se llama ganglio centinela. Si somos capaces de analizar ese ganglio, y este es negativo (es decir, no tiene tumor), podemos establecer con un muy alto grado de seguridad que no hay metástasis en los demás ganglios.
Para determinar el ganglio centinela, su dermatólogo, su cirujano y un especialista en medicina nuclear se coordinarán para realizar una inyección de un compuesto radiactivo (que está perfectamente diseñado para ser seguro) en el lugar donde estaba el melanoma. A veces, cuando el melanoma está en determinadas localizaciones, como por ejemplo en la mitad espalda, esta sustancia puede seguir varios caminos y “marcar” distintos ganglios centinela, por lo que habrá que hacer extirpaciones de ganglios en distintas zonas del cuerpo.
Tengo los resultados del ganglio centinela y éste es negativo. El patólogo habrá analizado al microscopio su ganglio o ganglios centinela, buscando la presencia de células malignas con distintas técnicas. A día de hoy, no está demostrado que sea útil para el paciente hacer otros tratamientos tras la cirugía en estos casos de estadio IA, IB o IIA.
Tengo los resultados del ganglio centinela y éste es positivo. Hasta hace pocos años, cuando a un paciente se detectaba en su ganglio centinela afectación por melanoma, se le ofrecía completar la cirugía con la linfadenectomía. A día de hoy disponemos de mucha información sobre el seguimiento de los pacientes a los que se les ha realizado linfadenectomía y a los que no. Se ha observado que en determinados casos, la ampliación de la cirugía (linfadenectomía) no aporta beneficios adicionales al paciente. Por ello la decisión de ampliar o no la cirugía requiere la valoración pormenorizada de varias circunstancias. Su equipo médico le asesorará sobre los pros y contras de completar la cirugía posterior al ganglio centinela.
Tanto en caso de que se haga linfadenectomía, como si no se realiza, tendremos ya el siguiente paso de la estadificación TNM, en este caso la N. *Las metástasis en tránsito, satélites o microsatélites, son una forma específica de metástasis del melanoma, que suceden cuando afectan a los vasos linfáticos de la piel antes de llegar al ganglio en el que se detendrían primero.
Tratamiento del Melanoma Maligno
El tratamiento del MM localizado es la escissión quirúrgica con márgenes de seguridad. Si se demuestra afectación de los ganglios linfáticos (mediante el estudio del ganglio centinela cuando no son clínicamente palpables) habitualmente se practica una linfadenectomía regional. Puede incrementarse ligeramente la supervivencia en aquellos casos en qué está indicado el tratamiento adyuvante o complementario con interferón.
Como en otros tumores, el mejor pronóstico se logra con la extirpación precoz. En las etapas iniciales, cuando el melanoma crece en superficie y no infiltra la piel, tiene un pronóstico excelente y se cura con cirugía simple.
En la Clínica Universidad de Navarra somos especialistas en la cirugía de Mohs, una técnica controlada al microscopio que proporciona los mejores resultados de curación.
Debido a que el melanoma tiene un índice de recaídas del 50 al 80%, se utiliza la quimioterapia como tratamiento coadyuvante para reducir este riesgo. Cuando el melanoma se disemina a otros órganos, el objetivo de los tratamientos pasa a ser paliativo. La radioterapia no suele indicarse como tratamiento principal del melanoma.
En el Laboratorio GMP de la Clínica Universidad de Navarra se elaboran vacunas personalizadas con células dendríticas autólogas cargadas con antígenos tumorales del propio paciente.
Opciones de Tratamiento Adyuvante
Ya me han operado y no tengo metástasis después de los distintos estudios. ¿Cuál es mi riesgo de recaer?¿Hay alguna forma de evitarlo? En nuestro medio tenemos disponible las siguientes opciones, reflejadas en sus fichas técnicas, y que también se utilizan en las personas a las que han diagnosticado metástasis. En el apartado 10 describimos de forma más detallada los distintos fármacos. Es importante saber, tanto para este contexto adyuvante como en el contexto de enfermedad metastásica, que nos basamos en las fichas técnicas de los mismos.
- Inmunoterapia: actualmente cuentan con evidencia para el tratamiento adyuvante de melanoma estadio III los fármacos anti PD-1 nivolumab y pembrolizumab. Pembrolizumab también cuenta con indicación en ficha técnica para el estadio IIB y IIC. Estos son tratamientos intravenosos, que se administran una vez cada 2, 3 o 4 semanas (dependiendo del fármaco y de la dosis que se elija) hasta completar un año, salvo que haya efectos secundarios que impidan continuarlos o haya una recaída de la enfermedad antes de este año.
- Terapia dirigida: en concreto, dabrafenib+trametinib, dos medicaciones que se toman por vía oral, todos los días a una dosis que le explicarán sus médicos, durante un año, salvo que haya efectos secundarios que impidan continuarlos o haya una recaída de la enfermedad antes de este año.
Nadie ha comparado, en el caso de la mutación de BRAF, la inmunoterapia con la terapia dirigida, en este contexto adyuvante por lo que no sabemos a día de hoy cuál es la mejor estrategia. La elección de uno u otro va a depender de disponibilidad de los mismos en cada centro, de sus preferencias personales y de si existen factores que contraindiquen en su caso concreto una u otra opción.
La radioterapia consiste en sesiones que se administran de forma ambulante, sin precisar ingreso, generalmente una vez al día durante 15-30 minutos (según el grado de complejidad), sin dolor, ni permanencia de la radiación en el cuerpo, por lo que no hay que tener precauciones con niños o mujeres embarazadas.
En ocasiones, puede haber pacientes que tengan tras el diagnóstico de melanoma afectación en los ganglios que se detecta ANTES de una cirugía (a diferencia de cuando se detecta con un ganglio centinela). En esta situación, en nuestro país sigue siendo estándar el tratamiento con cirugía seguido de la adyuvancia arriba descrita. No obstante, esta estrategia, que se denomina NEOADYUVANCIA, todavía no ha demostrado que los pacientes vivan MÁS tiempo que los que hacen la cirugía primero y la inmunoterapia después (adyuvancia).
Tratamiento para Melanoma Metastásico
Me han diagnosticado de metástasis de melanoma. ¿Cuáles son los tratamientos que puedo recibir? Inmunoterapia, terapia dirigida y ensayos clínicos. Papel de la radioterapia.
Ya sea durante el seguimiento clínico o con pruebas radiológicas, o ya sea en el diagnóstico inicial (también clínico y con pruebas radiológicas), se puede dar el caso de que se diagnostiquen metástasis, es decir, aparición de lesiones en zonas u órganos del cuerpo a distancia de donde estaba el melanoma originalmente.
Estos tratamientos quirúrgicos y/o radioterápicos se utilizan tanto para mejorar la calidad de vida y síntomas que pueda ocasionar el melanoma, como para incluso en algunos casos muy seleccionados, con metástasis pequeñas, accesibles y sobre todo si son únicas (lo que denominamos melanoma oligometastásico) hacer un tratamiento “radical”, es decir, con intención de eliminar la enfermedad.
Por otro lado, y siendo estos los casos más frecuentes, cuando el melanoma produce metástasis que son múltiples, o en múltiples órganos, o en caso en los que siendo únicas no es posible la resección y/o tratamiento con radioterapia, es necesario realizar tratamiento con medicamentos. De nuevo, es importante saber que para los tratamientos descritos nos basamos en las fichas técnicas de los mismos.
Antes de decidir el tratamiento médico para su caso, es importante conocer el estado de la mutación de BRAF de su melanoma. De forma general, un 50% (uno de cada dos) melanomas tienen una mutación en este gen BRAF. Sabemos que los pacientes con melanoma metastásico y mutación en BRAF (y con melanoma estadio III extirpado, ver punto 9) se benefician del tratamiento con terapia dirigida.
La terapia dirigida se basa en medicaciones orales (píldoras o comprimidos, según el medicamento) que bloquean específicamente a BRAF cuando está mutado, y a una proteína relacionada con BRAF que se llama MEK. Cuando se bloquean ambas (cada una con un fármaco específico), el melanoma reduce su tamaño en la mayoría de sus casos y el paciente tiene mejores expectativas de supervivencia que si no se hiciera, o si sólo se bloqueara una de ellas. Son fármacos que se pueden tomar en casa pero que se dispensan en las farmacias de los hospitales.
La inmunoterapia son tratamientos que se administran por vía intravenosa. Para los pacientes que tienen la mutación en BRAF en su melanoma, existe evidencia de que empezar por inmunoterapia es mejor que por terapia dirigida en términos de mayor supervivencia, si bien la elección de uno u otro en el caso de melanoma con mutación en BRAF va a depender de sus preferencias, de la experiencia del centro y de si existen algunas características en usted que contraindiquen de inicio una u otra opción.
Nadie ha comparado nivolumab con pembrolizumab, y los resultados de los distintos estudios, si se comparan indirectamente, podemos decir que son equivalentes en eficacia y muy similares en efectos adversos. Con respecto a la toxicidad, estos fármacos tienen la peculiaridad de que, al activar nuestras propias defensas, estas pueden producir lo que se llama efectos autoinmunes, que pueden suceder en cualquier momento del tratamiento y en cualquier órgano.
Al igual que la terapia dirigida, de forma teórica estos tratamientos de inmunoterapia han de mantenerse formalmente de forma indefinida hasta que aparezcan efectos secundarios que impidan mantenerlos, o bien hasta llegado el caso de que la enfermedad empeore. Llegado el caso de que se tenga que suspender por aparición de efectos secundarios graves (por suerte muy infrecuentes, pero posibles), un número significativo de pacientes pueden haber alcanzado un beneficio que se mantiene en el tiempo incluso cuando haya sido necesario tratar con inmunosupresores.
En ocasiones al inicio del tratamiento, puede haber un empeoramiento de la enfermedad. Al igual que con otros tratamientos, esto significa en la mayoría de ocasiones que no está funcionando, pero en un porcentaje pequeño de pacientes (entre un 4 y 10%según los estudios), manteniendo el tratamiento la enfermedad puede mejorar. Es lo que conocemos como “pseudoprogresión”.
Pronóstico del Melanoma
El pronóstico viene dado por aspectos clínicos, localización anatómica y, sobretodo, por factores histológicos. Así, son importantes la valoración del grueso, el nivel de invasión, el índice mitótico, la infiltración linfoide del tumor y la ulceración. La estadificación (estudio de extensión de la enfermedad) se fundamenta en la detección de una posible afectación linfàtica regional o en la presencia de metástasis a distancia.
En definitiva, el melanoma es altamente curable cuando está localizado en la piel. Cuando el melanoma se extiende a los ganglios o desarrolla metástasis a distancia de la piel empeora mucho el pronóstico. Los síntomas del melanoma avanzado pueden aparecer años después del diagnóstico del melanoma original.
Si el cáncer se propaga a los ganglios linfáticos distantes de la zona original del melanoma, es probable que se endurezcan o se inflamen. Las células cancerosas que se diseminan al hígado pueden causar hinchazón y molestias en la zona del hígado (lado derecho del abdomen, debajo de las costillas inferiores). Si el cáncer se propaga a los huesos, puede causar dolor óseo y malestar. Cuando el cáncer de extiende al cerebro puede causar dolores de cabeza y nauseas, que a menudo pueden ser peor a primera hora de la mañana. El cáncer puede afectar al un área del cerebro que controla una parte del cuerpo y puede causar debilidad en un brazo, entumecimiento, hormigueo o pinchazos.
tags: #melanoma #en #ganglios #linfaticos