La psoriasis genital es una forma específica de psoriasis que afecta la zona genital, incluyendo la vulva, el pene y la piel circundante. Esta afección puede ser especialmente angustiante debido a su localización sensible y las molestias que puede causar. Comprender la psoriasis genital es crucial no solo para quienes la padecen, sino también para los profesionales de la salud y los cuidadores.
La psoriasis genital es una enfermedad cutánea autoinmune crónica que se caracteriza por la aparición de placas rojas e inflamadas cubiertas de escamas plateadas en la región genital. Es una variante de la psoriasis, una enfermedad que puede afectar cualquier parte del cuerpo, pero que suele manifestarse en zonas como los codos, las rodillas y el cuero cabelludo.
La psoriasis genital es un tipo de psoriasis inversa que se desarrolla en los pliegues cutáneos y las zonas íntimas. A diferencia de la psoriasis en placas típica, se presenta como manchas rojas y lisas sin la descamación habitual.
Síntomas de la Psoriasis Genital
Los síntomas de la psoriasis más frecuentes son las lesiones cutáneas de diferente tamaño, enrojecidas y cubiertas de escamas blanquecinas. Además, la psoriasis puede causar picor y quemazón. También es frecuente que, cuando estas placas están muy secas, se agrieten y provoquen dolor e incluso puedan sangrar.
La psoriasis se caracteriza por su evolución en brotes, es decir, pueden alternarse periodos de mayor o menor intensidad con otros en los que las lesiones disminuyen o incluso desaparecen. También pueden salir brotes de psoriasis en zonas donde no habían aparecido antes.
La psoriasis genital presenta síntomas que pueden ser más graves debido a la sensibilidad de la zona afectada.
Visualmente, la psoriasis genital se presenta en forma de placas rojas con bordes nítidos pero, a diferencia de la psoriasis en placas, las escamas suelen estar ausentes debido a la humedad local. En cambio, el picor nunca falla y la mayoría de las veces es muy intenso.
Es difícil rascarse en público, en el trabajo o en casa de amigos cuando se padece de psoriasis genital.
La psoriasis genital no suele causar ampollas. En cambio, suele aparecer como manchas de piel lisas, rojas y brillantes, a menudo sin la descamación gruesa que se observa en la psoriasis de otras partes del cuerpo.
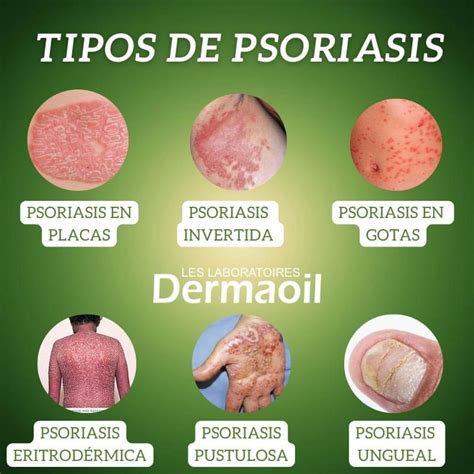
La psoriasis genital no se refiere a un único subtipo; puede presentarse en diversas formas clínicas, cada una con diferentes síntomas, gravedad y necesidades de tratamiento.
Localización de las lesiones:
- Cuero cabelludo: La psoriasis en el cuero cabelludo es muy frecuente. Muchas personas solo padecen psoriasis en esta zona. Se manifiesta con una descamación seca muy adherida al cuero cabelludo, sobre zonas enrojecidas. Puede extenderse a la frente y detrás de las orejas. La psoriasis en el cuero cabelludo no produce alopecia.
- Extremidades: Es muy habitual que, sobre todo la psoriasis en placas, se manifieste en rodillas y codos, pero también puede aparecer en el resto de la piel de brazos y piernas.
- Tronco: La psoriasis en placas puede afectar a la parte baja de la espalda. Por otro lado, los niños y adolescentes que desarrollan psoriasis en gotas suelen tener lesiones pequeñas que se distribuyen como una salpicadura, generalmente en el tronco y en las extremidades.
- Cara: Que la psoriasis se manifieste en la cara es menos frecuente, pero cuando ocurre, afecta mucho a la vida personal y profesional.
- Zona genital: La psoriasis puede manifestarse en el pubis, las ingles, los muslos, las nalgas, los genitales y la zona anal. Cuando la psoriasis afecta a la zona del pubis, los síntomas son similares a los de la psoriasis habitual (piel roja, descamaciones). En cambio, si afecta a las mucosas (el glande, en hombres, y la parte interior de los labios mayores, en mujeres) la piel se vuelve blanquecina o rosada.
- Pliegues (inversa): Este tipo de psoriasis produce placas rojas sin apenas descamación que pueden aparecer en cualquier pliegue: axilas, ingles, debajo del pecho, entre los glúteos... Suele ser una manifestación dolorosa e incómoda, difícil de tratar.
- Uñas: La psoriasis en las uñas es muy variable. En algunos pacientes se manifiesta en forma de pequeñas depresiones puntiformes, otros presentan un engrosamiento o deformación de la uña, o bien manchas amarillentas fruto del despegamiento de la uña de su lecho. Esta manifestación suele ser muy molesta para trabajar con las manos.
- Palmas y plantas (palmoplantar): Esta manifestación de la psoriasis suele ser dolorosa, puesto que se caracteriza por placas muy secas en las palmas de las manos y las plantas de los pies que se agrietan. Los pacientes con psoriasis palmoplantar suelen tener problemas importantes a la hora de trabajar o de realizar tareas en su vida cotidiana, ya que suele ser muy invalidante.
Causas de la Psoriasis Genital
Si bien la psoriasis genital es principalmente una enfermedad autoinmune, ciertos factores ambientales pueden exacerbar sus síntomas. Por ejemplo, la fricción de la ropa, la humedad y los irritantes como jabones o detergentes pueden empeorar la afección.
La psoriasis genital, al igual que otras formas de psoriasis, tiene un fuerte componente genético. Las personas con antecedentes familiares de psoriasis tienen un mayor riesgo de desarrollar la enfermedad.
El estilo de vida puede influir en la gravedad y frecuencia de los brotes de psoriasis genital. Factores como el tabaquismo, el consumo excesivo de alcohol y la obesidad se asocian con peores resultados en pacientes con psoriasis.
La psoriasis genital es una enfermedad autoinmune en el que el sistema inmunitario ataca las células saludables de la piel.
Ahora bien, hay algunos factores que pueden aumentar el riesgo de desarrollar psoriasis o de intensificar la gravedad de los brotes:
- Lesiones en la piel: A esto se le conoce como fenómeno de Koebner: consiste en la aparición de brotes de psoriasis en zonas de la piel que han sufrido algún tipo de lesión, como un corte, raspadura o incluso una quemadura solar. En el área genital, esto podría incluir irritación por depilación, fricción con ropa ajustada o heridas leves.
- El clima frío y seco: Los cambios de clima pueden empeorar los síntomas de la psoriasis, ya que la piel tiende a resecarse más fácilmente.
- Obesidad y sobrepeso: Se ha demostrado que la obesidad es un factor de riesgo para el desarrollo de la psoriasis y puede hacer que los brotes sean más graves. Esto se debe a que el exceso de peso promueve un estado de inflamación crónica en el cuerpo, lo que afecta directamente a la enfermedad.
- Consumo de tabaco y alcohol: Estas conductas no solo aumentan el riesgo de desarrollar psoriasis, sino que pueden intensificar la gravedad de los brotes y, en algunos casos, reducir la efectividad del tratamiento.
- Déficit de vitamina D.
PSORIASIS GENITAL-CAUSAS DE LA PSORIASIS GENITAL-TRATAMIENTO PARA PSORIASIS
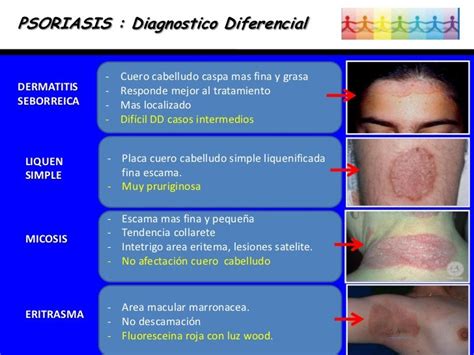
Diagnóstico de la Psoriasis Genital
El diagnóstico de la psoriasis genital suele comenzar con una evaluación clínica exhaustiva. El profesional de la salud recopilará la historia clínica detallada del paciente, incluyendo antecedentes familiares de psoriasis, afecciones cutáneas previas y factores relacionados con el estilo de vida.
El diagnóstico suele implicar una evaluación clínica realizada por un profesional de la salud, que incluye un examen físico y la historia clínica del paciente.
Si bien la psoriasis genital suele diagnosticarse basándose en la apariencia clínica, en algunos casos se puede realizar una biopsia de piel para descartar otras afecciones.
En la mayoría de las ocasiones el diagnóstico de la psoriasis es muy fácil. Por el contrario, no ocurre lo mismo en los casos localizados de psoriasis en el pene.
El diagnóstico de la psoriasis genital es clínico.
Tratamiento de la Psoriasis Genital
El tratamiento de la psoriasis genital busca reducir los síntomas y mejorar la calidad de vida. La psoriasis genital es una enfermedad crónica que puede presentar periodos de remisión y brotes. El diagnóstico temprano y la adherencia al tratamiento influyen significativamente en el pronóstico general.
El manejo de la psoriasis genital requiere un equilibrio cuidadoso entre eficacia y seguridad debido a la sensibilidad de la zona.
Aunque la psoriasis genital no es contagiosa, puede volverse crónica y problemática sin tratamiento. La mayoría de las personas experimentan un alivio significativo con un tratamiento constante. Elegir el producto tópico adecuado es clave para el alivio y la curación.
El tratamiento de la psoriasis genital debe ser indicado por un dermatólogo.
El principal objetivo es controlar los síntomas para que recuperes tu calidad de vida.
Tratamientos Comunes
- Corticoides: Estos medicamentos son los que se recetan con mayor frecuencia para tratar la psoriasis leve a moderada. Están disponibles como aceites, ungüentos, cremas, lociones, geles, espumas, espráis y champús. Los ungüentos de corticoides suaves (hidrocortisona) suelen recomendarse para zonas sensibles, como la cara o los pliegues de la piel, y para el tratamiento de manchas generalizadas. El uso prolongado o el uso excesivo de corticoides fuertes pueden volver la piel más fina.
- Análogos de la vitamina D: Las formas sintéticas de vitamina D, como el calcipotrieno (Dovonex, Sorilux) y el calcitriol (Vectical), retardan el desarrollo de las células de la piel. Este tipo de fármaco puede utilizarse solo o con corticoides tópicos. El calcitriol puede causar menos irritación en las zonas sensibles.
- Retinoides: El tazaroteno (Tazorac, Avage) está disponible en forma de gel o crema. Se aplica una o dos veces al día.
- Inhibidores de la calcineurina: Los inhibidores de la calcineurina, como el tacrolimus (Protopic) y el pimecrolimus (Elidel), alivian el sarpullido y reducen la acumulación de escamas. No se recomienda el uso de inhibidores de la calcineurina cuando estás embarazada o amamantando, o si tienes la intención de quedar embarazada.
- Ácido salicílico: Los champús y las soluciones para el cuero cabelludo de ácido salicílico reducen la descamación de la psoriasis del cuero cabelludo. Están disponibles en concentraciones de venta con y sin receta médica.
- Alquitrán de hulla: El alquitrán de hulla reduce la descamación, la picazón y la inflamación. Está disponible en concentraciones de venta con y sin receta médica. Tiene distintas presentaciones, como en champú, crema y aceite. Estos productos pueden irritar la piel.
- Ditranol: El ditranol es una crema de alquitrán que retrasa el desarrollo de las células de la piel. También puede eliminar las escamas y suavizar la piel. No es apta para su uso en la cara o los genitales. El ditranol puede irritar la piel y mancha casi todo con lo que entra en contacto.
- Medicamentos tópicos: Existen muchas cremas, pomadas y ungüentos con corticoesteroides suaves, que reducen la inflamación, modulan la respuesta inmunitaria y controlan el crecimiento de las células de la piel. Además, estos productos hidratan, ayudan a reducir la inflamación y alivian la comezón.
- Cremas a base de corticosteroides suaves: como la hidrocortisona o la desonida.
- Inhibidores de calcineurina: como el tacrolimus o el pimecrolimus.
Fototerapia
La fototerapia es un tratamiento inicial para la psoriasis de moderada a grave, y se indica sola o combinada con medicamentos. Se trata de la exposición de la piel a cantidades controladas de luz natural o artificial. Es necesario repetir los tratamientos.
- Luz solar: Las exposiciones breves y diarias a la luz del sol, helioterapia, podrían mejorar la psoriasis.
- UVB de banda ancha: Las manchas individuales, la psoriasis extendida y la psoriasis que no mejora con tratamientos tópicos pueden tratarse con dosis controladas de luz UVB de banda ancha procedente de una fuente de luz artificial.
- UVB de banda estrecha: La fototerapia con luz UVB de banda estrecha podría ser más eficaz que el tratamiento con luz UVB de banda ancha. En muchos lugares, esta ha reemplazado a la terapia de banda ancha. Suele administrarse dos o tres veces por semana hasta que la piel mejora y, luego, con menos frecuencia para la terapia de mantenimiento.
- Psoraleno más luz ultravioleta A: Este tratamiento consiste en tomar un medicamento fotosensibilizante, psoraleno, antes de exponer la piel afectada a la luz UVA. Este tratamiento más agresivo mejora la piel de manera uniforme y se usa, a menudo, para la psoriasis más grave. Los efectos secundarios a corto plazo pueden incluir náuseas, dolor de cabeza, ardor y picazón.
- Láser de excímeros: Con este tipo de fototerapia, se dirige una luz UVB potente solo a la piel afectada. La terapia con láser de excímeros requiere menos sesiones que la fototerapia tradicional porque se usa una luz UVB más potente.
- Fototerapia: Un tratamiento con luz ultravioleta (UV) que se usa para reducir la inflamación en la piel. La más utilizada es la luz UV de banda estrecha (UVB), que penetra la piel y controla el crecimiento celular.
Medicamentos orales o inyectables
Si tienes psoriasis de moderada a grave o si otros tratamientos no funcionaron, el profesional de atención médica puede recetarte medicamentos de administración oral o inyectables (sistémicos).
- Retinoides: La acitretina y otros retinoides son pastillas que reducen la producción de células de la piel. Los efectos secundarios pueden incluir piel seca y músculos adoloridos.
- Medicamentos biológicos: Estos medicamentos, que generalmente se administran mediante inyección, alteran el sistema inmunitario de tal modo que se interrumpe el ciclo de la enfermedad y tanto síntomas como signos mejoran en unas semanas. Varios de estos medicamentos han recibido aprobación para el tratamiento de la psoriasis de moderada a grave en personas que no respondieron a las terapias de primera línea. Las opciones incluyen etanercept (Enbrel), infliximab (Remicade), adalimumab (Humira), ustekinumab (Stelara), risankizumab-rzaa (Skyrizi), ixekizumab (Taltz), guselkumab (Tremfya), apremilast (Otezla), bimekizumab-bkzx (Bimzelx) y secukinumab (Cosentyx). Cuatro de estos medicamentos (etanercept, ixekizumab, secukinumab y ustekinumab) están aprobados para niños. Los medicamentos biológicos deben usarse con cuidado porque conllevan el riesgo de inhibir el sistema inmunitario de tal modo que aumenta el riesgo de presentar infecciones graves.
- Metotrexato: El metotrexato (Trexall) se suele administrar semanalmente como una dosis oral única, y disminuye la producción de células de la piel e inhibe la inflamación. Es menos eficaz que el adalimumab y el infliximab. Puede causar malestar estomacal, pérdida del apetito y fatiga. Si alguien intenta concebir debe dejar de tomar metotrexato al menos tres meses antes.
- Ciclosporina: La ciclosporina (Gengraf, Neoral, Sandimmune) es un medicamento que se toma por vía oral para tratar la psoriasis grave e inhibe el sistema inmunitario. Tiene una eficacia similar al metotrexato, pero no se puede utilizar de forma continua por más de un año. Al igual que otros medicamentos inmunosupresores, la ciclosporina aumenta el riesgo de infecciones y otros problemas de salud, incluido cáncer.
- Otros medicamentos: La tioguanina (Tabloide) y la hidroxiurea (Droxia, Hydrea) son medicamentos a los que se puede recurrir cuando no es posible tomar otros.
- Medicamentos orales o inyectables: En pacientes que no responden a las cremas o la fototerapia se utilizan medicamentos sistémicos para modular la respuesta inmunitaria.
Medicina alternativa
Algunos estudios sostienen que las terapias alternativas de la medicina integral, que son productos y prácticas que no forman parte de la atención médica convencional o que se desarrollaron fuera de la práctica occidental tradicional, alivian los síntomas de la psoriasis. Algunos ejemplos de terapias alternativas que usan las personas con psoriasis incluyen dietas especiales, vitaminas, acupuntura y productos herbarios aplicados en la piel.
- Crema con extracto de sábila (aloe): La crema con extracto de sábila (aloe), tomado de las hojas de esta planta, puede reducir la descamación, la picazón y la inflamación.
- Suplementos de aceite de pescado: La terapia oral de aceite de pescado usada en combinación con la terapia de luz ultravioleta B podría reducir la extensión del sarpullido.
- Uva de Oregón.
Cuidados personales
- Báñate todos los días. Lávate suavemente, en lugar de frotarte la piel en la ducha o en la bañera. Usa agua tibia y jabones suaves con aceites o grasas añadidas.
- Mantén la piel hidratada. Aplícate crema hidratante diariamente. Si hidratas la piel después del baño, sécate suavemente y aplica tu producto preferido mientras la piel está todavía húmeda. Para las pieles muy secas, pueden ser preferibles los aceites o las cremas hidratantes a base de ungüentos, ya que permanecen en la piel más tiempo que las cremas o lociones.
- Cubre las áreas afectadas durante la noche. Antes de irte a la cama, aplica una crema hidratante a base de ungüento sobre la piel afectada y envuélvela con una envoltura de plástico.
- Expón la piel a pequeñas cantidades de luz solar. Pregúntale a tu proveedor de atención médica sobre la mejor manera de utilizar la luz solar natural para tratar la piel. Una cantidad controlada de luz solar puede mejorar la psoriasis, pero demasiada exposición al sol puede desencadenar o empeorar los brotes y aumentar el riesgo de cáncer de piel.
- Evita rascarte. Puede ser útil aplicar una crema o ungüento contra la comezón de venta libre que contenga hidrocortisona o ácido salicílico. Si tienes psoriasis del cuero cabelludo, prueba un champú medicinal que contenga alquitrán de hulla. Mantén las uñas cortas para que no te lastimes la piel si te rascas.
- Evita los desencadenantes de la psoriasis. Observa qué es lo que desencadena tu psoriasis y toma medidas para prevenirla o evitarla.
- Mantente fresco. Estar demasiado acalorado puede hacer que sientas picazón en la piel. Usa ropa ligera si estás al aire libre en días calurosos. Si tienes aire acondicionado, úsalo en los días de calor para mantenerte fresco. Guarda compresas frías en el congelador y aplícalas en los lugares en los que tienes picazón durante unos minutos para aliviarla.
- Esfuérzate por mantener un estilo de vida saludable. Intenta poner en práctica otros hábitos de vida saludables para ayudar a controlar la psoriasis.
- Usa ropa interior que sea 100% algodón y, de preferencia, holgada para reducir la fricción y permitir que respire tu piel.
- Báñate todos los días, de preferencia con agua tibia.
- Usa jabones suaves, sin perfume.
- Seca muy bien la zona con una toalla suave, pero ¡ojo! no frotes, solo da pequeños toques.
- Usa cremas hidratantes, neutras, sin perfume ni color.
- ¡No te rasques! Aunque tengas comezón, rascarte solo empeora la condición y puede causar infecciones.
Estrategias de Afrontamiento y Apoyo
Hacer frente a la psoriasis puede ser un desafío, especialmente si la piel afectada cubre una gran área de tu cuerpo o es visible para otras personas. Puede causar incomodidad y vergüenza.
- Infórmate más sobre la psoriasis. Averigua todo lo que puedas sobre la enfermedad, e investiga tus opciones de tratamiento. Comprende los posibles desencadenantes de la enfermedad para poder prevenir mejor los brotes. Sigue las recomendaciones del proveedor de atención médica.
- Intenta seguir las recomendaciones médicas acerca del tratamiento y los cambios en el estilo de vida.
- Busca un grupo de apoyo. Considera la posibilidad de unirte a un grupo de apoyo de personas que tengan la enfermedad. Algunas personas encuentran consuelo al compartir sus experiencias y al conocer a otras personas que se enfrentan a retos similares.
- Usa corrector cuando sea necesario. Aquellos días en los que te sientas particularmente inseguro, cúbrete la psoriasis con ropa o con productos cosméticos especiales, como maquillaje corporal o un corrector.
- Reduce el estrés. La relación entre el estrés y la psoriasis no está clara y aún se necesita profundizar el estudio. Es posible que aliviar el estrés en tu vida ayude a reducir los brotes de psoriasis y la picazón. Intenta hacer cosas que te gusten y actividades que centren tu mente en algo que no sea tu estrés.
Preguntas Frecuentes
- ¿Qué causa la psoriasis genital? La psoriasis genital es principalmente una enfermedad autoinmune con factores genéticos.
- ¿Cómo se diagnostica la psoriasis genital? El diagnóstico suele implicar una evaluación clínica realizada por un profesional de la salud, que incluye un examen físico y la historia clínica del paciente.
- ¿Cuáles son los síntomas comunes de la psoriasis genital?
- ¿Qué tratamientos existen para la psoriasis genital?
- ¿Se puede curar la psoriasis genital?
- ¿Existen cambios en la dieta que puedan ayudar?
- ¿La psoriasis genital es contagiosa? No, la psoriasis genital no es contagiosa.
- ¿Cuándo debo consultar a un médico por psoriasis genital?
- ¿Puede el estrés desencadenar psoriasis genital? Sí, el estrés es un desencadenante conocido de brotes de psoriasis, incluida la psoriasis genital.
- ¿Qué cambios en el estilo de vida pueden ayudar a controlar la psoriasis genital?