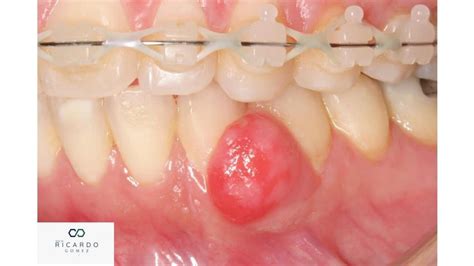
¿Alguna vez te ha aparecido un bulto rojo, de color fresa que ha crecido rápido sangrando al más mínimo roce? Estas verrugas que sangran se llaman granuloma piogénico. A continuación, exploraremos en detalle las causas, diagnóstico y tratamientos disponibles para las verrugas, incluyendo el granuloma piogénico.
¿Qué es un granuloma piógeno?
Se trata de bultitos de color rojo vivo, con forma de «verruga» que puede medir desde unos milímetros a poco más de un centímetro. Es más habitual verlo en niños o adultos jóvenes, pero realmente puede aparecer en cualquier edad. No suele ser doloroso, pero sí incómodo por sangrar fácilmente y esto lo hace un poco latoso. Es característico que rodeando el bultito, observemos un «collarete» de piel que lo rodea en su base.
En niños pueden salir en la cara y en adultos los solemos ver en las extremidades.
¿Por qué aparecen los granulomas piógenos?
Como tantas en tantas otras enfermedades en dermatología, la causa de los granulomas piogénicos no está clara, pero en muchos casos su aparición se relaciona con algún pequeño roce o herida que por alguna razón, en lugar de curar normalmente, cura de esta forma que podemos llamar «peculiar», formándose el bulto rojo y sangrante en la zona de la herida.
Pueden aparecer a consecuencia de pequeños traumatismos o estar causados por algunos fármacos.
Por otro lado, se sabe que aparecen más frecuentemente en personas que toman ciertos medicamentos como los retinoides, inhibidores de factores de crecimiento epidérmico, ciclosporina, inhibidores de la proteasa para el VIH y algunos quimioterápicos (capecitabina, etopósido, 5-fluorouracilo, docetaxel).
Diagnóstico de los granulomas piógenos
Un granuloma piogénico puede diagnosticarse a simple vista por un dermatólogo. Su aspecto es muy característico y si, además, sabemos que ha crecido de forma rápida en poco tiempo, el diagnóstico es bastante claro. No obstante en ocasiones puede tener que diferenciarse de otras lesiones en la piel como el hemangioma infantil, los nevus de Spitz o incluso el melanoma, además de las verrugas convencionales, por supuesto.
Tratamiento de los granulomas piógenos
Habitualmente, se eliminan mediante una cirugía muy básica con anestesia local, que consiste en curetear (hacer una especie de raspado) la lesión y coagular la zona para que no sangre más. Suele quedar una costra negruzca un tiempo que va curándose en unas semanas, dejando la piel lisa.
En casos de pequeño tamaño, podemos reducir su volumen considerablemente aplicando un pequeño montoncito de sal cubierto con una tirita sobre la lesión. Esta provoca que poco a poco se vaya secando. En ocasiones, puede utilizarse láser, timolol tópico o técnicas de cirugía un poco más profundas, que requieran puntos.
¿Qué son las verrugas?
Las verrugas son lesiones epidérmicas benignas y frecuentes causadas por una infección por el virus del papiloma humano. Pueden aparecer en cualquier parte del cuerpo con diferentes morfologías. El diagnóstico se realiza mediante el examen físico.
Las verrugas suelen ser autolimitadas, aunque pueden tratarse con métodos destructivos (p. ej., escisión, cauterización, crioterapia, nitrógeno líquido) y agentes tópicos o inyectables.
Las verrugas son casi universales en toda la población; afectan a pacientes de todas las edades, aunque son más frecuentes en los niños y son raras en los adultos mayores.
Etiología de las verrugas
Las verrugas son lesiones cutáneas causadas por la infección por el virus del papiloma humano (VPH); existen más de 100 subtipos del VPH. Los traumatismos y la maceración facilitan la inoculación epidérmica inicial. Luego puede haber diseminación por autoinoculación.
Los factores inmunitarios locales y sistémicos también parecen influir en la propagación; los pacientes inmunodeprimidos (especialmente aquellos con inmunidad celular deprimida [por ejemplo, infección por VIH, trasplante renal o antecedentes de inmunoterapia supresora tumoral]) corren un riesgo particular de desarrollar lesiones generalizadas que son difíciles de tratar.
La inmunidad celular mediada por células T CD8+ es crucial para que la infección establecida retroceda. Sin embargo, la inmunidad humoral intacta también puede proporcionar resistencia a la infección por el VPH.
Signos y síntomas de las verrugas
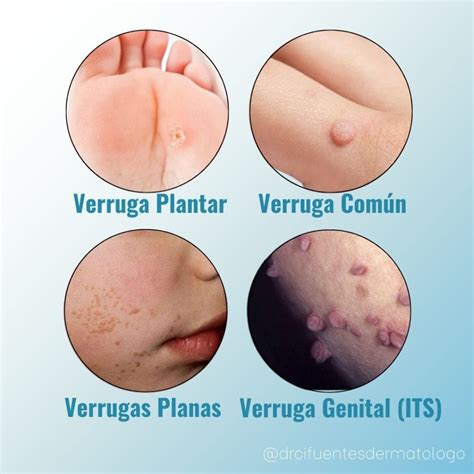
Las verrugas reciben diferentes nombres según su aspecto clínico y su localización; diversas formas se relacionan con distintos tipos de HPV. La mayoría de los tipos suelen ser asintomáticos. Sin embargo, algunas verrugas pueden provocar dolor leve, en especial si se ubican en las superficies que soportan peso (p. ej., plantas de los pies).
A continuación, se describen los tipos más comunes de verrugas:
- Verrugas comunes (verrugas vulgares): Son causadas por los HPV tipos 1, 2, 4 y 7 y, en ocasiones, otros tipos en pacientes inmunodeficientes. Suelen ser asintomáticas, aunque en ocasiones causan un dolor leve, cuando se localizan en una superficie que soporta peso (p. ej., la planta de los pies).
- Verrugas palmares y verrugas plantares: Estas verrugas son causadas por los tipos de HPV 1, 2 y 4. Aparecen en las palmas y las plantas.
- Verrugas planas: Son causadas por los tipos de HPV 3 y 10 y en ocasiones por los tipos 26 a 29 y 41. Son más frecuentes en niños y adultos jóvenes y se desarrollan por autoinoculación. No suelen causar síntomas, aunque suelen ser difíciles de tratar.
- Verrugas en mosaico: Las verrugas en mosaico son placas que se forman por la coalescencia de una miríada de verrugas plantares más pequeñas muy próximas entre sí. Como ocurre con las otras verrugas plantares, suelen ser dolorosas.
- Verrugas filiformes: Estas verrugas son largas, angostas y suelen crecer sobre los párpados, cara, cuello o labios. Suelen ser asintomáticas. Esta variante morfológica de las verrugas comunes es benigna y de fácil tratamiento.
- Verrugas periungueales: Son causadas por HPV tipos 1, 2, 4 y 7. Estas verrugas aparecen como fisuras cutáneas engrosadas, con forma de coliflor, que se localizan alrededor de la placa ungueal. Por lo general son asintomáticas, pero las fisuras causan dolor cuando las verrugas se agrandan. Los pacientes suelen perder la cutícula y son susceptibles a sufrir paroniquia.
- Verrugas genitales: Son causadas por HPV tipo 6 u 11 (más comúnmente) y por los tipos 1a, 2, 4, 7, 16, 18, 27b, 27, 33, 38, 40, 42, 43, 44, 54, 57b, 57c, 61, 72, 81 y 89. Estas verrugas se presentan como pápulas aterciopeladas, de límites netos, aplanadas con una base amplia, o como excrecencias ásperas y pediculadas en las regiones perineal, perirrectal, labial y peniana.
Diagnóstico de las verrugas
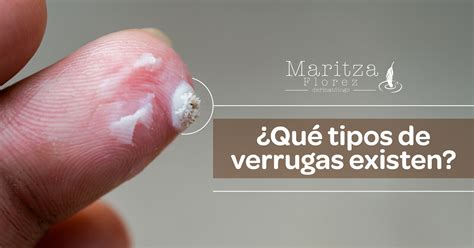
El diagnóstico de las verrugas se basa en el aspecto clínico; raras veces es necesario hacer una biopsia. Un signo cardinal de las verrugas es la interrupción de los dermatoglifos (crestas superficiales características en dedos, palmas, dedos de los pies y plantas) y la presencia de pequeños puntos negros (capilares trombosados) o sangrado al rasurar las verrugas.
Si es necesario, se puede confirmar el diagnóstico de una verruga afeitando su superficie para revelar capilares trombosados en forma de puntos negros.
Diagnóstico diferencial
Los diagnósticos diferenciales de las verrugas incluyen los siguientes:
- Callos (clavi): pueden ocultar las líneas de la piel, pero no muestran capilares trombosados tras rasurado.
- Liquen plano: puede imitar las verrugas planas, pero puede estar acompañado de lesiones orales y estrías de Wickham y tener distribución simétrica.
- Queratosis seborreica: las lesiones parecen más amontonadas, son pigmentadas, e incluyen quistes córneos llenos de queratina.
- Marcas en la piel (acrocordón): pueden ser pedunculadas y más suaves y de color más semejante al de la piel que las verrugas.
- Carcinoma epidermoide: puede ser ulcerado, persistente, y crecer de forma irregular.
Está disponible la tipificación del ADN del virus en algunos centros médicos, aunque no suele ser necesario.
Tratamiento de las verrugas
No hay indicaciones firmes sobre cuándo iniciar tratamiento en pacientes con verrugas. Se debe considerar el tratamiento para las verrugas que son cosméticamente inaceptables, en lugares que interfieren con la función, o dolorosas. Los pacientes deben ser motivados a adherirse a cumplir el tratamiento, lo que puede requerir un curso prolongado y puede no tener éxito. Los tratamientos son menos exitosos en pacientes inmunodeprimidos.
Los tratamientos tópicos irritantes tienen mecanismos de acción que implican dirigir localmente una respuesta inmunitaria al irritante, que también ataca la lesión por VPH. Estos irritantes incluyen ácido salicílico (AS), ácido tricloroacético, 5-fluorouracilo, resina podofílica (p. ej., podofilox), tretinoína, y cantaridina. Las sinecatecinas pueden usarse para las verrugas genitales.
La pomada con imiquimod al 5% para uso tópico induce la producción local de citocinas antivirales en las células cutáneas. El cidofovir tópico y la inmunoterapia de contacto (p. ej., éster dibutil del ácido escuárico (SADBE, por sus siglas en inglés), la difenilciclopropenona (DPCP) y el antígeno de Candida) se han utilizado para el tratamiento de las verrugas.
Las verrugas pueden primero remojarse en agua caliente a 45º C durante 30 min ≥ 3 veces/sem. Después de humedecerla, la piel es más permeable a los agentes tópicos. El antígeno de Candida también puede inyectarse directamente en las lesiones. También puede usarse cidofovir IV.
En la mayoría de los casos, deben combinarse diferentes modalidades para aumentar las probabilidades de éxito en el tratamiento. Se pueden alcanzar efectos antivirales directos con inyección intralesional de bleomicina e interferón alfa-2b, aunque estos tratamientos se reservan para las verrugas más resistentes.
Estos medicamentos se pueden utilizar en combinación con un método destructivo (p. ej., criocirugía, electrocauterización, legrado, escisión, láser) porque a pesar de la eliminación física de una verruga por un método destructivo, el virus puede permanecer en los tejidos y causar recurrencias.
Las inyecciones intralesionales pueden usarse para tratar las verrugas refractarias, múltiples o en áreas sensibles.
Para el tratamiento de las verrugas anogenitales, véase también tratamiento de la infección por papilomavirus humano.
Tratamientos específicos por tipo de verruga
- Verrugas comunes: En los pacientes inmunocompetentes, las verrugas comunes suelen involucionar espontáneamente en 2 a 4 años, aunque algunas persisten mucho tiempo. Hay varios tratamientos disponibles. Los métodos destructivos incluyen electrocauterización, criocirugía con nitrógeno líquido, y cirugía con láser. También suelen usarse preparaciones de ácido salicílico.
- Verrugas filiformes: El tratamiento de las verrugas filiformes es la extirpación con bisturí, tijeras, curetaje o nitrógeno líquido. El nitrógeno líquido debe aplicarse hasta que un halo de 2 mm de piel que rodea la verruga adquiera una tonalidad blanquecina.
- Verrugas planas: El tratamiento de las verrugas planas es difícil, y las verrugas planas suelen ser más duraderas que las verrugas comunes, resistentes a los tratamientos, y, en áreas cosméticamente importantes, los métodos más eficaces (destructivos) son menos deseable. El tratamiento habitual de primera línea es la aplicación diaria de tretinoína (ácido retinoico al 0,05% en crema).
- Verrugas plantares: El tratamiento de las verrugas plantares es la maceración enérgica con emplastos de ácido salicílico (AS) al 40% colocados durante varios días. La verruga se desbrida mecánicamente mientras está húmeda y blanda, y luego se destruye mediante congelación o utilizando sustancias cáusticas (p. ej., ácido tricloroacético al 30 a 70%).
- Verrugas periungueales: El tratamiento combinado con nitrógeno líquido y pomada con imiquimod al 5%, tretinoína o ácido salicílico (AS) es efectivo, y más seguro que el nitrógeno líquido solo o el cauterio.
Se debe tener precaución en el tratamiento de las verrugas periungueales y en las caras laterales de los dedos porque un tratamiento demasiado agresivo puede causar una deformidad permanente de las uñas y, rara vez, lesiones nerviosas.
¿Por qué sangran las verrugas?
Las verrugas tienen irrigación e inervación propia. Son lesiones contagiosas, ya que están causadas por uno de los subtipos del virus del papiloma humano. Las verrugas sangran debido a que cuentan con irrigación sanguínea propia, lo que genera abundantes sangrados si se intentan eliminar con procedimientos inadecuados. En concreto, contienen papilas dérmicas entrelazadas con asas vasculares.
Con la ayuda del dermatoscopio, se pueden observar capilares tortuosos que generan en la macroscopía un puntillado rojo, característico en la lesión. La verruga involucra también terminaciones nerviosas especializadas, lo que genera un leve dolor al manipularla.
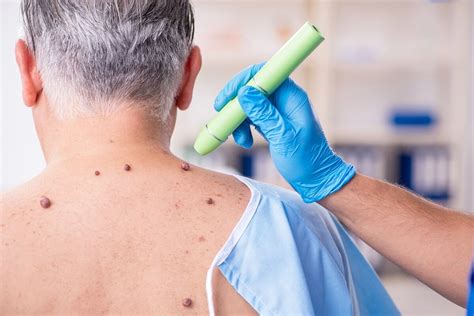
Prevención de verrugas comunes
Es difícil prevenir las infecciones por el virus del papiloma humano que causan verrugas comunes. Para reducir el riesgo de tener verrugas comunes, debemos evitar el contacto directo con las verrugas, no tocarlas y practicar una buena higiene.
Esto incluye tus propias verrugas. No te las arranques: esto puede propagar el virus. No te muerdas las uñas de las manos, las verrugas aparecen con mayor frecuencia en la piel agrietada. Sé cuidadoso con el aseo y evita cepillar, cortar o afeitar las áreas que tengan verrugas.
Vacunas contra el VPH
Gardasil 9 es una vacuna contra el virus del papiloma humano aprobada por la Administración de Alimentos y Medicamentos de los Estados Unidos y se puede utilizar tanto para hombres como para mujeres para proteger contra el cáncer del cuello del útero y las verrugas genitales.
Los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan la vacunación de rutina contra el virus del papiloma humano para niñas y niños de 11 y 12 años, aunque puede comenzar a administrarse a los 9 años.
Es ideal que las niñas y los niños reciban la vacuna antes de que tengan contacto sexual y estén expuestos al virus del papiloma humano. Según las investigaciones, no hay ningún vínculo entre recibir la vacuna a una edad temprana y un inicio precoz de la actividad sexual.
Una vez que alguien se infecta con el virus del papiloma humano, la vacuna podría no ser tan eficaz o podría no funcionar en absoluto. Además, la respuesta a la vacuna es mejor en edades más tempranas que en edades más avanzadas. Pero, si se administra antes de que alguien se infecte, la vacuna puede prevenir la mayoría de los casos de cáncer del cuello del útero.
Los Centros para el Control y la Prevención de Enfermedades recomiendan que todos los niños y niñas de 11 y 12 años reciban dos dosis de la vacuna contra el virus del papiloma humano con al menos seis meses de diferencia. Las niñas y los niños de 9 y 10 años y los adolescentes de 13 y 14 años también pueden recibir la vacuna según el esquema actualizado de dos dosis. Las investigaciones han demostrado que el esquema de dos dosis es eficaz para los niños y las niñas menores de 15 años.
Los adolescentes y adultos jóvenes que comienzan la serie de vacunas más tarde, entre los 15 y los 26 años, deben recibir tres dosis de la vacuna.
Los Centros para el Control y la Prevención de Enfermedades recomiendan ponerse al día con las vacunas contra virus del papiloma humano para todas las personas hasta los 26 años que no estén vacunadas adecuadamente.
La Administración de Alimentos y Medicamentos de los Estados Unidos aprobó recientemente el uso de Gardasil 9 para hombres y mujeres de 9 a 45 años.
¿Cómo actuar si sangran las verrugas?
Cuando las verrugas sangran, lo mejor es acudir al dermatólogo para obtener un tratamiento adecuado. Intentar solucionarlo en casa puede conducir a complicaciones, ya que se maltrata la piel.
La aparición de lesiones, verrugas, bultitos alrededor del ano son causa frecuente de preocupación para los pacientes. La cultura popular hace que con frecuencia los pacientes cuando tienen cualquier síntoma en el ano (dolor, sangrado, bultos…) lo relacionen con que tienen hemorroides debido a que es la enfermedad anal más conocida, pero habitualmente hay otras causas como las fisuras anales que provocan dolor y sangrado y como los condilomas anales que son una enfermedad de transmisión sexual frecuente.
La condilomatosis perianal es una de las enfermedades de transmisión sexual más frecuentes en la actualidad. También llamados verrugas genitales, son una enfermedad de transmisión sexual altamente contagiosa, causada por el virus del papiloma humano (VPH). Se transmite al mantener relaciones sexuales por vía oral, genital o anal con un compañero infectado o también se puede dar el caso de contagio en baños públicos.
La mayoría de los pacientes con este padecimiento tiene el antecedente de contacto sexual anal, y la presencia del virus del papiloma humano está fuertemente relacionada con inmunosupresión asociada al virus de inmunodeficiencia humana. Cerca de dos tercios de aquellos que mantienen relaciones sexuales con una pareja con verrugas genitales las desarrollarán a su vez, alrededor de los tres meses después del contacto.
Síntomas de los condilomas anales
El paciente nota la aparición de una lesión verrucosa en la zona perianal y/o genital. Dos tercios de los pacientes asocian prurito anal, la mitad sangrado con la defecación, en otros casos se quejan de humedad del ano y la minoría de dolor.
Diagnóstico de los condilomas anales
El diagnóstico es fundamentalmente clínico, con la exploración por el Proctólogo, por el Dermatólogo o por el mismo paciente, visualizando las lesiones con su característica apariencia papilomatosa. Es importante buscar otras lesiones relacionadas con el virus del papiloma humano, observar la zona genital tanto en el hombre como en la mujer. El examen mediante anoscopia es esencial para detectar las lesiones intraanales.
Tratamiento de los condilomas anales
Si los condilomas son muy pequeños y están localizados sólo alrededor de la piel del ano, pueden ser tratados con medicamentos que se aplican directamente sobre la lesión: podofilino 0,5% o 5 fluoruracilo tópico. Otras formas de tratamiento consisten en la aplicación de electro-cauterio, resección quirúrgica o combinación de ambos. La escisión quirúrgica se prefiere en pacientes con condilomas de gran tamaño o numerosas lesiones.
Ninguna de las opciones terapéuticas por sí sola es totalmente satisfactoria, ya que están asociadas con tasas de recurrencia significativas.
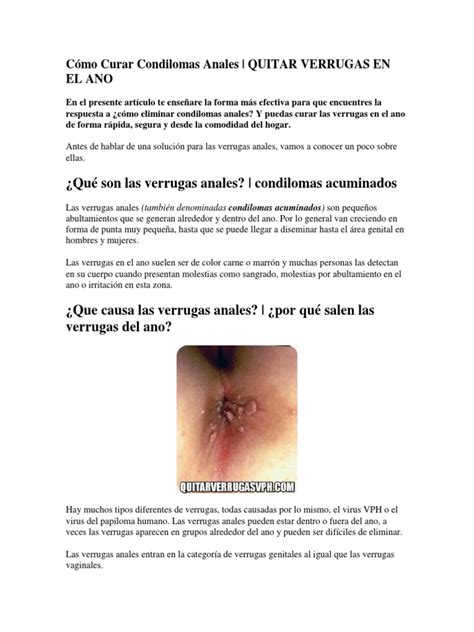
Tabla resumen de tratamientos para verrugas
A continuación, se muestra una tabla resumen con los tratamientos más comunes para las verrugas:
| Tratamiento | Descripción | Tipos de verrugas |
|---|---|---|
| Ácido Salicílico | Agente tópico queratolítico que ayuda a eliminar las capas de piel infectadas. | Verrugas comunes, plantares y planas. |
| Crioterapia | Congelación de la verruga con nitrógeno líquido. | Verrugas comunes, filiformes y plantares. |
| Electrocauterización | Uso de calor para destruir el tejido de la verruga. | Verrugas comunes y filiformes. |
| Extirpación Quirúrgica | Remoción de la verruga mediante cirugía. | Verrugas grandes o resistentes a otros tratamientos. |
| Imiquimod | Crema que estimula el sistema inmunitario para combatir el virus. | Verrugas genitales y planas. |
| Bleomicina | Inyección intralesional utilizada para verrugas resistentes. | Verrugas comunes y plantares. |
Es importante consultar a un dermatólogo para determinar el tratamiento más adecuado según el tipo y ubicación de la verruga.