La queratosis vulvar es una condición que afecta la piel de la vulva, manifestándose de diversas formas y requiriendo un enfoque de tratamiento personalizado. En este artículo, exploraremos las diferentes opciones de tratamiento disponibles, desde cremas tópicas hasta procedimientos más invasivos como la cirugía y el láser.
Tratamiento con Imiquimod (Aldara®)
Imiquimod (Aldara®) es una sustancia química que actúa sobre el sistema inmunológico, mejorando la capacidad del organismo para eliminar las queratosis actínicas y algunos tipos especiales de tumores cutáneos (carcinomas basocelulares superficiales). También es útil en el tratamiento de verrugas en la zona genital.
Durante el tratamiento con la crema de Imiquimod, se producirá una reacción inflamatoria en la zona de la lesión. Suele aparecer: rojez, erosiones, inflamación e irritación, y en algunos casos formación de costras que pueden extenderse por fuera de los límites de la lesión tratada. A veces puede aparecer sensación de escozor y/o prurito, habitualmente bastante tolerable.
Estos cambios son casi constantes en toda persona tratada con imiquimod y suelen iniciarse a partir de la semana de empezar el tratamiento. No se alarme por la aparición de estos síntomas. Todo eso es normal y existe una relación entre el grado de inflamación y la tasa de curación de la lesión: cuanto más intensa sea la irritación de la zona tratada, mejor será la eficacia del medicamento y una irritación intensa suele indicar una probabilidad mayor que la lesión desaparezca del todo.
Estos síntomas desaparecerán espontáneamente una vez finalizado el tratamiento. A pesar de todo, si la reacción inflamatoria es muy intensa, consulte con su médico por si hay que interrumpir el tratamiento unos días.
¿Cómo se aplica el tratamiento?
La crema de Imiquimod tiene que aplicarse antes de meterse en la cama. Hay que lavar las manos y la zona a tratar con agua y un jabón suave y después secar cuidadosamente la zona a tratar. Aplicar una cantidad de crema suficiente que cubra toda la zona a tratar. Después de aplicar la crema, lavar las manos con agua y jabón.
Una vez pasadas las 8 horas, elimine (con agua y un jabón suave) la crema de la zona tratada. Si se desarrolla una irritación importante, se puede interrumpir el tratamiento algunos días. Una vez finalizado el tratamiento, aplicar toques de alcohol 2-3 veces al día durante unos 15 días hasta que todas las lesiones irritadas y costras desaparezcan.
- Si tratamos queratosis actínicas: 3 golpes a la semana (lunes, miércoles y viernes) durante 4 semanas.
- Si tratamos carcinomas basocelulares superficiales: 5 golpes a la semana (de lunes a viernes) durante 6 semanas (como máximo 16 semanas).
Tratamiento del Liquen Escleroso Vulvar
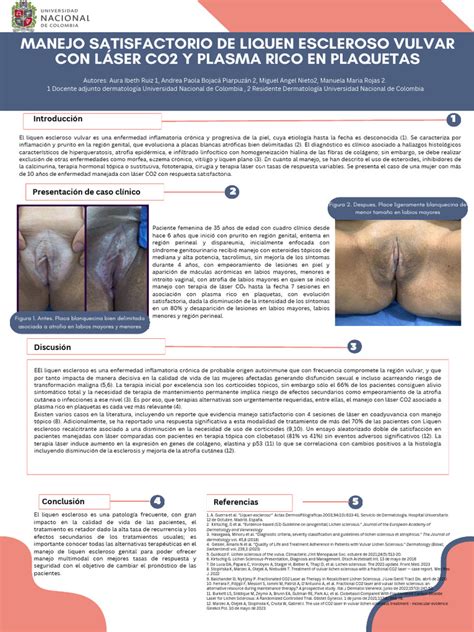
Ya hemos hablado en alguna ocasión del liquen escleroso vulvar, una enfermedad inflamatoria crónica de la piel que afecta predominantemente a la región anogenital. Es más común en mujeres, con dos picos de incidencia: prepúberes y posmenopáusicas. El liquen escleroso vulvar (VLS) puede caracterizarse por un prurito intenso que se acompaña de manchas blanquecinas y atrofia. En estadios más avanzados podemos encontrar estenosis del introito y adhesión labial.
En este artículo damos a conocer el tratamiento que le realizamos a una paciente que llevaba varios años sufriendo con este problema. Había probado previamente muchos tratamientos tópicos, orales e incluso subcutáneos sin mejoría. Comenzamos tratamiento dos veces por semana con UVB de banda estrecha (UVB-BE) (0,2 J / cm2). Recomendamos la realización de fototerapia en casos de fracaso o intolerancia a las terapias estándar.
El liquen escleroso vulvar es una condición inflamatoria crónica de la piel que afecta principalmente a la zona genital femenina. Si bien puede presentarse a cualquier edad, es más común en mujeres posmenopáusicas. Se caracteriza por la aparición de manchas blancas y delgadas en la piel de la vulva, que pueden extenderse al perineo y al ano.
El diagnóstico del liquen escleroso vulvar se basa en una combinación de la evaluación clínica y, en algunos casos, pruebas adicionales. En ocasiones, puede ser necesaria una biopsia de piel para confirmar el diagnóstico y descartar otras condiciones, como el cáncer de vulva o infecciones. La biopsia consiste en tomar una pequeña muestra de tejido para su análisis microscópico en el laboratorio.
Aunque ambos pueden afectar la piel genital, el liquen plano y el liquen escleroso son enfermedades distintas. El liquen plano se caracteriza por lesiones violáceas, planas y pruriginosas, mientras que el liquen escleroso presenta manchas blancas y delgadas con atrofia de la piel.
El tratamiento del liquen escleroso vulvar se enfoca en aliviar los síntomas y prevenir complicaciones. El láser fraccionado CO2 es una tecnología avanzada que utiliza la energía lumínica del dióxido de carbono para tratar diversas afecciones de la piel. Su principal característica es que actúa de forma fraccionada, es decir, crea microcolumnas de energía que penetran en la piel, dejando zonas de tejido sano intactas entre ellas. El láser fraccionado CO2 estimula la producción de colágeno y elastina, proteínas esenciales para la firmeza y elasticidad de la piel. De esta forma, se logra una mejora significativa en la textura, el tono y la apariencia general de la piel, reduciendo arrugas, cicatrices, manchas y otras imperfecciones.
El láser de CO2 realiza una disección fina del tejido cicatrizal sin riesgos de dañar el clítoris. Para lograr el éxito del tratamiento, es fundamental que después de la cirugía se continúe con el suministro de corticoides tópicos. mujeres con liquen escleroso y con liquen plano, donde todas las pacientes fueron sometidas a tratamiento tópico pre y post operatorio personalizado, con inmunomoduladores o esteroides. Todas ellas, tuvieron una mejoría en las relaciones sexuales así como se redujeron los síntomas vulvares.
Elsevier España, S.L.U.. Se manifiesta como una especie de parches de piel blanquecina, a veces arrugada o frágil, pero también puede tener una superficie brillante y lisa. No se conoce la causa exacta del liquen escleroso. Un desequilibrio hormonal o un sistema inmunitario hiperactivo es posible que sean partícipes del desarrollo de esta enfermedad. Esta infección no solo se presenta en las mujeres posmenopáusicas, sino también en los niños y en los hombres. Suele afectar a la vulva en las mujeres.
Tratamiento de la Queratosis Seborreica
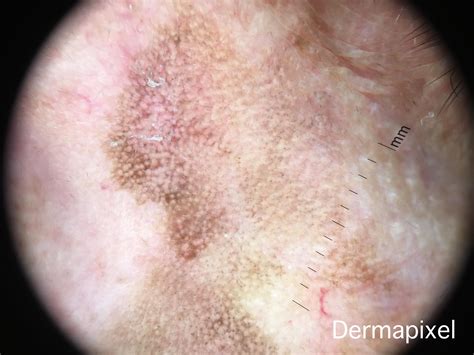
La Queratosis Seborreica es una afección de la piel que se caracteriza por el crecimiento de lesiones benignas y elevadas en la piel. Como hemos comentado anteriormente la queratosis seborreica es una afección de la piel caracterizada por el crecimiento de lesiones benignas y elevadas en la piel. La queratosis seborreica es una afección común, especialmente en personas mayores de 50 años. Puede estar relacionada con la genética y con la exposición al sol.
El tratamiento de la queratosis seborreica generalmente no es necesario, pero si las lesiones son grandes o están causando incomodidad, pueden eliminarse mediante procedimientos como la crioterapia, la electrocirugía o la extirpación quirúrgica y la utilización del láser Co2.
Opciones de Tratamiento
- Láser de CO2: El láser de CO2 es una herramienta útil en el tratamiento de las queratosis seborreicas, especialmente en lesiones grandes o múltiples. El láser emite una luz de alta energía que vaporiza el tejido de la lesión de la queratosis seborreica. El uso del láser de CO2 en el tratamiento de las queratosis seborreicas tiene varios beneficios. En primer lugar, es un tratamiento rápido y eficaz que puede eliminarse de forma ambulatoria en la consulta del dermatólogo o cirujano plástico. En segundo lugar, el uso del láser de CO2 para tratar las queratosis seborreicas produce menos cicatrices que la cirugía tradicional con bisturí. Sin embargo, es importante tener en cuenta que el uso del láser de CO2 para tratar las queratosis seborreicas puede tener algunos efectos secundarios, como enrojecimiento e inflamación temporal, ampollas y costras.
- Crioterapia: La crioterapia es un procedimiento que utiliza frío extremo para congelar y destruir las células anormales en la piel. En el caso de la queratosis seborreica, se utiliza nitrógeno líquido para congelar la lesión durante unos segundos, lo que causa la formación de una ampolla en la piel alrededor de la lesión. Este tipo de tratamiento es rápido, generalmente toma solo unos minutos y puede realizarse en el consultorio del dermatólogo. A menudo se utiliza como una opción de tratamiento para las lesiones más pequeñas y superficiales. Aunque podría ser necesario múltiples sesiones para eliminar completamente la lesión.
- Electrocirugía: La electrocirugía es un procedimiento médico que utiliza corriente eléctrica para eliminar tejido anormal de la piel. Durante el procedimiento, el dermatólogo utiliza un electrodo para aplicar la corriente eléctrica directamente en la lesión. La electricidad pasa a través de la piel y destruye el tejido anormal. El procedimiento es rápido y se realiza en el consultorio del dermatólogo. La electrocirugía puede ser una opción de tratamiento efectiva para lesiones más grandes o para lesiones que están en áreas sensibles de la piel.
- Extirpación Quirúrgica: La extirpación quirúrgica es un procedimiento que implica la eliminación de la queratosis seborreica mediante una cirugía menor. Durante el procedimiento, el dermatólogo utiliza anestesia local para adormecer la piel y luego corta la lesión con un bisturí o tijeras quirúrgicas. La extirpación quirúrgica es un tratamiento efectivo para las lesiones más grandes o profundas que no pueden eliminarse mediante otros procedimientos menos invasivos.
En cualquiera de los tratamientos aquí expuestos es muy importante seguir las recomendaciones médicas para cada caso. Con ello evitaremos infecciones y se acelerará el proceso de la curación de la piel.
Tras un tratamiento para eliminar queratosis seborreicas, es fundamental seguir ciertas recomendaciones para asegurar una recuperación adecuada y evitar posibles complicaciones. Mantener la zona limpia y seca es esencial, especialmente durante los primeros días tras el procedimiento. Además, es preferible no aplicar maquillaje en la zona hasta que haya sanado completamente, evitando así la irritación.
Pueden aparecer en cualquier parte del cuerpo. Son de color marrón claro, marrón oscuro o negro. En muchas ocasiones causan irritación o picor. Aunque la queratosis seborreica no es una afección grave que pueda causar graves problemas de salud, es importante mantener una buena salud de la piel y protegerse del sol para reducir el riesgo de desarrollar lesiones cutáneas.
Prevención
No hay una forma conocida de prevenir la queratosis seborreica.
- Proteger la piel del sol: La exposición prolongada al sol y las quemaduras solares aumentan el riesgo de desarrollar queratosis seborreica y otros tipos de cáncer de piel.
- Evitar el rascado o frotamiento de la piel: La queratosis seborreica puede irritarse si se rasca o frota contra la ropa.
Otros Problemas Cutáneos Similares
Además de la queratosis seborreica, existen otros problemas cutáneos similares que afectan la piel, principalmente en personas de mediana o avanzada edad.
- Léntigos solares: Son manchas marrones causadas por la exposición prolongada al sol. Suelen aparecer en áreas expuestas como la cara, manos y brazos.
- Quistes epidérmicos: Estos bultos benignos se forman debajo de la piel debido a la acumulación de queratina.
- Fibromas blandos: También conocidos como acrocordones, son pequeños colgajos de piel que aparecen en zonas de fricción, como el cuello o las axilas.
- Queratosis actínica: Es una lesión precancerosa que aparece como una mancha rugosa en la piel, especialmente en áreas expuestas al sol.
Tratamiento de la Queratosis Liquenoide
La queratosis liquenoide es una afección benigna de la piel que provoca la aparición de pequeñas lesiones rojizas o pigmentadas, habitualmente únicas y de evolución limitada. El objetivo principal del tratamiento de la queratosis liquenoide se centra en controlar los síntomas molestos cuando están presentes, mejorar el aspecto estético de las lesiones cuando causan preocupación al paciente, y en algunos casos confirmar que la lesión no sea algo más grave.
No todas las personas con queratosis liquenoide necesitan tratamiento, ya que muchas lesiones desaparecen por sí solas con el tiempo. La decisión de tratar o simplemente observar la lesión depende de varios factores individuales. Entre ellos se encuentran la localización de la lesión (especialmente si está en zonas visibles como el rostro o las manos), la presencia de síntomas como picor o sensación de escozor, la duración de la lesión, y las preocupaciones estéticas del paciente.
Existen tanto tratamientos convencionales ampliamente utilizados como enfoques más novedosos que se están investigando o aplicando en casos específicos. Las sociedades médicas dermatológicas reconocen que muchas queratosis liquenoides no requieren intervención activa, pero cuando el tratamiento es necesario, hay varias opciones disponibles basadas en la evidencia clínica acumulada a lo largo de los años.
Enfoques Terapéuticos
El enfoque terapéutico clásico de la queratosis liquenoide comienza frecuentemente con la observación sin intervención. Dado que entre el 40% y el 80% de las lesiones desaparecen espontáneamente en un período de varios meses, muchos dermatólogos recomiendan simplemente vigilar la evolución de la lesión, especialmente cuando no causa molestias significativas al paciente.
- Criocirugía: Cuando se decide proceder con un tratamiento activo, uno de los métodos más utilizados es la criocirugía, un procedimiento que consiste en aplicar nitrógeno líquido extremadamente frío sobre la lesión. Este tratamiento congela y destruye las células afectadas, permitiendo que la piel sana se regenere posteriormente. La criocirugía se realiza habitualmente en la consulta del dermatólogo, no requiere anestesia en la mayoría de los casos, y suele completarse en pocos minutos. Tras la aplicación del frío intenso, es normal que aparezca una ampolla en la zona tratada, que posteriormente se seca y cae, dejando piel nueva en su lugar.
- Escisión Quirúrgica: Otra opción terapéutica convencional es la escisión quirúrgica, que implica la extirpación completa de la lesión mediante un pequeño corte. Este método tiene la ventaja adicional de permitir el análisis microscópico completo del tejido extraído, lo cual puede ser especialmente útil cuando existe alguna incertidumbre diagnóstica o cuando es necesario descartar otras afecciones cutáneas. La escisión se realiza bajo anestesia local y habitualmente requiere unos pocos puntos de sutura que se retiran después de una semana aproximadamente.
- Curetaje con Electrodisección: El curetaje con electrodesecación representa otra alternativa terapéutica utilizada en algunos centros dermatológicos. Este procedimiento combina el raspado de la lesión con una cureta (un instrumento quirúrgico pequeño con forma de cuchara) seguido de la aplicación de una corriente eléctrica que cauteriza la zona tratada. La electrodesecación ayuda a controlar el sangrado y destruye cualquier célula residual que pudiera quedar tras el raspado.
- Corticosteroides Tópicos: Los corticosteroides tópicos de potencia moderada a alta constituyen otra opción terapéutica, especialmente útil cuando la lesión presenta inflamación activa o causa picor. Estos medicamentos se aplican directamente sobre la lesión en forma de crema o pomada, habitualmente una o dos veces al día durante varias semanas. Los corticosteroides actúan reduciendo la inflamación y suprimiendo la respuesta inmunitaria local que caracteriza a esta condición.
La duración total del tratamiento depende del método elegido. Los procedimientos quirúrgicos y destructivos como la criocirugía o la escisión resuelven la lesión en una única sesión, aunque el proceso completo de cicatrización puede extenderse varias semanas.
Efectos Secundarios
En cuanto a los efectos secundarios de los tratamientos convencionales, los métodos destructivos pueden dejar cicatrices residuales o cambios en la pigmentación de la piel en la zona tratada. La criocirugía puede causar hipopigmentación (aclaramiento de la piel) que puede ser temporal o permanente. Los corticosteroides tópicos, cuando se usan durante períodos prolongados o en zonas sensibles, pueden provocar atrofia cutánea, estrías, telangiectasias o reacciones alérgicas locales.
Tratamientos Novedosos
Además de los métodos convencionales, se están explorando opciones terapéuticas más novedosas para la queratosis liquenoide.
- Imiquimod Tópico: El imiquimod tópico representa uno de los tratamientos más prometedores que se está investigando para la queratosis liquenoide. El imiquimod es un inmunomodulador, es decir, una sustancia que modifica la respuesta del sistema inmunitario de manera específica. Este medicamento se presenta en forma de crema al 5% y actúa estimulando la producción de citocinas (proteínas que regulan la respuesta inmunitaria) que ayudan a eliminar las células alteradas de la lesión.
Tratamiento de enfermedades dermatológicas en genitales Dra Estefania Ocampo Playa del Carmen
Un caso clínico documentado y publicado en 2020 en una revista científica especializada describió el tratamiento exitoso de una queratosis liquenoide facial con imiquimod tópico. La paciente tenía una lesión rojiza en la mejilla que había persistido durante meses y que le causaba preocupación estética. Tras confirmar el diagnóstico mediante biopsia, se le prescribió imiquimod en crema al 5% para aplicar tres veces por semana durante la noche, cubriendo la lesión con una fina capa y dejando actuar durante ocho horas antes de lavar. Los resultados de este caso fueron notables: la lesión desapareció completamente tras las ocho semanas de tratamiento, dejando únicamente una ligera hiperpigmentación residual que también se resolvió espontáneamente en los meses siguientes.
Durante el tratamiento, la paciente experimentó una reacción inflamatoria local moderada (enrojecimiento y ligera descamación en la zona de aplicación), que es un efecto esperado del mecanismo de acción del medicamento y que no requirió suspender el tratamiento. No hubo recurrencia de la lesión en el seguimiento posterior. El mecanismo de acción del imiquimod en la queratosis liquenoide se cree que está relacionado con su capacidad para activar los receptores tipo toll (TLR-7) en las células inmunitarias de la piel. Esta activación desencadena una cascada de eventos que incrementan la producción de interferón alfa y otras citocinas proinflamatorias que ayudan a eliminar las células alteradas.
Un estudio comparativo publicado en 2022 analizó diferentes métodos de tratamiento para la queratosis liquenoide benigna localizada específicamente en el rostro. Este estudio comparó tres enfoques principales: criocirugía, escisión quirúrgica, y tratamiento conservador con corticosteroides tópicos. Los investigadores evaluaron no solo la efectividad de cada método sino también los resultados estéticos y la satisfacción de los pacientes.
Este mismo estudio documentó que algunos pacientes tratados solo con corticosteroides tópicos potentes experimentaron mejoría, aunque la tasa de resolución completa fue menor comparada con los métodos destructivos. Los investigadores concluyeron que la elección del tratamiento debe individualizarse según la localización de la lesión, las preferencias del paciente, y la experiencia del clínico.
El imiquimod tópico puede causar reacciones inflamatorias locales significativas que son parte de su mecanismo de acción. Estas reacciones incluyen enrojecimiento, hinchazón, descamación y formación de costras en la zona tratada. Aunque estas respuestas suelen ser tolerables, es fundamental que el tratamiento sea supervisado por un dermatólogo que pueda ajustar la frecuencia de aplicación si la reacción es demasiado intensa.
Aunque no se han identificado ensayos clínicos formales de fase I, II o III específicamente diseñados para investigar nuevos fármacos contra la queratosis liquenoide, la naturaleza benigna y autolimitada de esta condición hace que la investigación se centre más en optimizar los tratamientos existentes que en desarrollar terapias completamente nuevas.
Es importante mencionar que los dermatólogos en diferentes partes del mundo, incluyendo Europa, Estados Unidos, Arabia Saudí y otros países, han documentado la efectividad de diversos enfoques terapéuticos.
⚠️ Importante: Aunque muchas queratosis liquenoides desaparecen solas, cualquier lesión cutánea nueva o que cambie de aspecto debe ser evaluada por un dermatólogo. Esto permite confirmar el diagnóstico correcto y descartar otras afecciones de la piel, incluyendo lesiones premalignas o malignas que pueden tener un aspecto similar en las etapas iniciales.
Xantoma Verruciforme
El xantoma verruciforme es una lesión mucocutánea rara, benigna y no destructiva. Fue descrito por primera vez en 1971 por Shafer1. La mayoría de las lesiones descritas se localizan en la cavidad oral, y son pocos los casos de xantoma verruciforme vulvar que se han publicado desde su primera descripción en 19792.Se han postulado diferentes hipótesis patogénicas de la enfermedad, incluyendo el origen metabólico, infeccioso, inflamatorio o traumático3. El diagnóstico de esta entidad es importante, ya que puede imitar otras lesiones benignas, preneoplásicas o malignas de la vulva. El examen histopatológico es esencial para el diagnóstico2.
El xantoma verruciforme es una lesión reactiva, no tumoral, que afecta principalmente a la mucosa oral1, aunque también puede afectar la piel y la mucosa genital2. Se presenta a cualquier edad, especialmente entre los 50 y 70 años4. No tiene predilección por sexo ni raza. Es una lesión crónica y la recurrencia es rara.Existen diferentes hipótesis que tratan de explicar su etiopatogenia, aunque esta continúa siendo desconocida. La asociación con numerosas enfermedades como nevus epidérmico verrucoso, lupus eritematoso5, epidermolisis ampollosa, pénfigo vulgar y liquen plano indica una condición reactiva ante el trauma o ante una lesión cutánea previa que compromete la epidermis6.
Diagnóstico Diferencial
El diagnóstico diferencial debe hacerse con queratosis seborreica, condiloma acuminado, carcinoma escamocelular, neoplasia intraepitelial vulvar, papulosis bowenoide, eritroplasia de Queyrat y con el tumor de células granulares.
Diagnóstico y Tratamiento
El diagnóstico preciso se establece con el estudio histológico, caracterizado por hiperplasia epidérmica, paraqueratosis extensa con exocitosis de neutrófilos y acúmulos de histiocitos xantomatosos en la dermis papilar. El tratamiento definitivo es la extirpación de la lesión.
Tabla Resumen de Tratamientos
| Condición | Tratamiento | Consideraciones |
|---|---|---|
| Queratosis Actínica | Imiquimod | Puede causar inflamación local. |
| Liquen Escleroso Vulvar | Láser CO2, Corticoides Tópicos | Seguimiento post-operatorio con corticoides. |
| Queratosis Seborreica | Crioterapia, Electrocirugía, Láser CO2 | Elegir según tamaño y localización. |
| Queratosis Liquenoide | Observación, Criocirugía, Imiquimod | Imiquimod puede causar inflamación. |
| Xantoma Verruciforme | Extirpación Quirúrgica | Diagnóstico confirmatorio con histología. |
tags: #queratosis #vulvar #tratamiento