La alergia a la penicilina es la consulta más frecuente dentro del campo de la alergia medicamentosa. Sin embargo, tras la realización de un estudio dirigido por especialistas con pruebas cutáneas y prueba de exposición controlada, menos del 5 % de los casos sospechosos se confirma que son verdaderamente alérgicos.
Las reacciones alérgicas o de hipersensibilidad a antibióticos son causa habitual de consulta en los Servicios de Alergología. Los antibióticos betalactámicos (penicilinas y cefalosporinas, principalmente) son los más implicados. El estudio diagnóstico es complejo y no exento de riesgos, por lo que solo es factible llevarlo a cabo en unidades o servicios de Alergología. Los antibióticos son compuestos químicos producidos por seres vivos, o derivados sintéticos de sustancias naturales, que a bajas concentraciones matan o inhiben el crecimiento de ciertas clases de gérmenes sensibles, principalmente bacterias; pueden actuar como bacteriostáticos, si impiden su crecimiento, o como bactericidas, si los destruyen. Se utilizan en la práctica clínica habitual para el tratamiento de infecciones respiratorias, urinarias, dentales, de la piel, etc. Existen numerosos grupos de antibióticos, entre los que se encuentran los betalactámicos, las quinolonas, los aminoglucósidos, los macrólidos y las sulfamidas.
Los antibióticos betalactámicos son los más utilizados tanto en el ámbito de atención primaria como hospitalario y más del 90 % de los pacientes que dicen ser alérgicos a la penicilina en realidad no lo son. Las penicilinas se usan comúnmente para tratar infecciones causadas por organismos tanto gram negativos como gram positivos. Asimismo, los individuos etiquetados de alergia a penicilina tienen más probabilidades de recibir terapias alternativas, lo que puede generar gastos adicionales, estancias hospitalarias más prolongadas y un aumento de microorganismos multirresistentes como por ejemplo enterococcus resistente a la vancomicina, S. aureus resistente a la meticilina, o C.
Es importante destacar que, si bien el diagnóstico de alergia a la penicilina generalmente se adquiere en la infancia y hasta el 20 % de la población general se autodenomina alérgica a la penicilina, solo menos del 6 % de ellas se confirman después de un estudio adecuado.
Un diagnóstico erróneo conduce a la utilización de antibióticos de segunda línea, posible aumento de efectos adversos y uso de terapias alternativas menos efectivas. Esto constituye una importante amenaza para la salud pública y una significativa carga económica, ya que el uso de antibióticos de amplio espectro puede provocar infección por C. difficile, resistencia a los antibióticos y estancia hospitalaria prolongada.
La penicilina es el antibiótico más antiguo conocido, y desde su descubrimiento fue empleada con éxito para tratar múltiples enfermedades infecciosas, desde la sífilis a las heridas de guerra.
Reacciones Adversas a Fármacos
Las reacciones adversas a fármacos se definen, según la Organización Mundial de la Salud, como cualquier efecto perjudicial y no intencionado, producido por un fármaco, que ocurre a las dosis utilizadas en humanos para la profilaxis, el diagnóstico o el tratamiento. Se entiende por reacción alérgica o de hipersensibilidad la respuesta adversa a un medicamento producida por mecanismo inmunológico. Son reacciones de tipo B, en cuya patogenia participa un mecanismo inmunológico específico, conocido o supuesto. Habitualmente no dependen de la dosis del fármaco, no están relacionadas con la acción farmacológica del mismo y requieren una sensibilización previa. La mayoría son impredecibles y afectan sólo a determinados individuos. La predisposición individual para presentar reacciones de hipersensibilidad depende de características genéticas en individuos susceptibles. Estas reacciones, en muchos casos graves, limitan el uso de fármacos que, por otra parte, son eficaces y pueden causar la retirada tras su comercialización.
Tipos de Reacciones Alérgicas
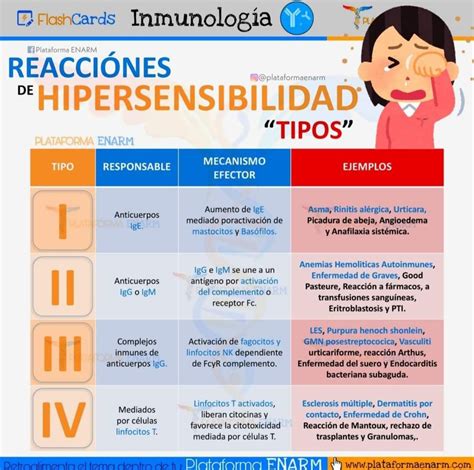
En general, como ya se ha mencionado, las reacciones alérgicas a medicamentos pueden agruparse en dos tipos, inmediatas y tardías y por lo tanto, en función de la sospecha, el estudio alergológico incluirá pruebas cutáneas en prick e intradermorreacción con lectura inmediata y/o tardía, pruebas epicutáneas o de parche con lectura a las 48 y 96 horas y pruebas in vitro como la determinación de IgE específica, el test de activación de basófilos o test de transformación linfoblástica.
- Reacciones Inmediatas: Se consideran reacciones inmediatas (tipo 1 o mediadas por IgE) cuando se presentan entre una y seis horas después de la exposición al fármaco. Las manifestaciones clínicas que involucran reacciones inmediatas van desde cuadros leves como urticaria inmediata o angioedema hasta reacciones graves como anafilaxia, incluyendo el shock anafiláctico.
- Reacciones No Inmediatas: Las reacciones no inmediatas o tardías (no mediadas por IgE) tienen lugar más de seis horas después y hasta varios días después de la última administración del fármaco y comprenden desde el exantema maculopapular o urticaria no inmediata hasta reacciones adversas cutáneas graves (conocidas con las siglas SCAR). La mayoría de las reacciones no inmediatas son leves. La manifestación clínica más común en niños es cutánea, en forma de exantema maculopapular tardío o urticaria, de hecho, el exantema maculopapular ocurre en el 5 %-10 % de los niños a los que se les prescribe amoxicilina. Por lo tanto, es necesario considerar en el diagnóstico diferencial infecciones virales como Epstein Barr, Citomegalovirus, Herpes virus Humano-6 y otras. La anafilaxia en niños es extremadamente rara y representa menos del 0,05 % de todos los casos.
Manifestaciones Clínicas
Las reacciones alérgicas no inmediatas se desencadenan, como mínimo, una hora después de la administración del antibiótico; normalmente suelen aparecer a las 24-48 horas de iniciar el tratamiento, aunque también puede aparecer más tarde, incluso días después de iniciar un tratamiento. En este tipo de reacciones es más difícil establecer una relación causal entre la toma del antibiótico y el desarrollo de la reacción.
- Lesiones en la piel: habones (ronchas sobreelevadas que causan picor), hinchazón en párpados o labios (angioedema), picor sin lesiones evidentes, o exantemas similares a los que aparecen en el sarampión o la varicela.
En las reacciones inmediatas, la más grave es el choque anafiláctico, en la que el paciente sufre hipotensión grave y súbita, acompañado de enrojecimiento generalizado, prurito y sensación de ahogo, entre otros síntomas. Este cuadro necesita una atención rápida e indemorable, con la administración de adrenalina intramuscular, corticoides y otras medidas de soporte.
En el caso de las reacciones alérgicas no inmediatas, las más graves son las toxicodermias como el síndrome de hipersensibilidad sistémica por fármacos con eosinofilia (DRESS), el eritema exudativo multiforme (EEM) o la necrólisis epidérmica tóxica (NET), que pueden dejar importantes secuelas e incluso provocar situaciones de riesgo vital con desenlace mortal; y las reacciones órgano-específicas, como la hepatitis fulminante, que en ocasiones se hacen subsidiarias de un trasplante de hígado.
¿Soy realmente alérgico a la penicilina?
Reactividad Cruzada
Los fármacos betalactámicos comparten un anillo de cuatro carbonos, denominado anillo betalactámico. La penicilina y el resto de betalactámicos comparten el anillo betalactámico pero difieren con respecto al anillo adyacente y las cadenas laterales del grupo R: R1 y R2. La penicilina es una molécula pequeña que se une covalentemente a las proteínas plasmáticas para crear complejos hapteno-portador. El anillo betalactámico se une a residuos de lisina en las proteínas séricas y, cuando se une a una matriz de polilisina, se genera el principal determinante antigénico peniciloil-polilisina (PPL).
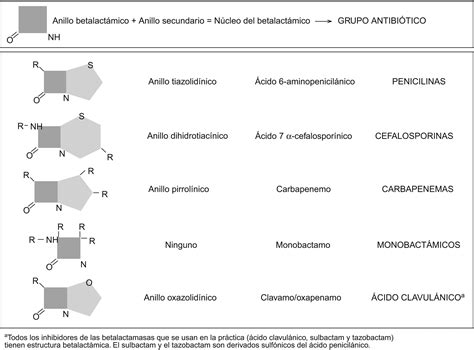
Se ha demostrado que las cadenas laterales R1 compartidas entre algunas penicilinas y cefalosporinas, así como entre las propias cefalosporinas, son un importante factor de reactividad cruzada. Se ha informado que, en reacciones inmediatas, existe una reactividad cruzada del 10 % entre las penicilinas y las cefalosporinas de primera generación debido a la similitud de sus cadenas laterales (excluyendo la cefazolina). Si son idénticas, la reactividad cruzada alcanza el 30 %, como ocurre con la amoxicilina y el cefadroxilo, siendo menor entre las penicilinas y las cefalosporinas de segunda generación, sobre todo con la cefuroxima. De hecho, Romano et al. informaron en su último estudio una tasa de reactividad cruzada entre penicilinas, cefamandol y aminocefalosporinas en torno al 38 %, así como la tolerabilidad de cefuroxima y ceftriaxona en todos los sujetos con hipersensibilidad a las penicilinas mediada por IgE que presentaban pruebas cutáneas negativas con estas cefalosporinas.
¿Qué hacer ante una reacción alérgica?
Se debe suspender inmediatamente su administración, guardar la caja del antibiótico (nunca tirarla), y acudir inmediatamente a un centro de urgencias, principalmente si aparecen síntomas graves como ahogo y mareo. Si los síntomas son leves (como picor en la piel) se debe acudir al médico de familia, este realizará un primer examen y derivará al paciente, si lo considera oportuno, al alergólogo de referencia. Si la reacción alérgica ha ocurrido durante un ingreso hospitalario, con la realización de un procedimiento diagnóstico o quirúrgico, es muy importante que en el informe del alta quede reflejada la reacción que la persona ha presentado y los posibles fármacos implicados, para que posteriormente el alergólogo pueda evaluarlo. Es muy importante guardar todos los datos referentes a la reacción ocurrida para poder luego contarlo bien en consulta; como por ejemplo, cuántos días llevaba tomando el antibiótico, cuando empezó a sentirse mal o por qué se lo mandaron.
Diagnóstico de la Alergia a Penicilina
Sí, es muy importante evaluar cualquier sospecha de alergia a antibióticos, ya que menos de un 30 % de los pacientes inicialmente catalogados como alérgicos finalmente lo son. Esto es especialmente importante en la población infantil, en la que menos del 10 % de los niños con sospecha de ser alérgicos a antibióticos ven confirmado el diagnóstico tras un estudio alergológico. Todo esto indica que un amplio porcentaje de la población que piensa que es alérgica a los antibióticos no lo es. La sospecha de alergia a antibióticos, confirmada o no, hace que el paciente reciba tratamiento antibiótico alternativo que no es de primera elección para su infección y que, además, puede ser más tóxico.
El diagnóstico de la alergia a antibióticos comienza por una adecuada historia clínica, a menudo difícil de obtener, ya que a veces la persona no recuerda el antibiótico implicado, ni la reacción que presentó, ni aporta ninguna información por escrito de lo ocurrido. En función del antibiótico implicado, existen otros métodos diagnósticos como son las pruebas de laboratorio, las pruebas cutáneas y las pruebas de administración/exposición controlada. Todas estas pruebas deben realizarse en las unidades y servicios de Alergología, donde existe personal específicamente entrenado para llevarlas a cabo. La aproximación diagnóstica es diferente en función del grupo antibiótico implicado, el tipo de reacción, su gravedad y los factores de riesgo del paciente.
Pruebas Cutáneas
Las pruebas cutáneas consisten en la aplicación en la piel de pequeñas cantidades del antibiótico o partes de la estructura química que lo forma, bien en forma intraepidérmica (prick-test o pruebas de punción), intradérmica o epicutánea (test del parche). En función de la clase de reacción y de su gravedad se indicará un tipo de pruebas u otro. Así, en el caso de las reacciones inmediatas se utilizan las pruebas intraepidérmicas e intradérmicas; y en el caso de las no inmediatas, las pruebas intradérmicas con lectura tardía y las epicutáneas. Por otra parte, en raras ocasiones la realización de estas pruebas puede producir reacciones generalizadas en personas muy alérgicas; por ello, en pacientes con mayor riesgo o con reacciones graves, las pruebas se hacen con concentraciones más bajas de las inicialmente recomendadas, para ir aumentando de forma progresiva. Estos procedimientos solo son factibles en unidades de Alergología y por personal entrenado específicamente para ello.

Pruebas de Exposición Controlada
Si todas las pruebas anteriores son negativas, se pueden llevar a cabo pruebas de exposición o de administración controlada con el antibiótico. Las pruebas se realizan a simple ciego, lo que indica que el paciente no sabe qué antibiótico se le está administrando ni la dosis, evitándose así la posible aparición de síntomas subjetivos derivados del miedo del paciente a sufrir una reacción. Durante el procedimiento, se pueden administrar cápsulas o viales que no contengan medicamento alguno (placebo), con el objetivo de minimizar al máximo la subjetividad de la prueba.
Pruebas In Vitro
- Determinación de anticuerpos IgE específicos: Es la prueba de laboratorio más empleada en el diagnóstico de alergia a antibióticos. Este método, que solo es de utilidad para el diagnóstico de reacciones inmediatas, tiene la ventaja de que se puede utilizar en pacientes con reacciones graves o con factores de riesgo, en los que estén contraindicadas las pruebas de exposición controlada, e incluso las pruebas cutáneas.
- Test de activación de basófilos: También se encuentra disponible para el diagnóstico de reacciones inmediatas.
Tratamiento
El tratamiento de una reacción alérgica aguda exige la administración de antihistamínicos, corticoides e incluso adrenalina en las reacciones más graves. Cuando se sospecha alergia a un antibiótico, y antes de que se haya realizado el estudio en un servicio de Alergología, se debe evitar el antibiótico responsable de la reacción, así como todos los del mismo grupo.
En caso de que sea estrictamente necesario administrar a un paciente un antibiótico al cual es alérgico, se puede usar un procedimiento denominado desensibilización, que se realiza administrando pequeñas dosis del mismo hasta alcanzar la dosis terapéutica.
En el caso de las reacciones alérgicas inmediatas, su gravedad puede disminuir en el tiempo e incluso desaparecer, siempre que el paciente no tenga ningún contacto inadvertido con dicho antibiótico u otro perteneciente al mismo grupo. Sin embargo, eso no indica que el paciente pueda tolerarlo, ya que a menudo, en el momento en que vuelva a tomar el antibiótico, volverá a sensibilizarse y se expondrá nuevamente a un alto riesgo de reacción alérgica.
En conclusión, dado que, tras una evaluación formal por especialistas con pruebas cutáneas y prueba de exposición, menos del 5 % de los casos sospechosos se confirma que son verdaderamente alérgicos, es evidente la trascendencia de eliminar el etiquetado de estos pacientes, ya que un diagnóstico erróneo puede tener implicaciones para la salud pública y personal.
tags: #urticaria #por #penicilina