El virus del papiloma humano (VPH) es la causa de un amplio número de situaciones patológicas, tanto en el varón como en la mujer, siendo las más frecuentes los condilomas acuminados o verrugas genitales. Durante muchos años se han considerado estos condilomas como una patología de escasa relevancia clínica, pero varios estudios que se iniciaron a partir de 1980 han establecido la asociación del VPH con diversos procesos malignos neoplásicos del área genitourinaria y especialmente con aquellos que se localizan en el cérvix uterino.
Hasta este momento se han aislado unos 100 genotipos, de los que aproximadamente 42 se han localizado en el área genital. Según su asociación con el cáncer de cérvix se han agrupado en dos categorías: de alto riesgo oncogénico y de bajo riesgo oncogénico.
Es importante destacar que no todas las verrugas genitales están causadas por el VPH, y un resultado negativo en la prueba del VPH no descarta la necesidad de investigar otras posibles causas. En este artículo, exploraremos las causas de las verrugas genitales con prueba negativa de VPH, así como las opciones de diagnóstico y tratamiento disponibles.
Introducción al VPH y las Verrugas Genitales
El virus del papiloma humano (VPH) es la causa de un amplio número de situaciones patológicas, tanto en el varón como en la mujer, siendo las más frecuentes los condilomas acuminados o verrugas genitales. Durante muchos años se han considerado estos condilomas como una patología de escasa relevancia clínica, pero varios estudios que se iniciaron a partir de 1980 han establecido la asociación del VPH con diversos procesos malignos neoplásicos del área genitourinaria y especialmente con aquellos que se localizan en el cérvix uterino.
Hasta este momento se han aislado unos 100 genotipos, de los que aproximadamente 42 se han localizado en el área genital. Según su asociación con el cáncer de cérvix se han agrupado en dos categorías: de alto riesgo oncogénico y de bajo riesgo oncogénico.
En las lesiones en las que se localiza VPH de bajo riesgo (VPH-BR), éste se encuentra en forma episómica, aislado del genoma celular. Los VPH de alto riesgo (VPH-AR) por el contrario, se encuentran integrados en el genoma de la célula huésped o de las células neoplásicas. Éstas expresan las oncoproteínas E6 y E7 (región E, expresión temprana y los genes 6 y 7 que codifican las proteínas implicadas en los procesos de replicación, transcripción y transformación celular).
La prevalencia del VPH puede variar mucho según las poblaciones. En un estudio epidemiológico realizado en varios países del mundo, con representación de todos los continentes, en mujeres con citología normal, se encontró una prevalencia muy amplia, siendo los valores mínimos en España (1,4%) y los más altos en Nigeria (25,6%).
Por estudios ya realizados, se ha estimado que aproximadamente del 3 al 10% de las mujeres infectadas tendrán una infección persistente a lo largo de los años; estas son las que constituyen el grupo de alto riesgo para progresión hacia el cáncer cervical.
El estudio del genotipo de VPH que infecta el cérvix es importante por varios motivos, pero principalmente por sus implicaciones pronósticas. Es necesario distinguir los de alto riesgo oncogénico de los de bajo riesgo, por su valor pronóstico en la prevención del cáncer de cérvix. Así mismo, el genotipado del VPH es necesario para estudios epidemiológicos y diagnóstico de las infecciones por VPH en pacientes individuales y en poblaciones, pues del genotipo van a depender factores tan importantes como la gravedad de la infección, los individuos más expuestos o el área de distribución geográfica.
La citología o técnica de Papanicolaou utilizada habitualmente como cribaje para prevenir el cáncer de cérvix tiene una sensibilidad limitada para detectar lesiones precancerosas, además de otros inconvenientes como el posible diagnóstico erróneo si se considera únicamente el resultado de la citología. Según algunos autores la utilización de técnicas de biología molecular puede aumentar la sensibilidad de la detección sistemática de las lesiones precancerosas hasta cerca del 100% para las lesiones de alto grado.
También es importante detectar la presencia de VPH-AR en muestras cervicales con lesiones de presencia de células escamosas alteradas de significado incierto (ASCUS) y lesiones escamosas intraepiteliales de bajo grado (L-SIL) pues éstas pueden evolucionar a lesiones escamosas intraepiteliales de alto grado (H-SIL)/cáncer, o bien remitir espontáneamente sin ningún tratamiento.
Por los trabajos recientes de Bosch et al5, se conocen los distintos genotipos del VPH. Un total de 15 fueron clasificados en tipos de alto riesgo oncogénico (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 y 82); 3 de probable alto riesgo oncogénico (26, 53 y 66), y 12 de bajo riesgo oncogénico (6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81 y CP6108).
El desarrollo de pruebas de biología molecular que detectan VPH y específicamente VPH-AR, debido a su alta sensibilidad, tienen un alto valor en programas de cribado de prevención del cáncer cervical, para seleccionar aquellas mujeres con lesiones histológicas susceptibles de evolucionar a lesiones de alto grado o carcinoma. Estas pruebas unidas a la citología permiten reducir los costes del cribado del cáncer de cuello uterino, y son muy útiles en la prevención del cáncer de cérvix.
Diversos estudios han puesto de manifiesto que ciertos genotipos de VPH, en concreto el 16 y 18, están implicados en la mayoría de las lesiones precancerosas de alto grado y del cáncer cervical; así mismo, el genotipo 16 es el más frecuente entre los de alto riesgo en todo el mundo, variando su prevalencia en mujeres con citología normal entre el 43,9% en Filipinas hasta el 72,4% en Marruecos; en cuanto al genotipo 18, se encuentra en el 4,4% de las mujeres en Colombia y hasta el 27,9% en Filipinas.
El objetivo del presente estudio es utilizando 2 técnicas complementarias de detección del VPH (captura de híbridos [CH] y reacción en cadena de la polimerasa [PCR]), relacionar el estudio citológico y/o la biopsia de cérvix con la presencia de distintos genotipos del VPH, para conocer la influencia de éstos en la producción de lesiones precancerosas y cáncer cervical, así como relacionar la carga viral con la presencia de VPH-AR determinados por PCR.
Causas de las Verrugas Genitales con VPH Negativo
Es importante tener en cuenta que no todas las lesiones en la zona genital son causadas por el VPH. Existen otras condiciones que pueden manifestarse de manera similar a las verrugas genitales, pero que tienen un origen diferente. Algunas de estas condiciones incluyen:
- Pápulas perladas del pene: Pequeñas protuberancias que aparecen alrededor de la corona del glande y que son una variante anatómica normal.
- Molusco contagioso: Infección viral de la piel que causa pequeñas protuberancias elevadas y redondas.
- Sifílides: Lesiones cutáneas que aparecen en la sífilis secundaria.
- Liquen plano: Enfermedad inflamatoria de la piel que puede afectar la zona genital.
- Quistes epidérmicos: Sacos llenos de líquido que se forman debajo de la piel.
- Fibromas blandos: Tumores benignos de la piel que pueden aparecer en la zona genital.
Si una persona presenta verrugas genitales y la prueba del VPH resulta negativa, es fundamental que consulte a un médico para obtener un diagnóstico preciso y descartar otras posibles causas.
Diagnóstico de las Verrugas Genitales
El diagnóstico de las verrugas genitales generalmente se realiza mediante un examen visual de la zona afectada. Sin embargo, en algunos casos, puede ser necesario realizar pruebas adicionales para confirmar el diagnóstico y descartar otras posibles causas.
Examen Ginecológico
Se realizaron citologías a todas las pacientes y biopsias a 167 pacientes; si se disponía de biopsia, se consideró únicamente este resultado. Si sólo disponíamos de citología, se tuvo en cuenta el resultado de la misma.
La citología se realizó extendiendo en un portaobjetos 3 muestras: la primera de vagina, la segunda de exocérvix y la tercera de endocérvix. Las muestras se tiñeron con la técnica de Papanicolaou. En las mujeres en las que se observaron zonas de transformación atípicas se realizaron biopsias exocervicales dirigidas colposcópicamente.
Los resultados de la citología cervical y biopsia se clasificaron en 5 categorías diferentes según la terminología de Bethesda7:
- Sin alteraciones: negativa para lesión intraepitelial o malignidad.
- ASCUS: presencia de células escamosas alteradas de significado incierto.
- SIL bajo grado (L-SIL): lesiones escamosas intraepiteliales de bajo grado.
- SIL alto grado (H-SIL): lesiones escamosas intraepiteliales de alto grado.
- Carcinoma.
En las pacientes en las que se describieron resultados histológicos no coincidentes se consideraron válidos los resultados de la biopsia.
Pruebas de Detección de VPH
Se extrajeron a cada paciente el mismo día 2 muestras de células cervicales: una en cepillo cervical y otra en torunda seca. A determinadas pacientes sólo se las pudo realizar la toma en cepillo cervical. La detección del VPH mediante el método de CH se realizó a partir de las muestras recibidas en cepillo cervical (Digene Cervical Sampler). La detección mediante el método Clinical Arrays se realizó en muestras recibidas en torunda seca (Genómica, SA) y si no se disponía de ellas, a partir de las recibidas en cepillo cervical.
La detección del ADN del VPH-AR se realizó mediante el test Hibrid Capture II® (DIGENE, Gaithersburg, USA). Esta prueba detecta con una sonda la presencia de VPH-AR (tipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 68) y con otra, la presencia de VPH de bajo riesgo (VPH-BR) (tipos 6, 11, 42, 43 y 44). La señal de amplificación está basada en la producción de híbridos de ADN/ARN analizados por quimioluminiscencia. Los resultados se expresan con el cociente RLU/CO (RLU: unidad relativa de luz; CO: valor límite). La prueba se consideró positiva, cuando las RLU fueron iguales o mayores que la media de tres controles internos, equivalente a 1 pg/ml de ADN de VPH (RLU/CO ≥1). La intensidad lumínica emitida por la muestra positiva es directamente proporcional a la cantidad de ADN de VPH presente en la muestra, considerándose como una estimación semicuantitativa de la carga viral de las muestras. La técnica se llevó a cabo siguiendo las instrucciones del fabricante.
Posteriormente, se realizó la PCR Clinical Arrays® (Genómica SA, España) para conocer el genotipo presente. Esta técnica está basada en un sistema de microarrays que detecta infecciones únicas o múltiples por 35 tipos de VPH (6, 11, 16, 18, 26, 31, 33, 35, 39, 40, 42, 43, 44, 45, 51, 52, 53, 54, 56, 58, 59, 61, 62, 66, 70, 71, 72, 73, 81, 82, 83, 84, 85, 89).
La extracción del ADN se realizó mediante el procedimiento comercial CA-LINUS 24, siguiendo las instrucciones del fabricante. Se amplificó un fragmento de 450 pb de la región L1 del VPH en un termociclador Perkin Elmer 9600. La detección del amplificado se llevó a cabo utilizando un microarray de baja densidad el array en tubo.
Además de estas, existen otras pruebas que pueden realizarse:
- Colposcopia: Examen del cuello uterino con un colposcopio para identificar áreas anormales.
- Biopsia: Extracción de una muestra de tejido para su análisis en el laboratorio.
Tratamiento de las Verrugas Genitales
El tratamiento de las verrugas genitales depende de la causa subyacente. Si las verrugas son causadas por el VPH, el tratamiento se enfoca en eliminar las verrugas visibles y prevenir la propagación del virus. Si las verrugas son causadas por otra condición, el tratamiento se enfocará en abordar esa condición específica.
Algunas opciones de tratamiento para las verrugas genitales incluyen:
- Medicamentos tópicos: Cremas o soluciones que se aplican directamente sobre las verrugas para destruirlas.
- Crioterapia: Congelación de las verrugas con nitrógeno líquido.
- Electrocauterización: Quema de las verrugas con un instrumento eléctrico.
- Escisión quirúrgica: Extirpación de las verrugas con un bisturí.
- Terapia con láser: Destrucción de las verrugas con un láser.
- Inmunoterapia: Uso de medicamentos para estimular el sistema inmunológico para combatir el virus.
Es importante recordar que el tratamiento de las verrugas genitales no elimina el virus del VPH del cuerpo. El virus puede permanecer latente y causar nuevas verrugas en el futuro.
Prevención de las Verrugas Genitales
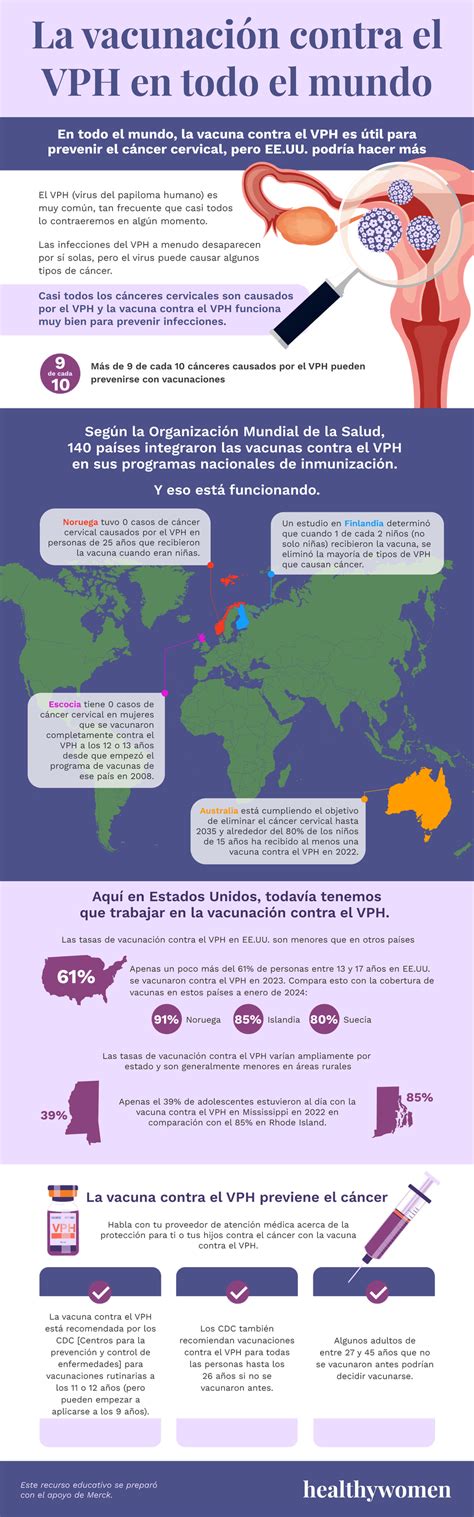
La prevención es clave cuando se trata de verrugas genitales. La vacuna contra el VPH puede proteger contra la mayoría de las cepas de VPH que causan verrugas genitales y las que se sabe que aumentan el riesgo de cáncer. Hable con su profesional de la salud para saber si se ha vacunado y, en caso negativo, si puede vacunarse ahora.
Las prácticas sexuales seguras, como el uso del preservativo, también pueden ayudar a prevenir la propagación del VPH y las verrugas genitales. Esto es de vital importancia si usted sabe que tiene una infección activa de verrugas genitales o ha tenido una en los últimos 3 meses. Aunque los preservativos pueden ayudar, no son eficaces al 100% en la protección contra el virus. Algunas personas pueden incluso abstenerse de mantener relaciones sexuales hasta que la infección haya desaparecido.
Además, es importante realizarse revisiones ginecológicas periódicas para detectar cualquier anomalía en el cuello uterino a tiempo, incluso antes de que aparezcan síntomas.

Estudio sobre Genotipos del VPH y Lesiones Cervicales
Se evaluaron prospectivamente 272 mujeres de edades comprendidas entre los 17 y 76 años de edad, que visitaron las Consultas Externas de Ginecología del Hospital Ramón y Cajal de Madrid, especialmente la consulta de Patología Cervical, entre el mes de enero y el mes de diciembre del año 2005. No había pacientes embarazadas ni infectadas por el virus de la inmunodeficiencia humana (VIH). En todas las pacientes se detectaba VPH-AR mediante CH. Este test es el utilizado como procedimiento de cribado junto con la citología para prevenir el cáncer de cérvix. En la mayoría, el examen citológico del cérvix presentaba alteraciones celulares, y las restantes están incluidas por indicación clínica.
La edad de las pacientes que participaron en el ensayo está comprendida entre los 17 y 76 años, no habiendo diferencias significativas según el resultado de la biopsia/citología, excepto en las 3 mujeres con resultado de carcinoma en la biopsia, las cuales tenían 57, 38 y 50 años, respectivamente (tabla 1).
Los resultados de la citología o biopsia de las 272 pacientes estudiadas son los siguientes: a) en 47 pacientes, el estudio histológico o la citología fueron negativos para lesión intraepitelial o malignidad; b) en 126 pacientes, se obtuvo un diagnóstico histológico de L-SIL; c) en 58 pacientes cuya biopsia fue de H-SIL hubo correlación citológica en un 67,2% de los casos; los restantes fueron diagnosticados en citología como SIL no filiado, de bajo grado o ASCUS, y d) en 38 mujeres con diagnósticos citológicos de ASCUS no se demostró lesión histológica.
En 60 pacientes (22,06%) de las 272 estudiadas no se detectó ADN con la técnica de PCR, se obtuvieron resultados no concluyentes o no se caracterizó bien el genotipo de VPH. En las 212 restantes (77,94%) se detectaron uno o más genotipos de VPH de alto o bajo riesgo. En 54 de estas pacientes (25,47%) se encontró una infección mixta por varios genotipos. La distribución de genotipos de alto riesgo encontrados es la siguiente:
En 59 muestras se detectó el genotipo 16, en 26 muestras el 66, en 25 muestras el 58, en 24 muestras el 53, en 20 muestras el 31, en 15 muestras el 51, en 15 muestras el 33, en 13 muestras el 18, en 7 muestras el 82, en 6 muestras el 52, en 6 muestras el 56, en 5 muestras el 39, en 4 muestras el 45, en 3 muestras el 68, en 2 muestras el 35, en 2 muestras el 59, en una muestra el 73, y en una muestra el 26.
Es de destacar que únicamente en 41 muestras se detectó VPH-BR.
En 70 (33,02%) de estas 212 pacientes se encontró el genotipo 16, 18 o ambos, estableciéndose una relación estadísticamente significativa (p < 0,05), con la presencia de lesiones L-SIL y H-SIL en la biopsia o citología (tabla 2).
Así mismo, se encontró una relación estadísticamente significativa si además de los genotipos 16 y 18 se incluyen otros genotipos de alto o probable alto riesgo. Si consideramos globalmente los genotipos de alto riesgo incluidos, el 16 y el 18 encontrados en 198 pacientes, la relación con las lesiones L-SIL y H-SIL es estadísticamente significativa. χ2 de Pearson p < 0,05 (tabla 3).
Sin embargo, no se encontró relación estadísticamente significativa, como era de esperar, en las 41 pacientes en las que se detectaron genotipos de bajo riesgo, de forma única o múltiple con otros genotipos de alto o bajo riesgo, p = 0,536 > 0,05 (tabla 4).
En las 272 pacientes con VPH-AR detectado por CH, las lecturas de carga viral de las muestras estuvieron comprendidas entre 1 y 3.081 pg/ml. Un total de 33 de las 272 muestras (12,1%) tuvieron menos de 3 pg/ml, y el resto, 239 muestras (87,9%) tuvieron más de 3 pg/ml.
La cuantificación de la carga viral del VPH-AR por CH dio como resultado que de las 239 muestras con RLU/CO > 3 pg/ml, en 185 (77,41%) se detectó ADN de VPH-AR por la técnica de PCR, mientras que en 33 muestras con RLU/CO < 3 pg/ml, solamente en 13 (39,39%) se detectó ADN de VPH-AR, p < 0,05 (tabla 5).
Los resultados de este estudio muestran la importancia de la detección y genotipado del VPH en la prevención del cáncer cervical. Además, resaltan la necesidad de considerar otras posibles causas de verrugas genitales en pacientes con pruebas de VPH negativas.
VIRUS PAPILOMA HUMANO: TRATAMIENTO y PREVENCIÓN del HPV... - Ginecología y Obstetricia -
Tabla de Genotipos de VPH de Alto Riesgo
A continuación, se presenta una tabla con los genotipos de VPH clasificados como de alto riesgo oncogénico:
| Genotipos de Alto Riesgo |
|---|
| 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82 |
Es fundamental que las personas sexualmente activas se realicen pruebas de detección del VPH de forma regular y que consulten a un médico si presentan verrugas genitales o cualquier otra anomalía en la zona genital.
Conclusión
Las verrugas genitales pueden tener diversas causas, y un resultado negativo en la prueba del VPH no descarta la necesidad de investigar otras posibles condiciones. El diagnóstico preciso y el tratamiento adecuado son fundamentales para garantizar la salud sexual y prevenir complicaciones a largo plazo. La prevención, a través de la vacunación y las prácticas sexuales seguras, es la mejor herramienta para reducir el riesgo de contraer verrugas genitales y otras infecciones relacionadas con el VPH.